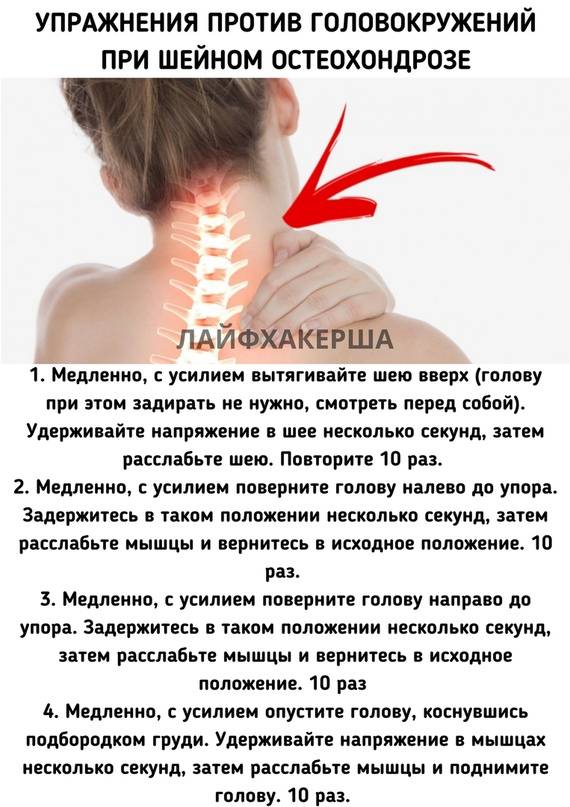
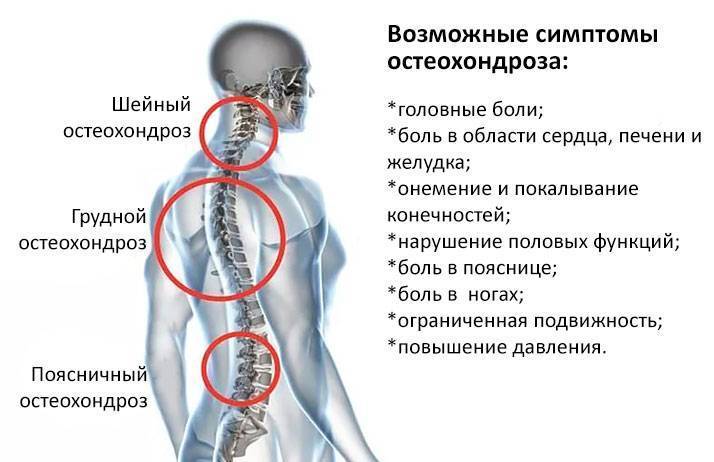
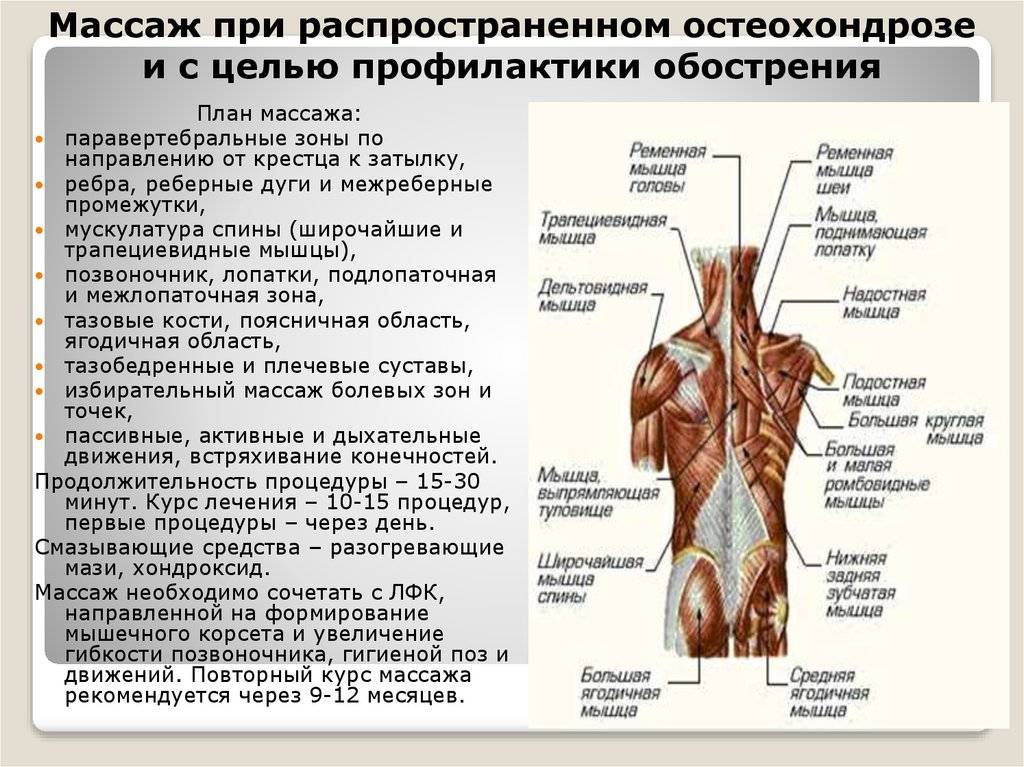
Противопоказания
Паравертебральная блокада противопоказана при чрезмерной чувствительности пациента к компонентам применяемого препарата и анальгетикам. Инъекцию не делают при повреждениях на коже и инфекционных процессах. Из других противопоказаний выделяют:
- беременность;
- пониженное артериальное давление;
- патологии сердечно-сосудистой системы;
- период лактации;
- почечная недостаточность;
- печеночная недостаточность;
- высокая температура тела;
- нагноение в плевральной полости;
- наличие новообразований в паравертебральном пространстве;
- эпилепсия;
- проблемы со свертываемостью крови.
Данный способ терапии не назначают пациентам, проходящим лечение гепарином
С осторожностью блокаду ставят при искривлениях позвоночника, деформациях грудной клетки и нарушениях осанки. Если в области, куда планируется вводить инъекцию, есть рубцовая ткань или воспаление, рекомендуется выбрать другой метод терапии
Паравертебральную блокаду не ставят также при остеопорозе, поскольку состояние пациента в таком случае может ухудшиться. У больных остеомиелитом существует риск попадания применяемых препаратов в нервные ткани, что приводит к абсцессу.
Пациентам в состоянии шока паравертебральная блокада противопоказана.
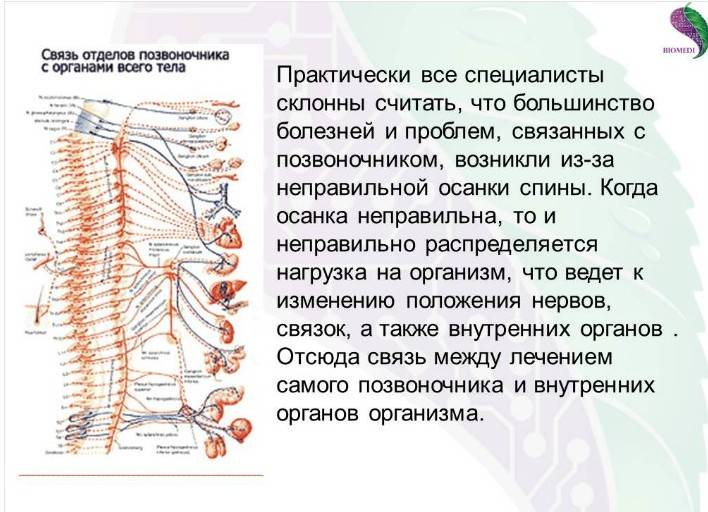
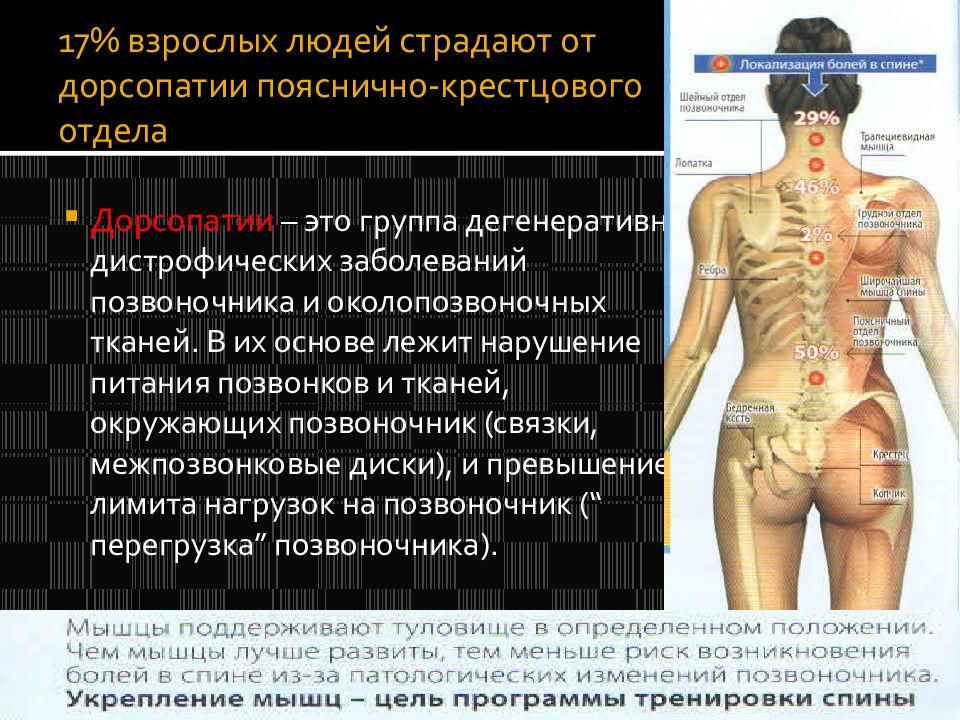
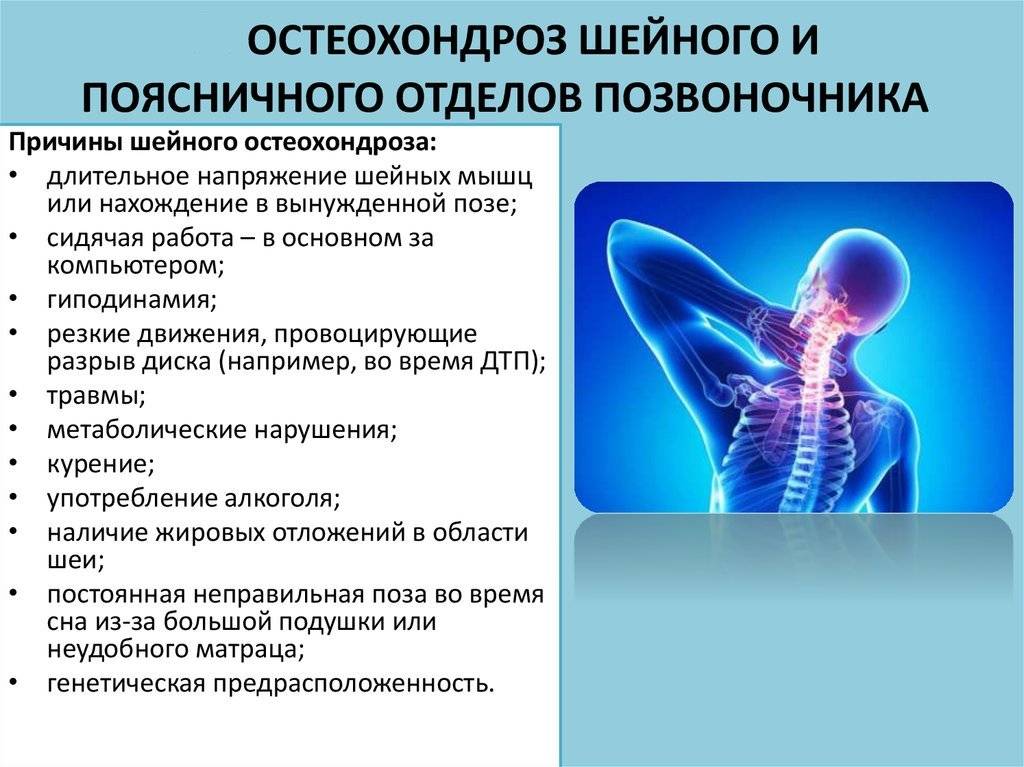
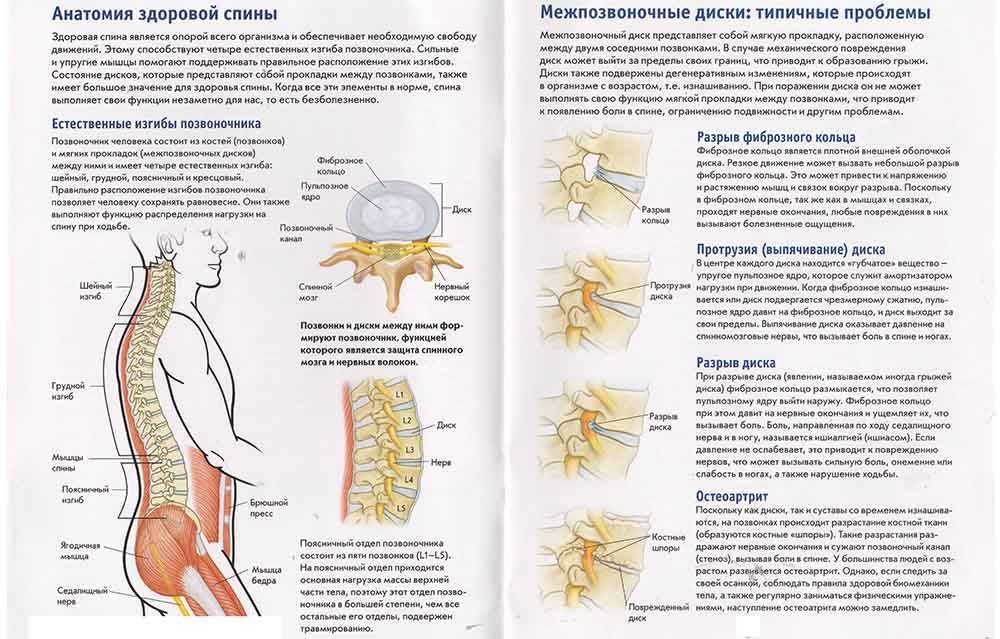
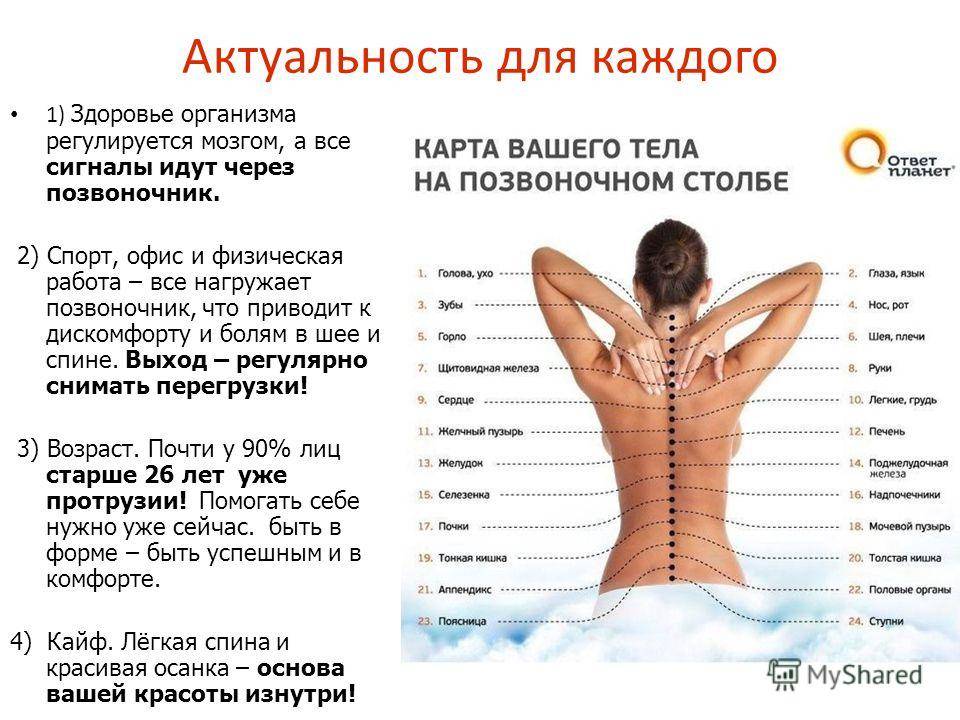
Почему болит спина?
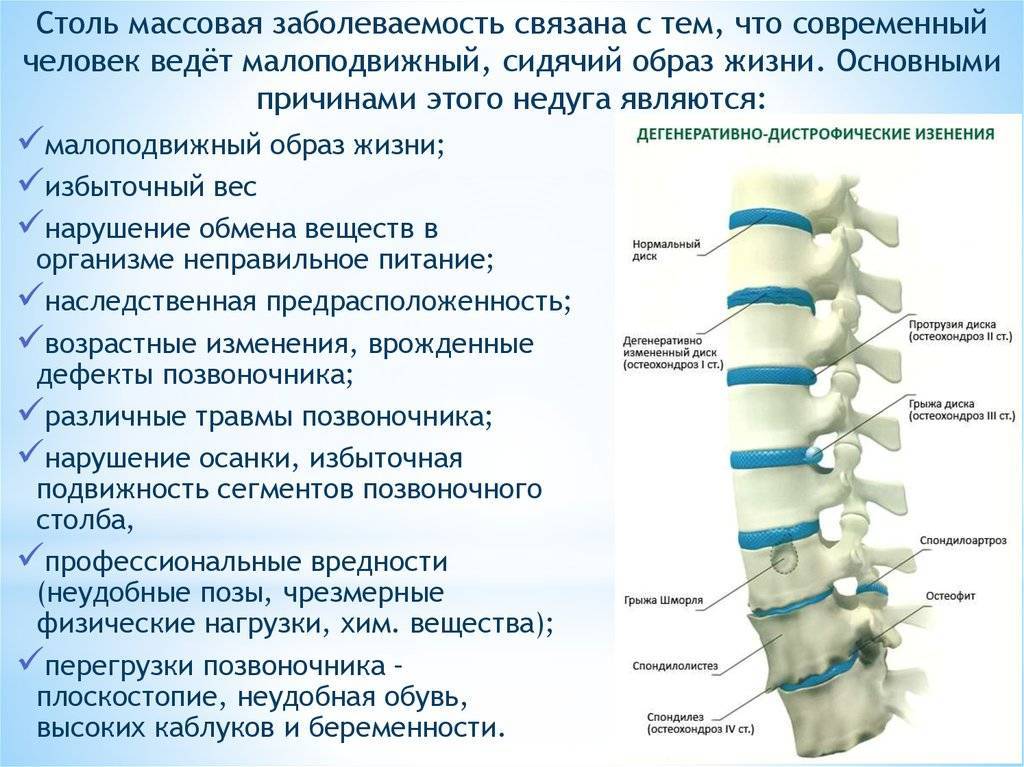
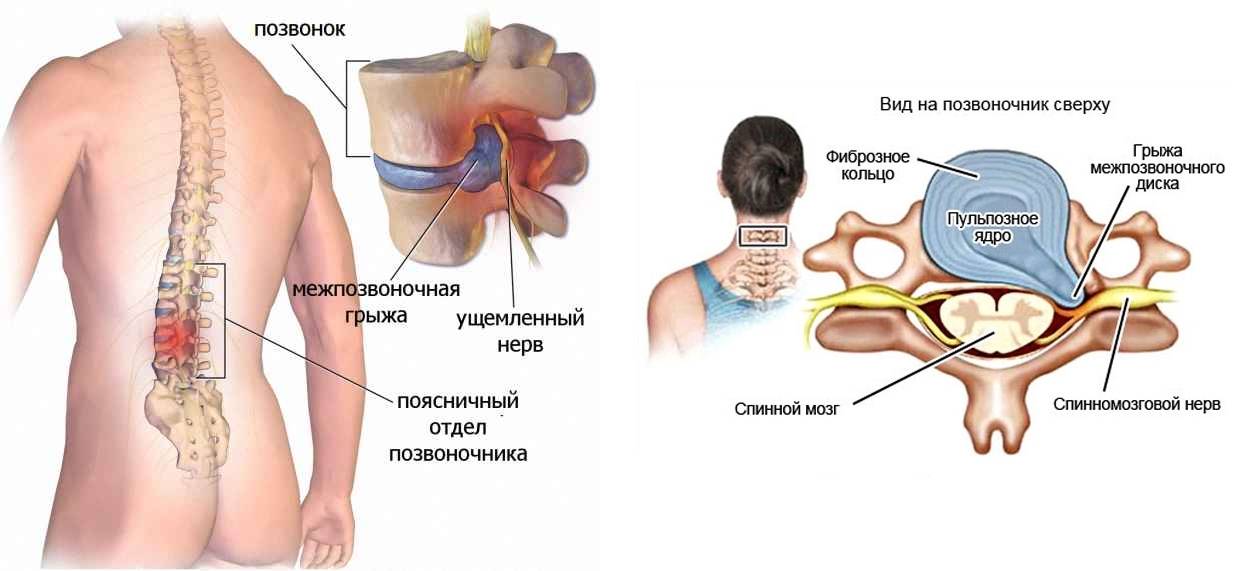
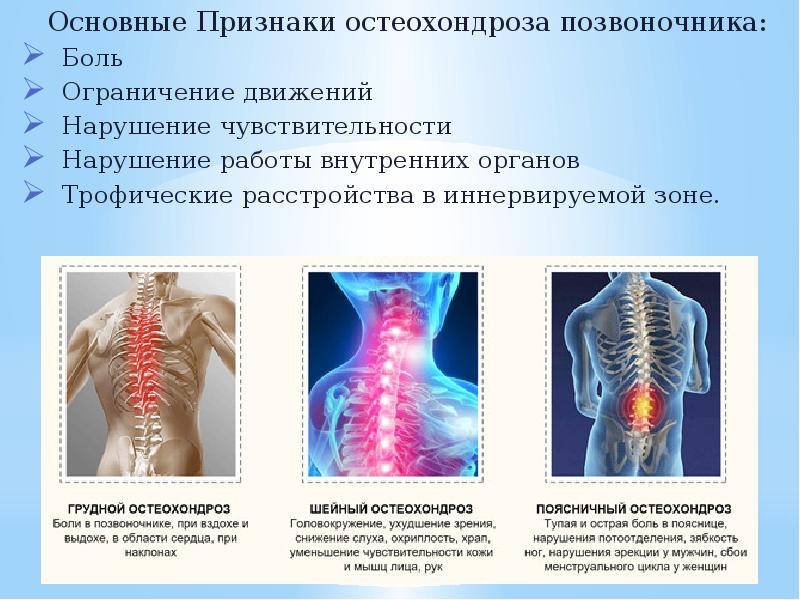
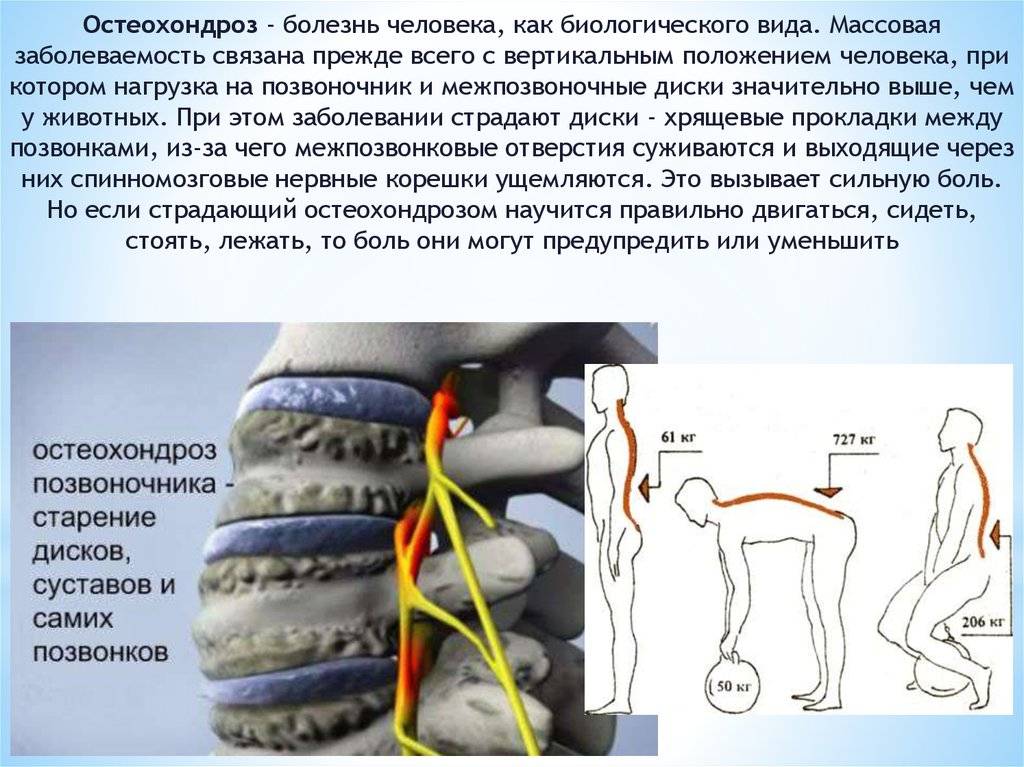
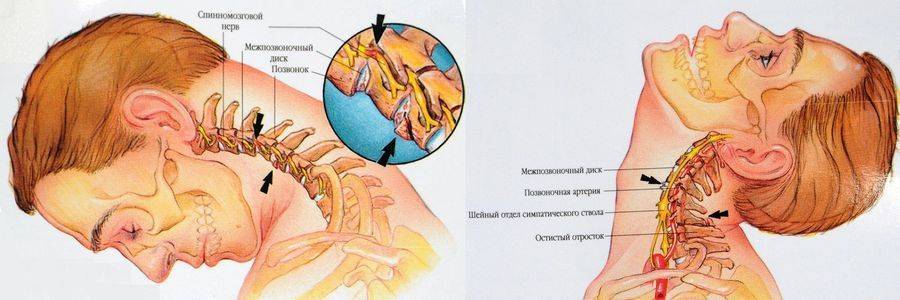
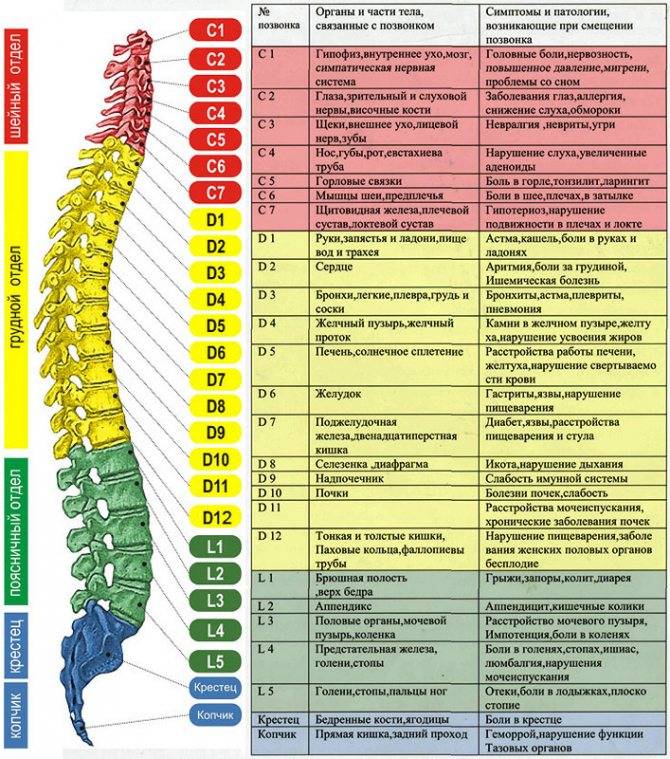
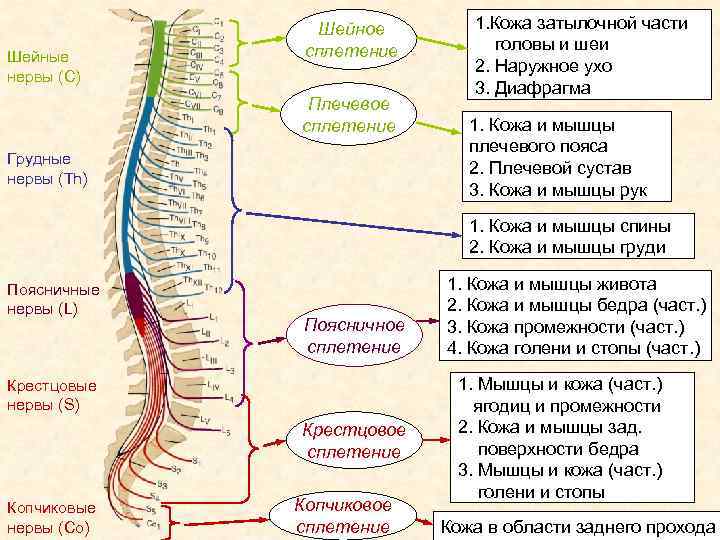
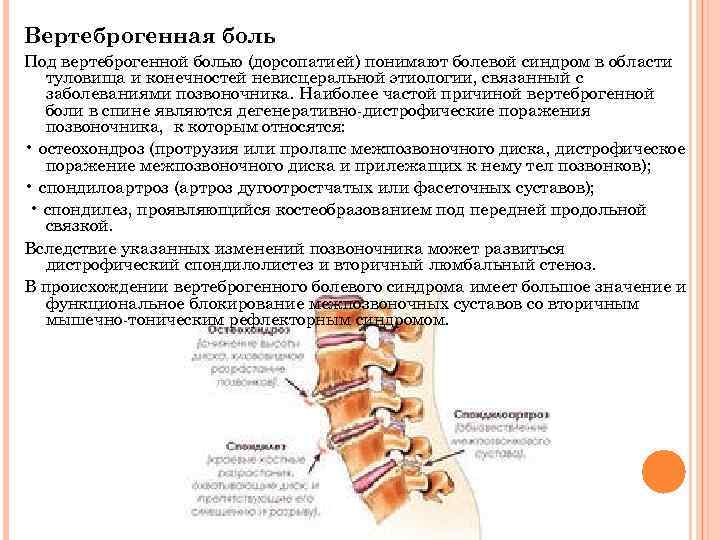
В условиях малоподвижного образа жизни или наоборот длительного воздействия высоких физических нагрузок, при нарушениях осанки, походки, при избыточной массе тела ухудшается кровоснабжение межпозвонкового диска, ядро диска обезвоживается, его структура из гелеобразной превращается в волокнистую, ухудшается способность пружинить и гасить удары. По мере того, как волокна фиброзного кольца слабеют, пульпозное ядро начинает выпячиваться, например, в сторону межпозвоночного канала (протрузия диска). Фиброзное кольцо утрачивает свою прочность, возникает нестабильность позвоночника, что может приводить к формированию межпозвонковой грыжи. Параллельно с формированием межпозвоночной грыжи при остеохондрозе наблюдается повреждение межпозвоночных суставов, разрушительные изменения самого позвонка (хряща) и связок и затем ,как следствие, появление остеофитов – костных наростов. Появление остеофитов в народе иногда называют образованием шипов или отложением солей.
Остеофиты могут постоянно раздражать связки позвоночника, что постепенно приводит также к их окостенению и к ограничению движений в пораженном отделе позвоночника, а также могут травмировать близлежащие мягкие ткани, повреждать волокна фиброзного кольца, ускоряя образование грыжи.
Побочные действия и осложнения
После того как подействует медикамент, люди могут начать испытывать некоторые неприятные симптомы. Их интересует, может ли “ныть” в области инъекции после. Точно ответить на вопрос, является ли какое-то замеченное проявление по завершении манипуляции патологическим состоянием, сможет только доктор
Здесь важно учитывать индивидуальные особенности конкретного пациента
Одними из наиболее частых побочных действий, о появлении которых следует сразу сообщить дежурному медперсоналу, стали:
- проблемы с функционированием мочевого пузыря;
- неврологические реакции, что является своеобразным ответом нервной системы;
- дестабилизация дыхания, что обычно объясняется попаданием лечебной жидкости в субарахноидальное пространство;
- коллапсы;
- ярко выраженная боль в месте введения укола.
Также проблем способно добавить игнорирование правил проведения предварительной подготовки, либо недостаточная стерильность рабочих инструментов. При самом плохом развитии сценария пациент может столкнуться с инфицированием оболочек спинного мозга. Пострадать от отсутствия достаточного количества антисептика на проблемной зоне могут окружающие ткани.
Несмотря на эффективность процедуры, она может нести за собой осложнения. Наиболее типичными из них являются поврежденные мягкие ткани вплоть до нервных волокон, сосудов, мышц.
Иногда пациенты жалуются на незначительные кровотечения в месте следа от введения иглы. А вот специфические осложнения – это крайне редкие явления, но все же имеющие место быть.
Как проходит прием у остеопата
Обычно прием специалиста по остеопатии начинается с диагностики состояния здоровья пациента. На консультации врач собирает анамнез пациента – перенесенные заболевания, травмы, жалобы, перенесенные операции, какие беспокоящие симптомы он испытывает, хронические заболевания, когда появились болевые ощущения. Если у пациента на руках есть результаты проведенного исследования, результаты определенных лабораторных или клинических анализов, то стоит взять их с собой на процедуру.
Врач оценивает расположение частей тела пациента: таз, голова, шея, позвоночник, конечности, положение стоп. После врач проверяет:
- подвижность и силы сустава;
- эластичность мышечных структур;
- оценка напряжения мышц, пластичности тканей;
- растяжка мышц;
- способность переносить внешнюю нагрузку.
В процессе проведения обследования и установки диагноза остеопат подбирает различные остеопатические методики лечения, которые будут направлены не только на лечение какой-то конкретной проблемы, но и на воздействие и оздоровление в целом.
На прием к врачу желательно взять удобную мягкую одежду, которая не будет сковывать движение. Отлично подойдет спортивный вариант. Если проведение приема предполагается у малыша, то лучше взять сменные подгузники и воду.
В лечении остеопат применяет два метода лечения: прямые (структурные) и непрямые (функциональные). Существует множество видов таких техник, которые подбираются индивидуально под каждого пациента.
С помощью прямых методов доктор воздействует на ткань или орган напрямую для нормализации напряжения, улучшения подвижности.
Непрямые способы остеопатии направлены на уход от скованности с помощью расслабления тканей без каких-либо манипуляций.
Массаж, который проводит врач-остеопат, помогает улучшить и стабилизировать кровоток, лимфоток. После сеанса остеопатии не рекомендуется делать резких движений, садиться за руль автомобиля и заниматься спортом несколько дней. Нужно постараться избегать стрессов и тяжелых эмоциональных нагрузок, а также воздержаться на какое-то время от сеансов массажа, чтобы не нарушить эффект после сеанса остеопатии.
В нашем центре остеопатии в Москве доступна запись на прием и услуга лечебного массажа. Мы предоставляем большой комплекс лечебных процедур остеопатии и индивидуальный подход к каждому клиенту. Записаться и уточнить цены на услуги остеопатии вы можете на сайте с помощью формы данной ниже или по номеру телефона.
Как ставится диагноз атаксии
Прежде всего, врач собирает подробную историю о пациенте и его семье. Важна также история сопутствующих заболеваний и приема лекарств. Пациент с симптомами атаксии должен пройти детальное неврологическое обследование со стандартными тестами, такими как «палец к носу».
В зависимости от результата неврологического осмотра врач может назначить ряд лабораторных анализов крови и при необходимости направить пациента в неврологический стационар в зависимости от срочности и показаний. Невролог обычно назначает магнитно-резонансную томографию или компьютерную томографию головы, а также специализированные анализы, в том числе генетические.
Реабилитация в зависимости от степени тяжести повреждения позвоночника
Составление программы реабилитации, да и лечение в целом зависит от того, как сильно перелом затронул позвоночник. Поэтому, пациентов делят на 3 группы.
Первая группа
Незначительный компрессионный перелом в области грудного или поясничного отдела, без повреждения спинного мозга, не влияет на двигательную функцию. При таких случаях, основными задачами реабилитации являются:
- устранение болевого синдрома;
- восстановление двигательного функции;
- возвращение больного к нормальной жизни.
Для этой группы подходят следующие методы реабилитации:
- медикаментозная терапия;
- физиотерапия;
- восстановление в специальных санаториях;
- ЛФК.
Срок полного восстановления составляет от 7 до 8 месяцев.
Вторая группа
Отличается более серьезной травмой позвоночника с повреждением спинного мозга в поясничном или грудном отделе. Задачи реабилитации во второй группе:
- устранение проблем в работе органов;
- возобновление функций поврежденного позвоночника;
- возвращение пациента к нормальной деятельности.
Программа реабилитации для 2-й группы включает в себя следующие мероприятия:
- лекарства;
- лечебная гимнастика;
- иглоукалывания;
- лечебная физкультура;
- санаторий.
Время полного восстановления составит около 1 года.
Третья группа
В третью группу входят пациенты со средней или тяжелой формой перелома в грудном и шейном отделе. В таких случаях ставятся следующие задачи:
так как полное восстановление невозможно, то важно вернуть больному хотя бы какую-то двигательную функцию;
сохранить подвижность верхних конечностей;
Какой врач проводит лечебную блокаду
Сделать блокаду может только квалифицированный врач-невролог, который знает ее технику проведения, показания и противопоказания, возможные осложнения, а также идеально владеет знаниями в области анатомии, строения позвоночника.
Необученный специалист может нанести непоправимый вред. При несоблюдении техники блокады при болях в позвоночнике при грыже или правил асептики, манипуляция опасна. Вероятны такие последствия:
- повреждение нервных окончаний с последующим нарушением иннервации определенных участков тела;
- парезы, параличи;
- инфицирование спинного мозга с развитием миелита и других инфекционных осложнений.
При обращении к профессионалам блокада позвоночника – это абсолютно безопасная процедура, эффективный метод лечения острой и хронической боли в неврологии. Страх болезненности от укола или повреждения спинного мозга является необоснованным, если манипуляцию выполняет опытный врач.
Новокаиновую или другую обезболивающую блокаду позвоночника делать не больно. Неприятные ощущения в начале манипуляции присутствуют, но они терпимые, вызваны самой иглой. Дополнительной анестезии не требуется.
После блокады происходит трехэтапное уменьшение боли
Что касается риска повреждения спинномозговых окончаний, то он практически равен нулю. Иглу вводят не в спинной мозг или позвоночник, а в мягкие ткани, которые находятся рядом с ущемленным нервом, спазмированной мышцей или другим источником боли. Боятся не стоит.
Примечание! После проведения блокады позвоночника в месте инъекции может снижаться чувствительность кожи, но это временное побочное действие. Также вероятны и другие негативные реакции: головная боль, головокружение, снижение артериального давления, тошнота.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Запишитесь на консультацию к неврологу в медицинский центр «СмартМед». Доктор подробно расскажет, как и для чего делается блокада, подходит ли она вам, болезненна ли процедура, какие последствия могут быть после нее.
Медицинские показания
Разобравшись с тем, что это такое, многие пациенты при любом проявлении боли требуют проводить им паравертебральную блокаду. Но желание пациента тут не играет первостепенной роли, так как окончательное решение принимает лечащий врач. Он обязательно учитывает текущее самочувствие подопечного, анамнез, а также свежие результаты анализов.
Основными показаниями для проведения столь сильнодействующего вмешательства стали следующие патологии:
- невралгия;
- остеохондроз;
- радикулит;
- миозит;
- люмбаго;
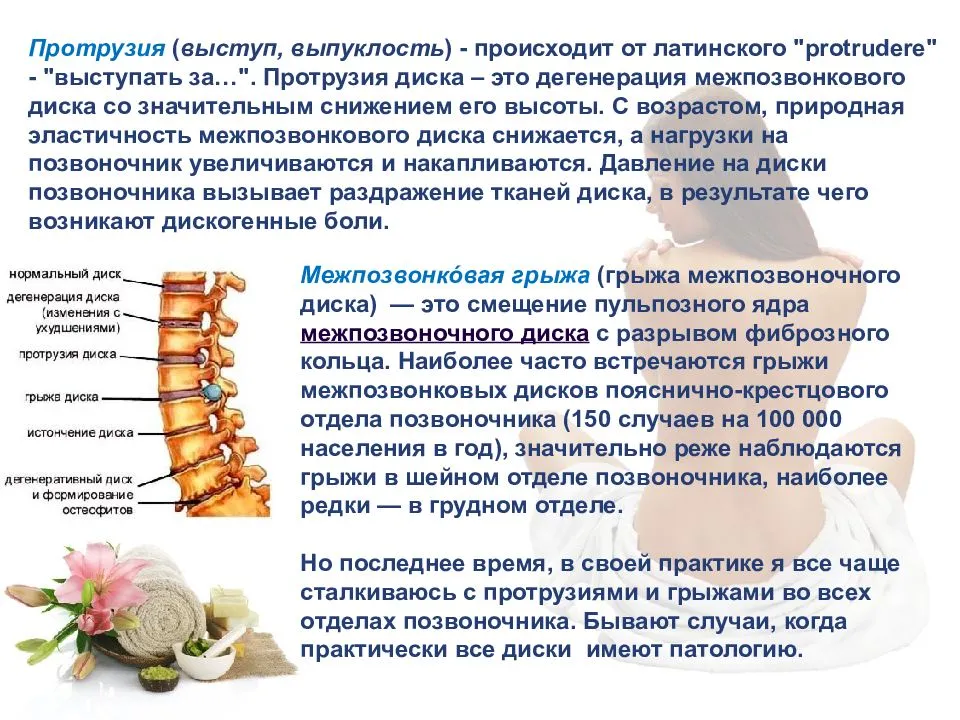
- протрузия.
Рецепт на покупку фармакологических средств для блокады будет выдан также тем, кто страдает межпозвоночными грыжами, либо столкнулся с ущемлением периферического нерва. Отдельно рассматриваются травмы позвоночника, так как далеко не всегда при их обнаружении можно пользоваться подобной методикой.
По ситуации принимаются узким специалистом решения, когда пациенту диагностировали хронический болевой синдром практически любой локализации. То же самое касается сильного дискомфорта, который возник из-за отека с последующим обширным воспалительным процессом. Первоисточником в данном случае должен стать нервный корешок, который перестал функционировать, как положено.
Способ с введением лекарств прямо в точку поражения идеально подходит при необходимости избавиться от сдавливания нервного ствола, что характерно для спазма мускулатуры.
Противопоказания к проведению данного метода:
- беременность на любом сроке;
- злокачественные новообразования;
- нарушения свертываемости крови;
- нефиксированные нестабильные переломы костей;
- наличие кардиостимулятора, имплантатов, искусственных органов (в случае наличия необходимо советоваться с врачом, иногда применение метода допустимо);
- период лечения кортикостероидами
- общие противопоказания для физиотерапии
- методом УВТ нельзя воздействовать на определëнные зоны (глаза, область сердца и легких, кишечник, кости черепа, незакрытые зоны роста костей у детей, вблизи нервных стволов и крупных сосудов).
Во многих случаях отмечается высокая эффективность процедуры в лечении патологии суставов и позвоночника, а отзывы пациентов подтверждают положительное действие терапии в устранении болей при остеохондрозе. Обострение после лечения остеохондроза или патологий, которые с ним связаны, с помощью ударно-волновой терапии — явление редкое, тем не менее, следует учитывать все возможные рекомендации лечащего врача во избежание побочных эффектов. Показания для проведения УВТ определяет только врач после диагностики и осмотра.
Что представляет собой блокада позвоночника?
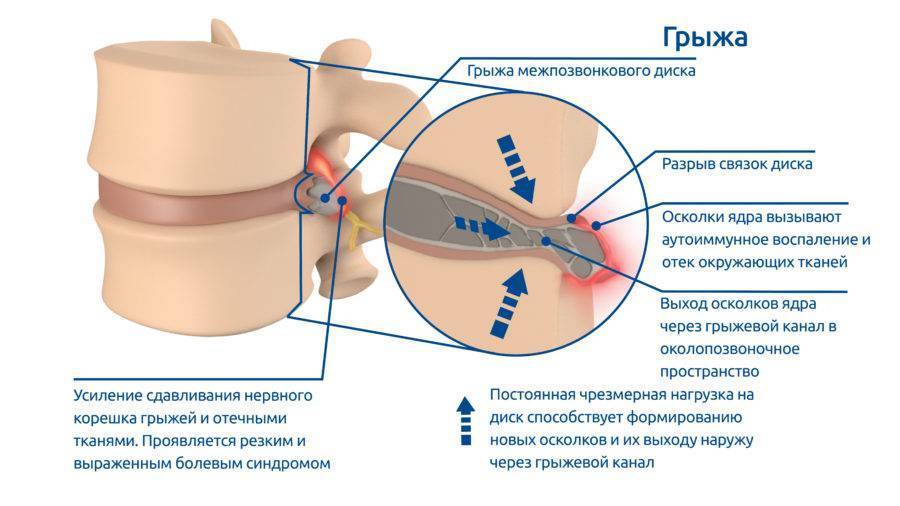
Грыжа сопровождается болью, которая усиливается по мере изменения межпозвонковых дисков. Чем запущеннее патологический процесс, тем более выраженным становится болевой синдром, появляется скованность в движениях.
Услуги центра
Кто проводит?
врач-невролог
Курс лечения?
1 — 5 уколов
Длительность
10 — 30 минут
Результат
снятие боли
Стоимость
1500 руб. 2500 руб.
Препарат
Новокаин

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Блокада при грыже позвоночника избавляет от боли, включая острую, жгучую. Процедура представляет собой инъекционное введение растворов анестетиков непосредственно рядом с позвоночным столбом, в место сдавливания нервных корешков. Обезболивающее действие наступает уже через 3-5 мин., длится от 30 мин. до нескольких часов. Болезненность может вернуться спустя это время, но она становится не столь выраженной. По необходимости проводят курс, состоящий из 5-7 процедур.
Фото. Стойкий обезболивающий эффект обеспечивает полный курс лечебных блокад
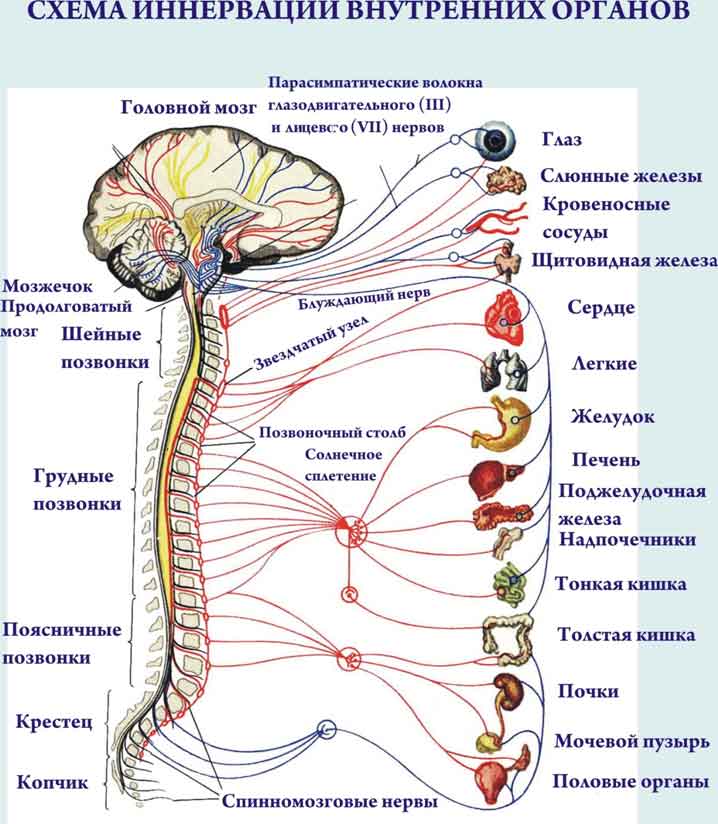
При блокаде нервных корешков препарат действует непосредственно на нервны. После введения анестетика он обволакивает нервные оболочки, блокирует передачу болевых импульсов. В результате отключается иннервация пораженного участка.
При блокаде позвоночника при остеохондрозе, спондилезе, протрузии или грыже межпозвонковых дисков, помимо болевого синдрома, пациент избавляется от онемения, покалывания, жжения, нарушения чувствительности и других неврологических симптомов, связанных с защемлением и раздражением нервов. Преимущества процедуры:
- моментальный обезболивающий эффект;
- эффективность при сильном болевом синдроме, когда не помогают ни таблетки, ни внутримышечные инъекции;
- незначительное количество побочных эффектов в виду местного действия;
- безопасность процедуры (если блокаду болевых (триггерных) точек делает квалифицированный специалист);
- широкий спектр применения – остеохондроз, спондилоартроз, межпозвонковая грыжа, невралгия, миофасциальный синдром, радикулит и другие;
- возможность многократного проведения при обострении патологий опорно-двигательного аппарата;
- инъекционное введение анестетика не болезненно.
Блокада позвоночника – это самая эффективная процедура для лечения острой боли в спине. Но она не является полноценным терапевтическим методом при болезнях позвоночного столба. Наиболее эффективна в отношении корешкового или рефлекторного болевого синдрома.
Существуют лечебные блокады позвоночника, которые воздействуют именно на причину боли. Речь идет об инъекциях гидрокортизона и других глюкокортикоидных гормонов. Они обладают не только обезболивающим, но также противовоспалительным и противоотечным действием.
Какие препараты использовать при блокаде позвоночника решает врач, в зависимости от показаний и тяжести состояния пациента. Процедуру проводят в процедурном кабинете в абсолютно стерильных условиях с соблюдением правил асептики.
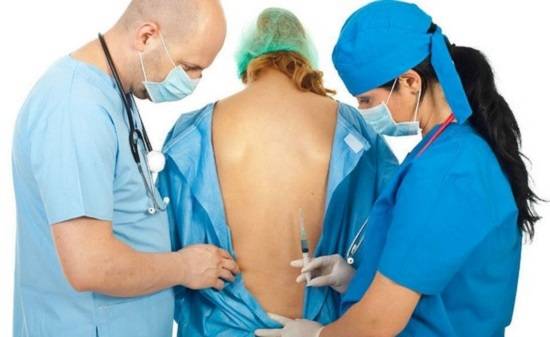
Блокада позвоночника – это исключительно врачебная манипуляция
Спинная блокада доступна в медицинском центре «СмартМед», который специализируется на лечении неврологических заболеваний:
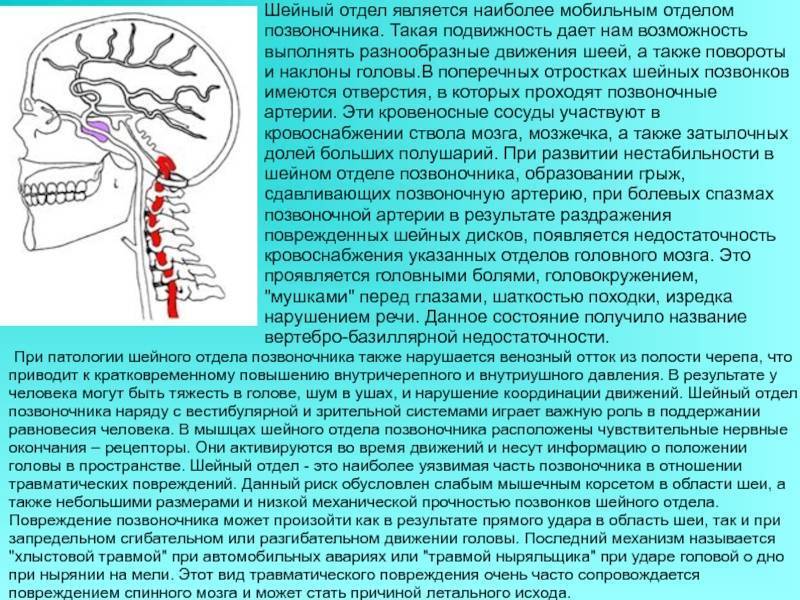
- остеохондроз шейного, грудного, крестцово-поясничного отдела;
- межпозвонковые грыжи;
- спондилоартроз (артроз межпозвоночных суставов);
- межреберная невралгия;
- ишиас (сдавливание и раздражение седалищного нерва);
- радикулит, радикулопатия (корешковый синдром, при котором происходит сдавление корешков спинномозговых нервов);
- миофасциальный синдрома(формирование триггерных точек в мышцах);
- травматическое повреждение позвонков, мягких тканей и нервов, окружающих позвоночник, которое сопровождается болью.
Пациентам клиники «СмартМед» доступен полный комплекс: от консультации невролога и диагностики до лечения. В медицинском центре есть процедурный кабинет, где и проводят блокаду поясничной и другой боли в спине.
Противопоказания для проведения лечебной блокады
Не всегда даже сильная боль при грыже лечится с помощью блокады. Существуют следующие противопоказания к процедуре:
- инфекционные заболевания в период обострения, которые сопровождаются повышенной температурой тела;
- нарушение свертываемости крови;
- высокое артериальное или внутричерепное давление, гипотония;
- нарушение мозгового кровообращения;
- эпилепсия;
- психические нарушения;
- онкологические заболевания позвоночника;
- почечная, печеночная, сердечная недостаточность;
- недавно перенесенный инфаркт, другие тяжелые заболевания сердца;
- индивидуальная непереносимость лекарственного препарата;
- беременность.
Прежде чем делать блокаду, доктор из клиники «СмартМед» назначит лабораторное обследование, измерит температуру тела, артериальное давление и пульс, проведет тест на чувствительность к выбранному препарату, чтобы исключить аллергию.
Грыжу нужно лечить на ранних стадиях, пока эффективна медикаментозная терапия. Патология опасна своими осложнениями. На поздних стадиях снять боль не удастся с помощью мазей, других местных лекарств, внутримышечных инъекций. Облегчить состояние больного поможет только блокада лидокаина или другого анестетика. Стоимость процедуры зависит от количества сеансов, техники проведения спинальной анестезии, используемого лекарства. Обращайтесь за медицинской помощью своевременно, только в этом случае удастся избежать оперативного вмешательства!
Если у вас появилась боль в любой части спины (шее, пояснице или крестце), в области лопатки или же возникла болезненность в ягодице, запишитесь на консультацию к неврологу по телефону +78633332174. На приеме вы сможете узнать, что такое укол в позвоночник, стоимость блокады.
Статьи и новости
Корсеты
Ортопедический корсет при компрессионном переломе позвоночника – это специальное устройство, при помощи которого можно обеспечить позвоночному столбу правильное расположение. Корсет помогает распределять нагрузки на позвоночник равномерно и процесс реабилитации проходит быстрее.
Существуют две большие группы корсетов, которые включают в себя:
- корригирующие – они исправляют искривления позвоночника;
- поддерживающие – помогают надежно зафиксировать позвоночный столб.
По степени жесткости существуют следующие виды:
- Полужёсткие – помогают устранять болевой синдром, используются в профилактических целях, снимают локальную нагрузку с позвоночника. Некоторые модели даже могут оказывать массажирующий и согревающий эффект.
- Жёсткие – предназначены для сращивания костей. Такие корсеты гарантируют полное расслабление и снятие нагрузки с определенных участков позвоночника, что играет большую роль при компрессионных переломах. Обычно в корсетах содержится от 2 до 6 рёбер жесткости, в зависимости от того, какая степень фиксации нужна.
При выборе корсета следует учитывать несколько нюансов:
- Размер пояса. Подбирается индивидуально, особенно при выборе для детей или при наличии нестандартной фигуры, высокого роста или лишнего веса.
- Материал. Сейчас корсеты делают из двух материалов – гипс и металлопластик. Второй менее тяжелый и более эстетично выглядящий, более легкий в использовании. Хотя с точки зрения медицины действуют они примерно одинаково.
- Индивидуальные особенности – например, наличие аллергии на материал.
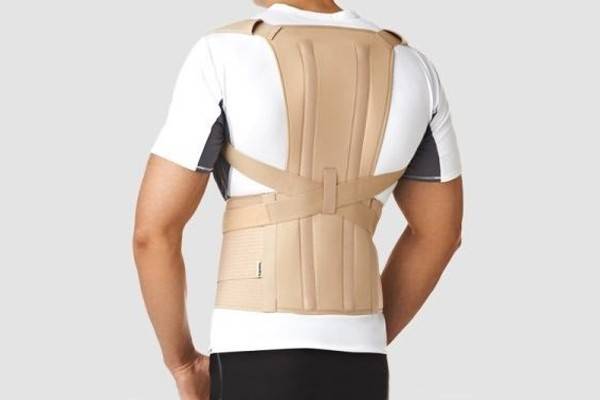
Корсет может быть подобран только врачом, так как самостоятельные действия в этом вопросе приведут к грыжам, отекам, мышечным спазма и сильной боли. Также могут возникнуть противопоказания к ношению корсета:
- некоторые хронические болезни;
- психические болезни;
- сердечная недостаточность;
- беременность;
- кожные заболевания.
Воздействие корсета на позвоночник заключается в проявлении следующих лечебных эффектов:
- так как кости позвоночных отделов находятся в обездвиженном нормальном состоянии, они привыкают к такому положению и остаются так на долгое время;
- так как тяжесть спины переходит на корсет, мышцам спины становится легче;
- спина прогревается благодаря активному кровотоку;
- проходят боли, так как исчезают спазмы мышц спины, а нервные волокна не защемляются костями, которые сместились из-за перелома;
- усиливается кровоток, что влияет на снабжение тканей питательными веществами и кислородом.
Носить корсет при переломе позвоночника следует не меньше 4-х месяцев, а при появлении осложнений это может растянуться и на несколько лет. Корсет надевается только на нательное белье, чтобы не появлялось дискомфорта.
При выборе корсета следует понимать, что стоимость его будет немаленькой и даже цены самых бюджетных вариантов будут стартовать от 15 тыс. руб. Влияют на стоимость следующие факторы:
Материал. Синтетический материал стоит дороже, но у него больше преимуществ, так как он позволяет коже дышать.
Компания производителя. Крупные бренды всегда стоят дороже, что обусловлено их известностью и хорошими отзывами
Если такие цены покажутся вам слишком высокими, обратите свое внимание на менее известную компанию, которая также имеет хорошие отзывы.
Индивидуальный заказ. Если больному не подходит стандартная форма корсета, то нужно изготовить его отдельно, что естественно увеличивает стоимость.
Сложность перелома
В некоторых случаях больному надо подбирать упрощенную версию корсета или наоборот добавлять ребра жесткости. Таким образом внесение изменений в комплектацию корсета обойдется дороже.
Методы физиотерапии при остеохондрозе поясничного отдела позвоночника в клинике Восстановительной медицины (САО, Москва)
Наиболее часто в клинике Восстановительной медицины (САО, Москва) при остеохондрозе позвоночника поясничного отдела назначаются следующие физиопроцедуры:
·магнитотерапия;
·озокеритолечение;
·миостимуляция;
·инфракрасная сауна.
Методы физиотерапии в нашей клинике Восстмед назначаются индивидуально с учетом стадии остеохондроза поясничного отдела позвоночника и особенностей ее протекания у конкретного пациента
При этом также принимаются во внимание такие факторы как возраст, пол, наличие сопутствующих заболеваний и индивидуальные предпочтения пациента
По показаниям методы физиотерапии могут быть дополнены другими эффективными методами лечения остеохондроза, такими как:
·остеопатия;
·мануальная терапия;
·;
·иглорефлексотерапия (ирт);
·лечебная физкультура (лфк);
·лечебный массаж;
·искусственная коррекция движений;
·изготовление индивидуальных ортопедических стелек на заказ.