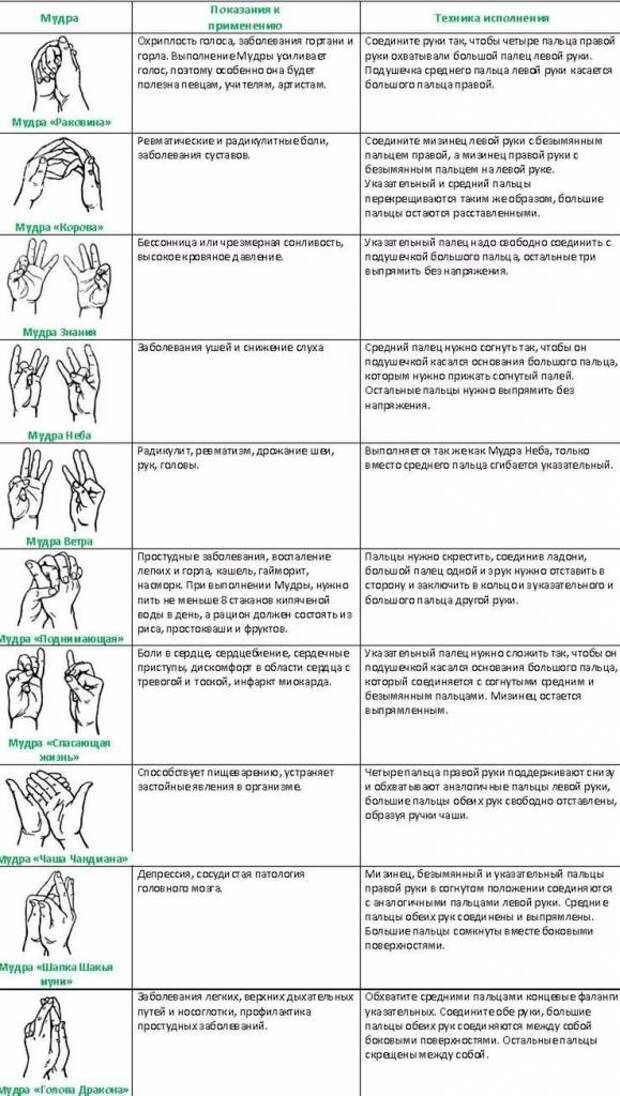
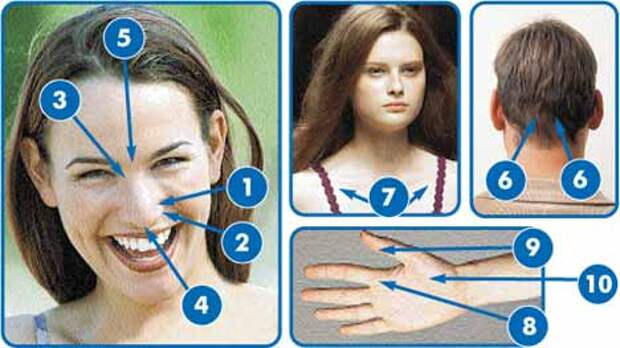
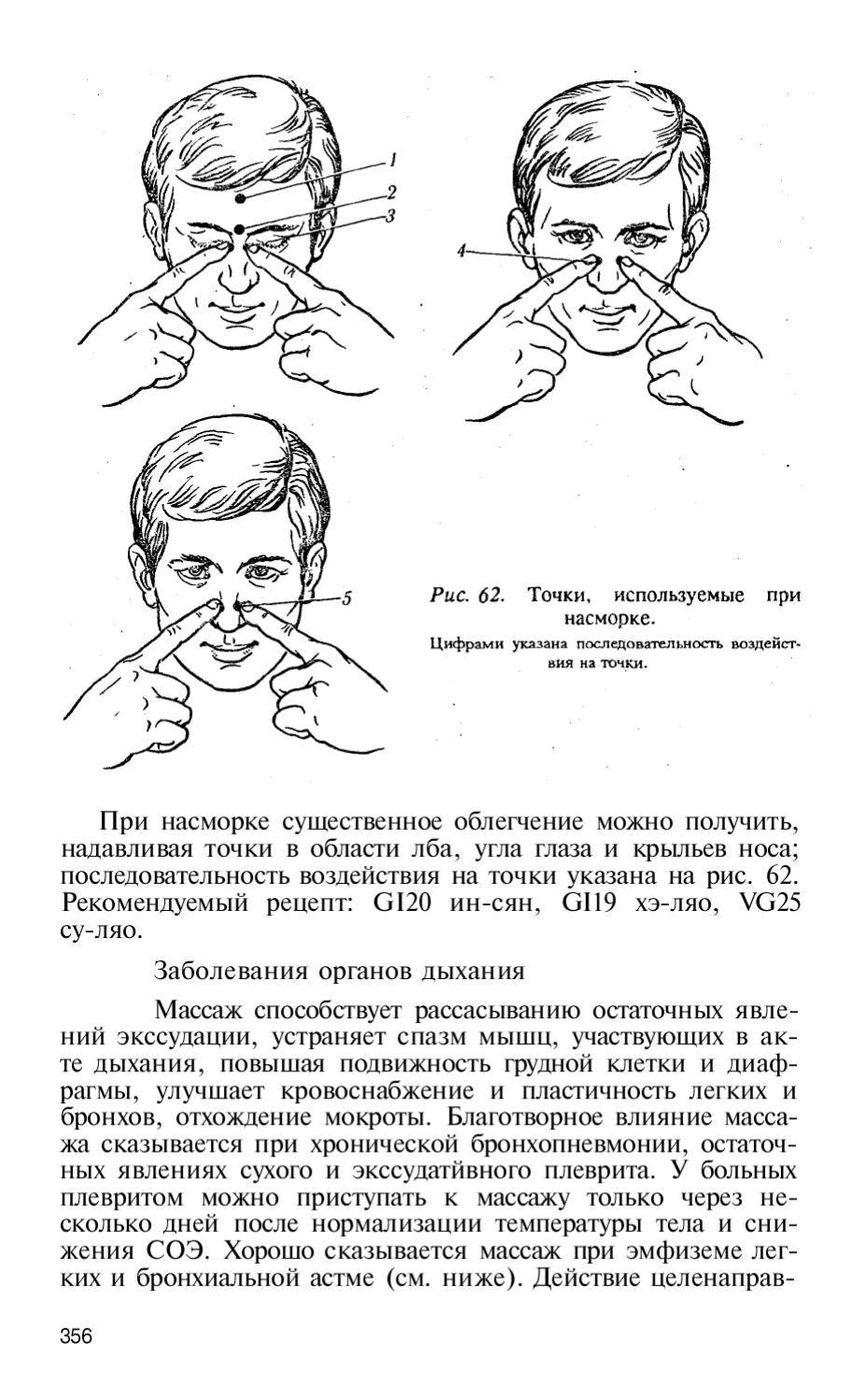
Возникновение и особенности коронавируса
Коронавирусом или COVID-19 называют заболевание, вызванное вирусом SARS-CoV-2. COVID-19 расшифровывается как COronaVIrus Disease 2019, то есть коронавирусное заболевание 2019 года. Именно в 2019 году, в конце осени, появились первые сообщения о распространении заражения, а уже к весне 2020 года о Covid-19 знал весь мир.
Коронавирус вызывает острую респираторную вирусную инфекцию, поэтому симптомы этого заболевания всегда похожи на признаки ОРВИ. Из-за этого ковид мог заподозрить у себя каждый, кто сталкивался с обычным насморком или температурой. Но если с классическим ОРВИ иммунитет человека может справиться своими силами, одолеть Covid-19 ему не так легко. Ведь у заболевания есть несколько стадий, и тяжёлая, предполагающая развитие пневмонии, требует лечения под присмотром врачей. Дополнительную сложность создаёт вероятность бессимптомного течения болезни и «тихое» развитие до средней или тяжёлой формы.
Вне зависимости от штамма, коронавирус всегда передаётся воздушно-капельным путём, а также через слизистые. Поэтому, чтобы избежать заражения, главной рекомендацией остаётся самоизоляция, то есть сведение к минимуму посещения общественных мест. В случае, когда это невозможно, нужно носить маски и тщательно мыть руки, как показывали врачи в видеоинструкциях
После появления вакцин их использование тоже стало важной профилактической мерой. Но если вакцинироваться нет возможности, или заболевание уже появилось, сразу переходят к лечению
И здесь основным инструментом будут лучшие противовирусные препараты при коронавирусе.
Что делать при кашле и насморке
Прежде чем использовать какие-то либо препараты, нужно понимать, что бороться следует не только с симптомами, но и с их причиной7. Если симптомы возникли на фоне простуды, врач назначает терапию, учитывая “кашлевой период” болезни6.
Так, в первые часы простуды сухой кашель обычно не подавляют, поскольку он выполняет свою физиологическую функцию — помогает очистить дыхательные пути6. Тем не менее, если он становится мучительным, болезненным и вызывает тошноту, врачи рекомендуют смягчить кашель следующими способами6:
- пить много жидкости;
- обеспечить покой голосовым связкам;
- делать теплые влажные ингаляции;
- использовать препараты, которые предупреждают раздражение кашлевых рецепторов.

Как только начинает выделяться мокрота, врач оценивает эффективность кашля. Если из-за вязкости, слабого кашлевого рефлекса или других факторов мокрота откашливается с трудом, могут быть использованы мукоактивные средства6. Эта группа включает различные препараты, которые изменяют свойства мокроты и/или облегчают ее выделение при кашле7.
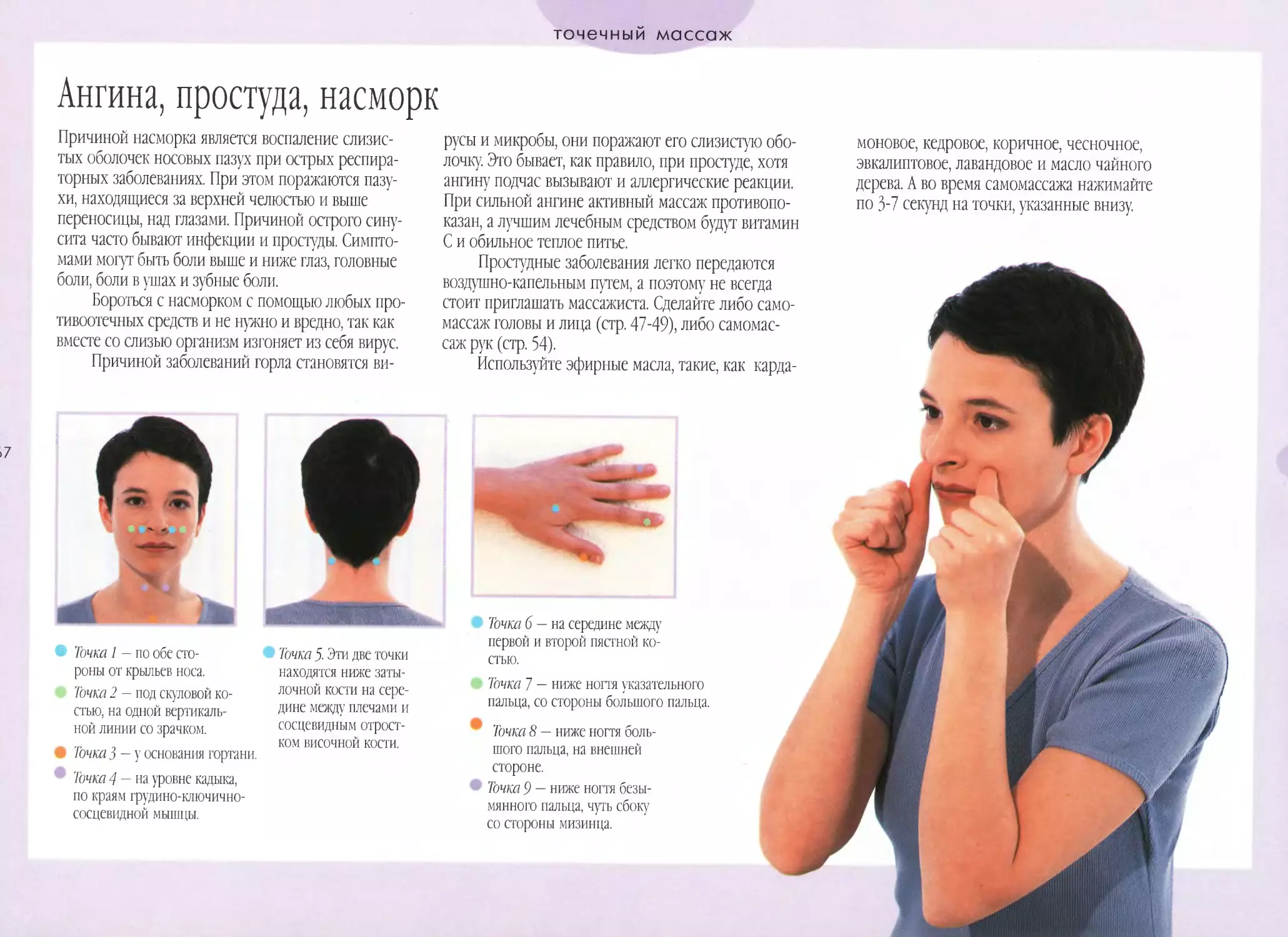
Соль — лучшее средство от насморка
Солевые растворы — это одно из древнейших средств, которое использовалось человечеством для борьбы с насморком. Первые упоминания о таком методе лечения датируются III веком до нашей эры, когда племена хинду разработали специальные чайнички для носа, в которые добавляли морскую воду. Солевые растворы обладают целым рядом полезных свойств и способствуют снижению отека, а также облегчают отхождение слизи. Уменьшение количества выделений происходит за счет повышения защитных свойств слизистой оболочки и ее способности к самоочищению. Солевые растворы можно применять с самого раннего возраста, они выпускаются в форме спреев или специальных флаконов для промывания.
Заболели простудой. Что делать?
Своевременно вызовите доктора. Вирус размножается стремительно, поэтому не откладывайте лечение. Экстренные меры нужны буквально в первые часы болезни — слишком велик риск осложнений. В некоторых случаях симптомы могут совпадать с симптомами гриппа или COVID-19. Чтобы исключить более серьезное заболевание, обратитесь к специалисту, который обследует вас и назначит адекватное лечение.
Не занимайтесь самолечением. То, что вы неоднократно болели простудой, не делает вас врачом. У каждого течения заболевания свои нюансы и терапия может быть разной. Особенно опасно назначать самому себе антибиотики. Во-первых, они бессильны против вирусов, во-вторых, создают дополнительную нагрузку на организм, что усложняет течение болезни.
Пейте много правильной жидкости. Избегайте сладких и молочных напитков, особенно если у вас скопилось много слизи, так как это может усугубить ситуацию. Вместо них, пейте воду, успокаивающие теплые травяные или фруктовые чаи. Травяные настои с шалфеем, имбирем, ромашкой, корнем лакрицы или зеленый чай помогут облегчить боль, проблемы с носом и горлом. Черный чай с добавлением куркумы хорош как противовоспалительное средство.
Поддерживайте влажность в комнате. Не допускайте пересыхания слизистых верхних дыхательных путей. Для этого поддерживайте оптимальную влажность в помещении — 40–60 %. В этом может помочь комнатный увлажнитель воздуха.
Обязательно проветривайте квартиру. Исследования показывают, что в комнатах с плохой вентиляцией люди чаще простужаются, а хорошая циркуляция воздуха помогает успешно бороться с вирусами.
Не торопитесь вернуться к делам. Соблюдайте режим отдыха и не прерывайте больничный. Не спешите возвращаться на учебу или работу, если вы не до конца излечились. Ваш иммунитет сейчас особо уязвим, а дела какое-то время подождут.
Получайте хорошие эмоции от весны. Позитивный настрой может принести пользу вашему физическому здоровью. Люди, которые настроены оптимистично, легче переносят заболевания и быстрее выздоравливают.
Осложнения ОРВИ
В большинстве случаев грипп является самоограничивающимся. Угроза для больного — постгриппозные осложнения, возникающие в 6% случаев. В группах риска, включающих людей с нарушенной, как правило, вторичной, приспособленностью иммунной системы, больных с хроническими заболеваниями органов дыхания, кровообращения и почек, пациентов в возрасте до 5 и старше 65 лет – этот показатель еще выше.
Осложнения после гриппа:
- В основном легочные: пневмония, бронхит, отит;
- Реже кардиологические: миокардит, эндокардит, перикардит;
- Неврологические: миелит, энцефалит, менингит;
- Приводящие к обострению хронических заболеваний. Например, бронхиальной астмы, хронической обструктивной болезни легких, недостаточности кровообращения, обострению симптомов болезни Паркинсона, ухудшению гликемического контроля при сахарном диабете.
У пациентов из групп риска грипп чаще всего приводит к опасным для жизни осложнениям: пневмонии, реже миокардиту, энцефалиту и менингиту. Почти 90% смертей от гриппа и его осложнений приходится на людей старше 60 лет.
Осложнения, возникающие при медикаментозном рините
Самые распространенные неблагоприятные последствия медикаментозного ринита:

- непроходящая отечность носовых ходов;
- ночной храп;
- отсутствие обоняния;
- гнусавый голос;
- головные боли;
- частое чихание и слезотечение;
- чувство зуда, покалывания и жжения в носу;
- атрофия тканей;
- сухость и гиперплазия слизистых оболочек;
- носовые кровотечения;
- смещение носовой перегородки.
Наши врачи

Дебрянский Владимир Алексеевич
Врач – оториноларинголог, врач высшей категории
Стаж 34 года
Записаться на прием

Жарова Галина Геннадьевна
Врач – оториноларинголог, член европейского общества ринологов, врач высшей категории
Стаж 40 лет
Записаться на прием

Гоголев Василий Геннадьевич
Врач – оториноларинголог
Стаж 20 лет
Записаться на прием

Царапкин Григорий Юрьевич
Врач – оториноларинголог, доктор медицинских наук, доцент
Стаж 22 года
Записаться на прием
Лечение зависимости от капель в нос
Первый этап – это осознание проблемы. Необходимо принять, что сформировалось привыкание к назальным каплям или спреям. Пагубное пристрастие ухудшает качество жизни и грозит серьезными осложнениями.
Следующий этап – обратиться за помощью к грамотному ЛОР-врачу. Специалист поможет отличить медикаментозный ринит от сезонного или аллергического, решит, насколько серьезны осложнения, и подберет адекватное лечение для восстановления носового дыхания. Чем быстрее пациент обратился к доктору, тем успешнее будет восстановлена функция сосудов.
Медикаментозная зависимость порой формируется годами, поэтому нельзя от нее избавиться за пару дней. Носовое дыхание улучшается постепенно. Используются лекарственные препараты, методы физиотерапии и оперативные вмешательства. Для облегчения самочувствия врач назначает интраназальные противовоспалительные средства, содержащие синтетические глюкокортикостероиды. Препараты улучшают состояние слизистой, облегчают отхождения слизи, снимают симптомы воспаления. Терапию дополняют физиотерапетическими процедурами – это лечение лазером, лекарственными вытяжками (фитотерапия), использование УФО, тубусного кварцевания и пр.
Хирургические методы лечения:
- Лазерная бескровная операция (вапоризация), при которой измененные слизистые оболочки удаляют методом выпаривания.
- Радиоволновая терморедукция.
- Ультразвуковой волновод позволяет уменьшить объем сосудов, после чего на их месте образуются здоровые капилляры, восстанавливается носовое дыхание.
- Подслизистая вазотомия, конхотомия.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Рентгенография околоносовых пазух | 2 200 |
- Аденоиды, аденоидит
- Искривление перегородки носа
Насморк и кашель с температурой
Насморк и кашель – типичные симптомы острых респираторных заболеваний (ОРЗ) или, проще говоря, простуды1,4. Чаще всего ОРЗ связаны с вирусной инфекцией (до 90%), реже простуду вызывают бактерии4, но, независимо от возбудителя, инфекционное воспаление дыхательных путей обычно сопровождается повышением температуры тела1,4.
Почему же простуда проявляется именно этими симптомами? На самом деле признаки ОРЗ — кашель, насморк и лихорадка — представляют собой защитную реакцию в ответ на внедрение возбудителя2,5,15.
Кашлевой рефлекс — это физиологический механизм, который помогает очистить дыхательные пути от избытка слизи, раздражающих веществ и чужеродных частиц2. Той же цели служит обильное выделения слизи в полости носа15.

При острой респираторной инфекции характер кашля может меняться, поэтому принято выделять несколько «кашлевых периодов»:
- Начало. В первые 2-3 дня кашель бывает сухим6 (непродуктивным), то есть не сопровождается отхождением мокроты2. Однако он может быть частым и болезненным. Причина такого кашля связана с повреждением клеток дыхательных путей инфекцией, формированием воспалительного отека и раздражением кашлевых рецепторов на слизистой оболочке6.
- Смягчение. На 3 или 4-й день активируется защитный механизм дыхательных путей – увеличивается продукция слизи, слизистая оболочка увлажняется, поэтому кашель становится более мягким2,6.
- Выделение мокроты. По мере прогрессирования болезни сухой кашель становится влажным (продуктивным), то есть сопровождается интенсивным отхаркиванием мокроты. Накапливаясь в просвете дыхательных путей, она вызывает кашлевой рефлекс6. Однако слишком вязкая и «липкая» мокрота отделяется с трудом, поэтому кашель может стать неэффективным1,6.
Причины и симптомы подагры
Подагра относится к группе артритов. А артритами называют любые заболевания суставов. Термин «подагра» употребляют тогда, когда говорят об отложении солей мочевой кислоты в различных тканях организма, чаще всего – в суставах и хрящах. Из-за чего происходит этот процесс?
Мочевая кислота является продуктом расщепления пуринов – особых веществ, которые вырабатываются в нашем организме, а также попадают к нам с пищей. Большое количество пуринов мы получаем, когда едим жирное мясо и рыбу (сельдь, сардину, треску), мясные субпродукты (колбасы, сосиски), фастфуд. А также, когда употребляем алкоголь (особенно пиво и виноградное вино), ненатуральные соки, сладкие газированные напитки, кофе. В таком случае в организме синтезируется огромное количество мочевой кислоты, и почки не справляются с ее выведением. Другая причина подагры – когда в организме вырабатывается нормальное количество этой кислоты, но почки оказываются неспособными вывести ее из-за каких-либо патологий.
Соли мочевой кислоты (ураты) откладываются в суставах, особенно мелких, постепенно разрушая их. Отложению солей наиболее подвержены травмированные суставы. Объектом поражения часто становится сустав большого пальца (в народе называют «большая косточка на ноге») из-за того, что мы носим неудобную, узкую обувь. Также подагра может привести к образованию камней в почках, а они в свою очередь – к почечной недостаточности, которая в некоторых случаях является причиной летального исхода.
Симптомами подагры могут быть:
- острая суставная боль (особенно после употребления тяжелей пищи или большого количества алкоголя). Иногда ощущения бывают настолько нестерпимыми, что больно даже от того, что на руке или ноге лежит простыня. Боль начинает мучить ночью, проходит днем, а потом возвращается снова. Это может происходить несколько дней или даже месяцев;
- покраснение и отек сустава;
- повышение температуры в области сустава до 39–40° С;
- лихорадка;
- общая слабость.
Если приступы повторяются снова и снова, то, к примеру, подагра пальца ноги может перейти и на другие суставы, сделав их болезненными и малоподвижными.
Подагру считают болезнью пожилых, но из-за того, что современный человек потребляет очень много жиров и алкоголя, в частности пива, это приводит к «омоложению» патологии. Болезнь является хронической, то есть полностью излечить ее нельзя. Но во избежание тяжелых последствий следует прибегнуть к терапии, которая позволит остановить или замедлить процесс разрушения суставов.
Показания к проведению процедуры
Фитосауна дает великолепные общеоздоровительные и косметические результаты. Рекомендуют процедуру при следующих показаниях:
- Заболевания дыхательной системы – бронхиты, синуситы, воспаление легких (нельзя при туберкулезе в активной стадии, бронхиальной астме, хронических патологиях бронхов). Под влиянием пара улучшается вентиляция легких, что приводит к уменьшению кашля, снижению одышки.
- Крепатура мышц – возникает после сильной физической нагрузки под влиянием молочной кислоты. Пар усиливает приток крови к мускулатуре, что приводит к стимуляции оздоровительных процессов, ускоряет вывод молочной кислоты.
- Заболевания нервной системы – стресс, нервозность, синдром хронической усталости, нарушение сна. Под влиянием фитопара активизируется нейроэндокринная система, что вызывает повышенный выброс эндорфинов (гормонов счастья).
- Проблемы с сердечно-сосудистой системой. Под влиянием пара сердце начинает быстрее биться, разгоняя кровь по организму, создавая эффект тренировки. Действовать надо аккуратно: существуют болезни сердца, при которых фитосауна противопоказана, поэтому перед процедурой консультация с врачом обязательна.
- Заболевания мочевыводящей системы. Высокая температура усиливает потоотделение и расширяет поры кожи, что приводит к ускорению выводу из организма токсинов, что снижает нагрузку на почки. Помимо этого, тепло помогает справиться с циститом.
- Болезни пищеварительной системы – язвы, запоры, холецистит. Прогревание стимулирует работу желудочно-кишечного тракта.
- Омоложение кожи, акне. Под влиянием пара отходит старый эпидермис, активизируется формирование нового, гибнут патогенные организмы.
- Заболевания суставов, опорно-двигательного аппарата. Прогревание улучшает поступление крови к костной ткани, сосудам, способствует улучшению эластичности связок.
- Укрепление иммунитета, профилактика и лечение гриппа, ОРВИ, простуды.
- В качестве вспомогательных мер для борьбы с лишним весом, для лечения целлюлита. В ходе прогревания в кедровой бочке из организма активно выходит жир, пот, шлаки, что хорошо для похудения.
Привыкание и побочное действие спреев
Средства от насморка, какими бы они не были эффективными, наделены недостатками. Нежелательные реакции представлены в таблице:
Виды препаратов | Побочный эффект |
Сосудосуживающие капли | Привыкание, повышение артериального давления (редко, чаще у гипертоников, не получающих терапию). |
Гормональные средства | Снижение местного иммунитета, истончение слизистой. |
Солевые растворы | Риск возникновения отита при промывании носа. |
Растительные препараты | Чем богаче состав, тем выше риск аллергии. |
С антибиотиками | Формирование у возбудителя устойчивости к антибактериальным препаратам. |
Антигистаминные | Раздражение слизистой оболочки (редко). |
Указанные побочные эффекты чаще связаны с неправильным применением препаратов, а не их низким качеством.
Например, привыкание к сосудосуживающим каплям возникает при их долгом использовании. Слизистая носа становится нечувствительной к действующему веществу, поэтому пациенты начинают увеличивать дозировку.
Безопасный период, в течение которого можно не беспокоиться о побочном эффекте препарата – до 5 дней. Если этой рекомендацией пренебречь, дополнительно присоединяется медикаментозный ринит (повреждение слизистой носа из-за частого применения антиконгестантов).
Сосудосуживающие препараты предназначены для короткого курсового применения. Чтобы избежать зависимости от них, желательно периодически чередовать группы препаратов. Например, для замены подойдет гипертонической солевой раствор.
Гормональные средства могут стать причиной присоединения вторичной бактериальной инфекции при рините. Они снижают местный иммунитет. Но этот побочный эффект возникает при превышении длительности рекомендованного применения.
Во время использования спреев с антибиотиками, наоборот, нельзя сокращать курс лечения. Иначе бактерии начинают приобретать устойчивость к лекарственному веществу.
Солевые растворы способны стать причиной отита. Но этого никогда не произойдет при правильной технике промывания. Отит изначально является противопоказанием к промыванию носа.
Ингибиторы протонной помпы (ИПП)
Это сильнейшие препараты, подавляющие желудочную секрецию. Клинические исследования показали, что они наиболее эффективны при лечении ГЭРБ. ИПП обычно хорошо переносятся, вызывая относительно мало побочных эффектов. Однако ИПП могут нарушать гомеостаз кальция, усугубляя существующие нарушения сердечной проводимости. ИПП повышают риск переломов бедренной кости у женщин в постменопаузе.
На основании множества клинических испытаний были сделаны выводы, что ИПП более эффективны, чем блокаторы H2, в контроле симптомов ГЭРБ в течение 4 недель. И более эффективны при лечении эзофагита в течение 8 недель. Также сообщается, что не обнаружено, что какой-либо препарат PSI более эффективен, чем другие, в борьбе с симптомами ГЭРБ в течение 8 недель.
Хотя ИПП являются наиболее эффективными антисекреторными препаратами, их применение, особенно в течение длительного периода времени, связано со многими побочными эффектами. Во-первых, у ИПП есть ограничения по применению: их нельзя применять детям до 1 года, беременным и кормящим женщинам. Было показано, что использование ИПП во время беременности увеличивает риск врожденных дефектов (пороков сердца).
Ограничения по применению ИПП
Исследования, проведенные в США, показывают, что чрезмерное использование ИПП имеет опасные последствия. Поэтому FDA США предупреждает врачей и пациентов о том, что в год не должно быть более трех 14-дневных курсов лечения. Длительное или частое использование ИПП связано с повышенным риском переломов костей, гиповитаминоза B12, электролитного дисбаланса (в первую очередь гипомагниемии), мышечных спазмов и даже судорог.
Чрезмерное подавление секреции желудочного сока при приеме ИПП может вызвать дискомфорт в эпигастрии, расстройство желудка, усиление кишечных инфекций (C. difficile и др.), Риск аспирационной пневмонии. Риск инфекционных осложнений еще выше, когда ИПП используются с блокаторами Н2-рецепторов.
Причины медикаментозного ринита
Инфекционные либо аллергические риниты проявляются воспалительными реакциями, одним из симптомов которых является отечность носа. Организм пытается справиться с этим процессом, и в носовых ходах усиливается кровообращение. Как следствие, увеличение размеров кровеносных сосудов способствует развитию заложенности носа. Затрудняется носовое дыхание, теряется обоняние, человек спешит избавиться от этих неприятных симптомов с помощью деконгестантов (сосудосуживающие капли – вазоконстрикторы).
От сосудосуживающих капель кровеносные сосуды сужаются, быстро спадает отек, восстанавливается дыхание через нос, нормализуется обоняние. Лечебный эффект деконгестантов длится 4-12 часов, спустя этот срок просвет сосудов снова увеличивается, возвращается отечность и заложенность носовых ходов. Пациент знает, как избавиться от неприятного состояния и опять использует капли-вазоконстрикторы.
Если назальные сосудосуживающие капли применяются правильно, то привыкание не возникает. Рекомендуемый срок использования препаратов составляет 3-7 дней. Зависимость проявляется, если пациент пренебрегает инструкцией по применению, нарушает частоту и продолжительность терапии. Это связано с тем, что развивается тахифилаксия, когда снижаются ответные реакции организма на повторное использование медикаментов. Человек применяет те же назальные средства, но сосуды на них слабо реагируют. Чтобы добиться лечебного действия деконгестанты приходится закапывать чаще.
Основными активными компонентами лекарств являются такие вещества, как назазолин, оксиметазолин, ксилометазолин, фенилэфрин. Нарушение кратности и продолжительности терапии приводит к тому, что страдает собственная регуляция капиллярного тонуса. Вплоть до полного разрушения рефлекторной регуляции. Капилляры привыкают сужаться от назальных капель и ждут поступления активных компонентов извне.
Какие методы диагностики применяются при заложенности носа?
Назальная эндоскопия. При эндоскопии носа можно точно определить даже небольшой и узкий патологический участок, который вызывает закупорку носового дыхания. Особенно это касается симптомов заболеваний околоносовых пазух, которые могут иметь только минимальные признаки в области боковой стенки носа.
Компьютерная риноманометрия. Это синхронная регистрация перепада давления в носу и объема вдыхаемого воздуха через нос — определяется объективность заложенности носа. Кроме того, определяется зависимость проходимости воздуха и отечными участками носовой полости. Таким образом, возможно точное указание на хирургическое или консервативное лечение.
Комплексная диагностика патологий носового дыхания также включает обонятельные тесты и тесты на аллергию, для которых сегодня доступны современные экспресс-методы обследования.
Клиническая картина
Классический острый приступ подагры возникает внезапно, как правило, ночью на фоне хорошего общего здоровья. Развитию приступа обычно предшествуют события, предрасполагающие к резкому повышению уровня мочевой кислоты к крови – фуршеты, дни рождения, застолья с обильным употреблением мясных продуктов. Последние, как известно, нередко используются в качестве закуски после приема алкогольных напитков. Сочетание этих факторов крайне неблагоприятно, поскольку алкоголь ухудшает выведение мочевой кислоты с мочой, что быстро приводит к «скачку» мочевой кислоты в крови и созданию необходимых условий для развития подагрического артрита. Еще одним фактором, предрасполагающим к обострению или возникновению приступа суставной подагры, является обезвоживание организма, что нередко случается при обильном потоотделении после посещения бани или сауны. Спровоцировать начало обострения подагры могут также переохлаждение и травма, в том числе незначительная травма, например, ношение тесной обуви. Приступ подагры достаточно однотипен: возникает чрезвычайно интенсивная боль в 1 плюснефланговом суставе (сустав большого пальца), он резко опухает, становится горячим и красным, а затем сине-багрового цвета. Функция сустава нарушается, больной не может даже пошевелить пальцем.
Приступы подагры обычно продолжаются в течение 3-10 дней, затем боли постепенно исчезают, кожа приобретает нормальный цвет, сустав вновь начинает действовать. Следующий приступ подагры может появиться через несколько месяцев или даже лет. Однако со временем «светлые» периоды становятся все короче и короче.
Если подагрический артрит переходит в хроническую форму, то это приводит к деформации суставов и нарушению их функции.
1
Общий анализ крови
2
Иммунологический анализ крови
3
Диагностика подагры в МедикСити







![Как вылечить подагру на ногах [эффективный метод увт]](https://shop-massage.ru/wp-content/uploads/5/1/6/5165394db61afd5ef9a032a5a81c0c0a.jpeg)