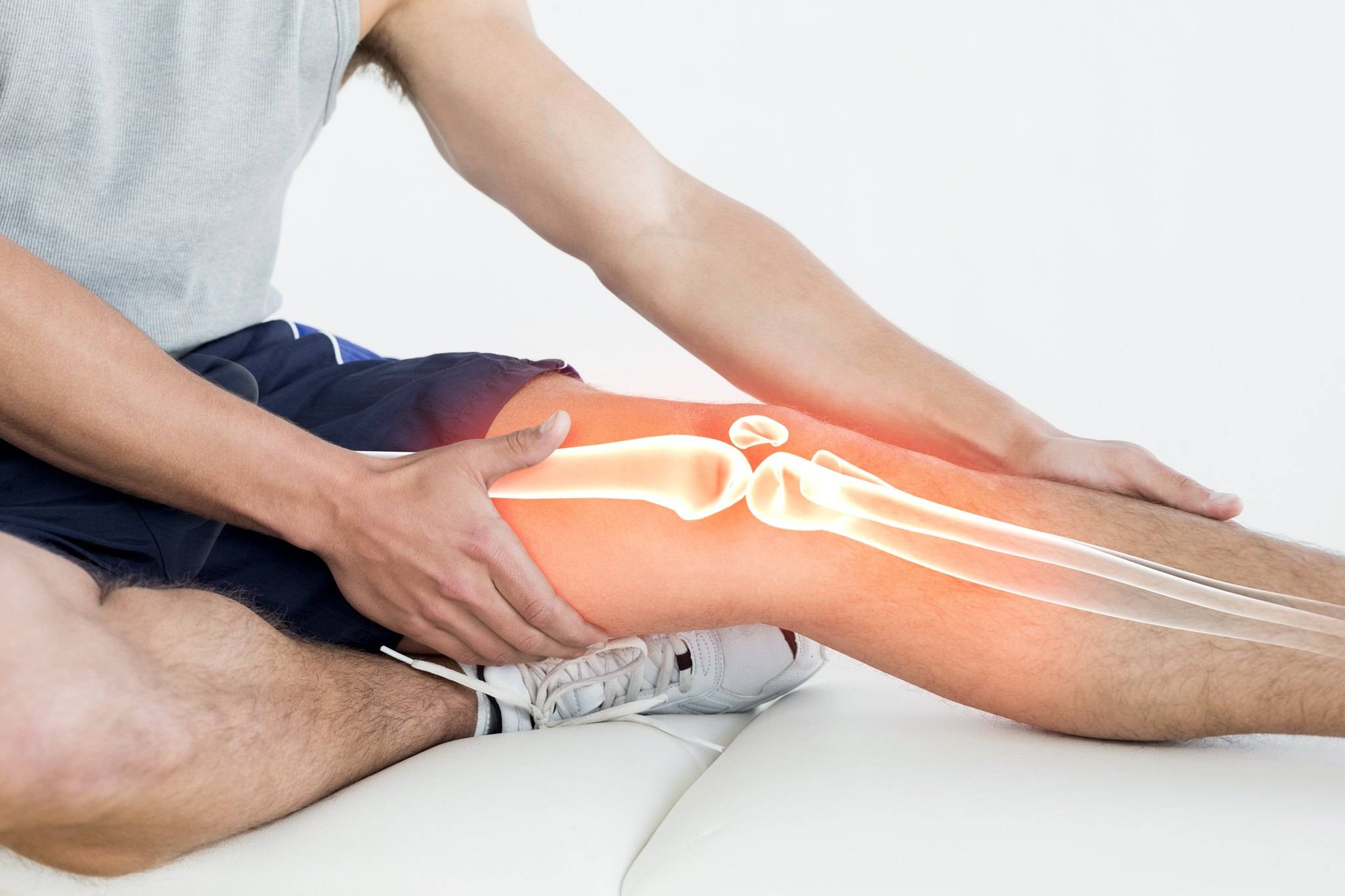
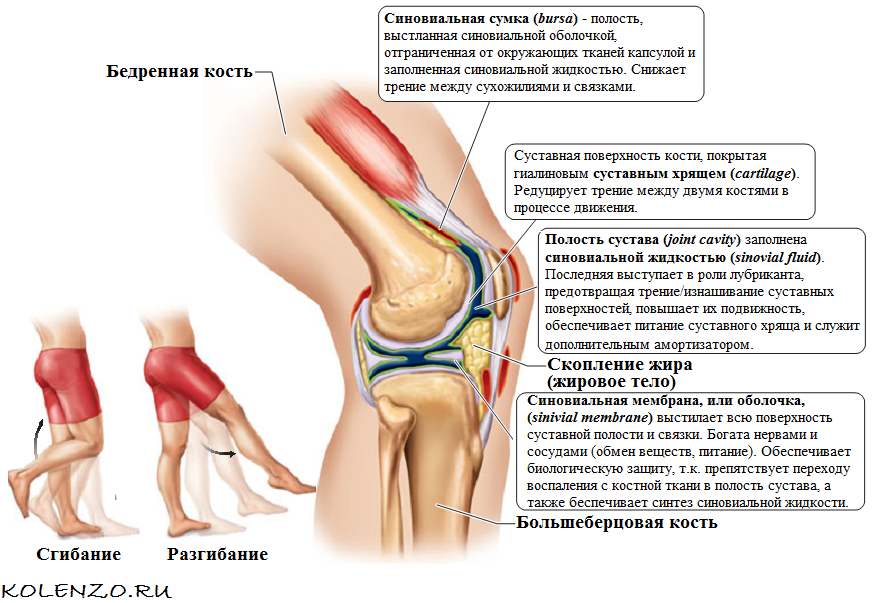
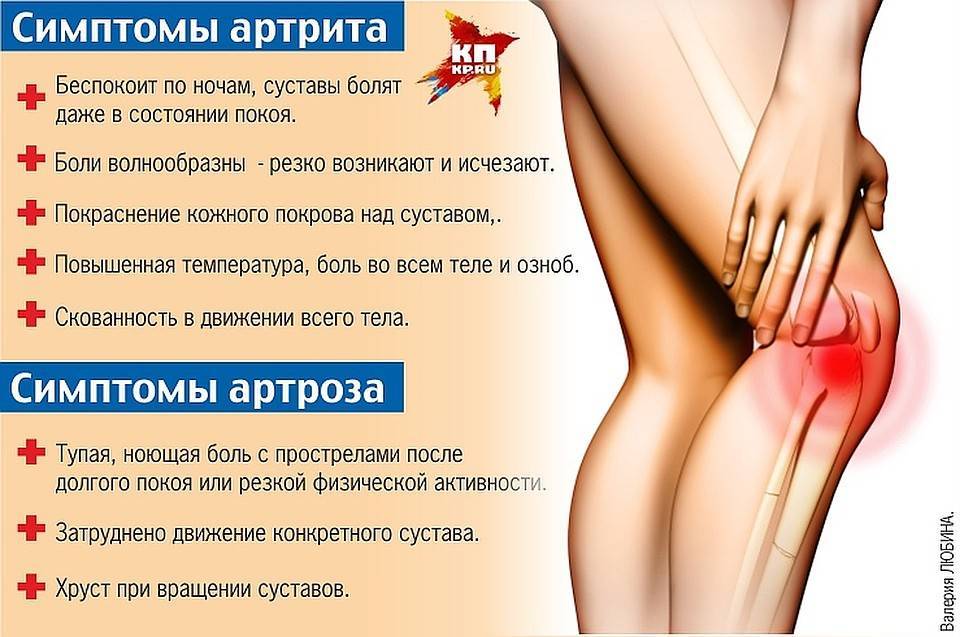
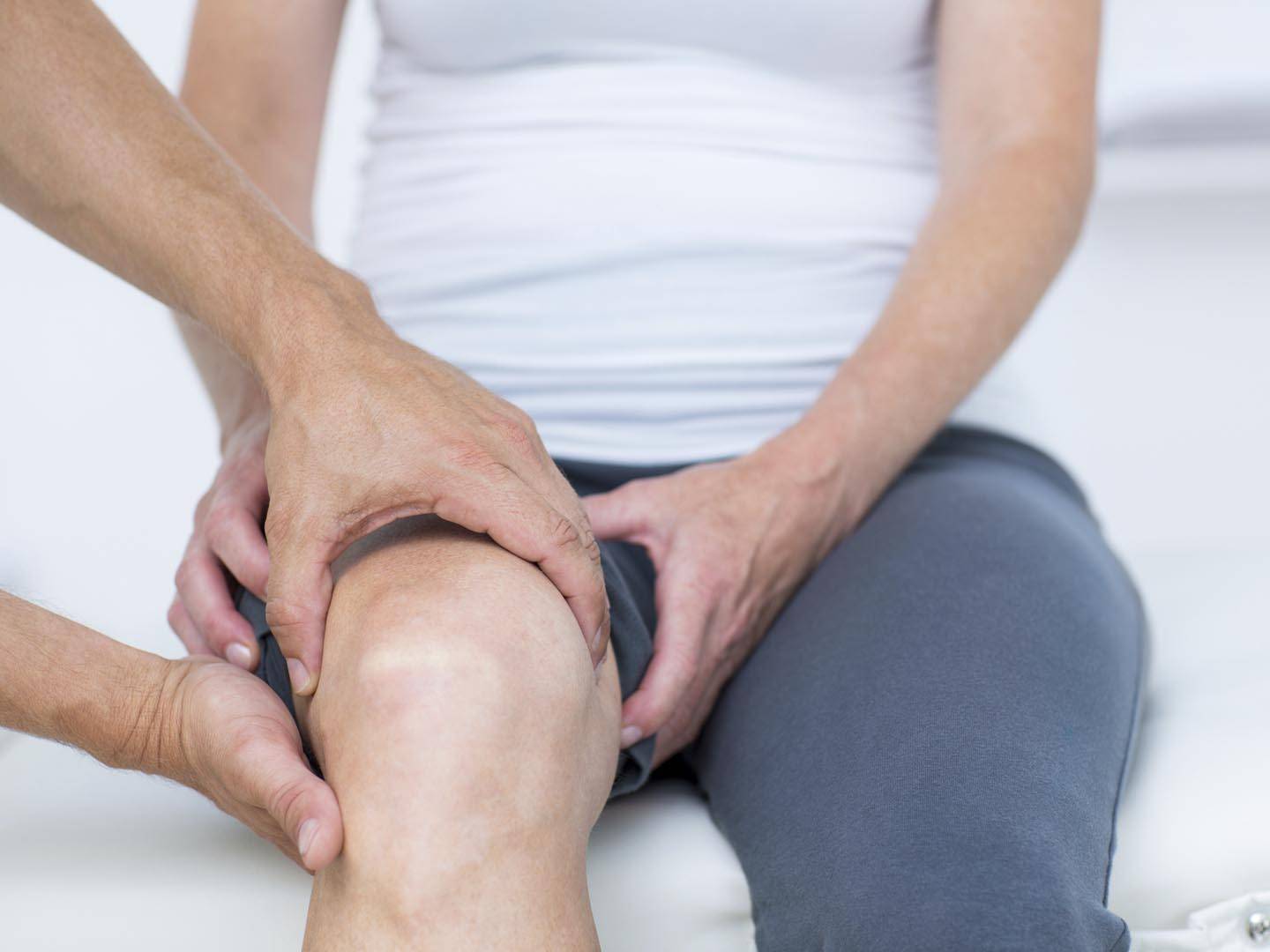
Как лечат ночные боли в суставах
Тактика лечения зависит от причины. При наличии воспалительной составляющей схема будет одной, при артрозе голеностопа, колена или бедра – совершенно другой. Однако есть и общие принципы. Из медикаментов чаще всего назначают такие:
- нестероидные противовоспалительные препараты – эффективны и для снятия воспаления, и как анальгетик;
- миорелаксанты – устраняют спазмы в мышцах и снижают болезненные импульсы;
- внутрисуставные инъекции – это могут быть кортикостероиды, новокаиновые блокады, хондропротекторы, гиалуроновая кислота или синтетические протезы синовиальной жидкости;
- хондропротекторы – показаны при дегенеративных изменениях в суставах, для восстановления хрящевой ткани.
Самостоятельно назначать себе таблетки при болях в суставах – это путь в никуда
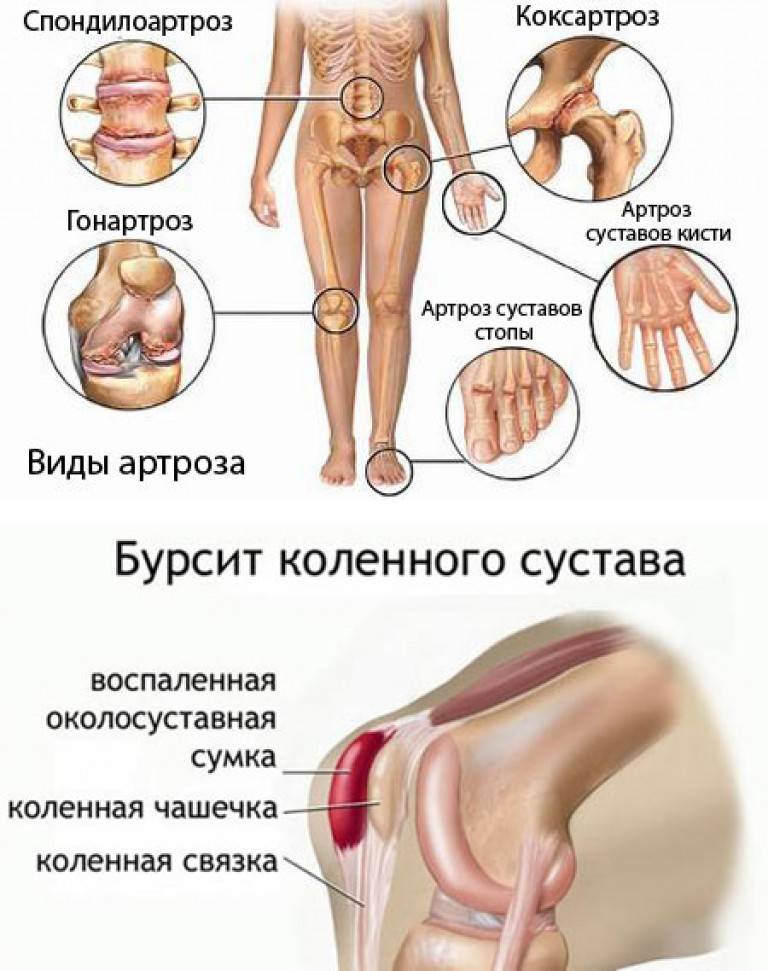
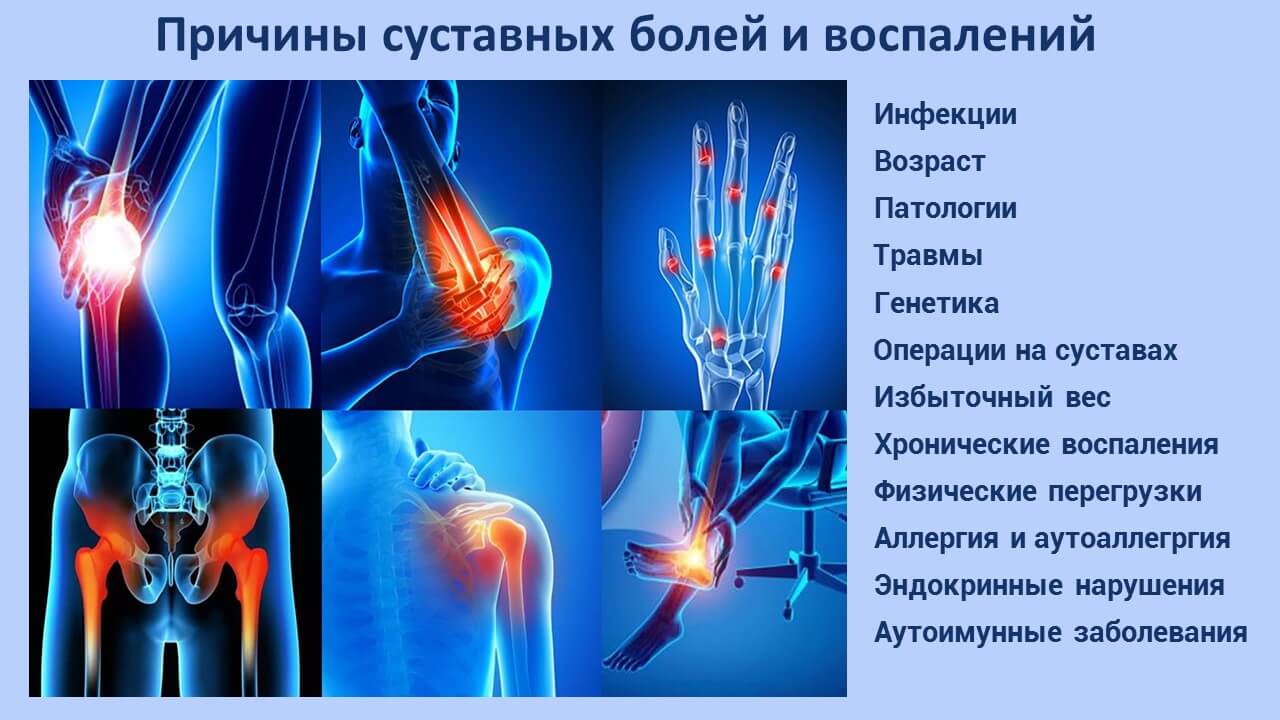
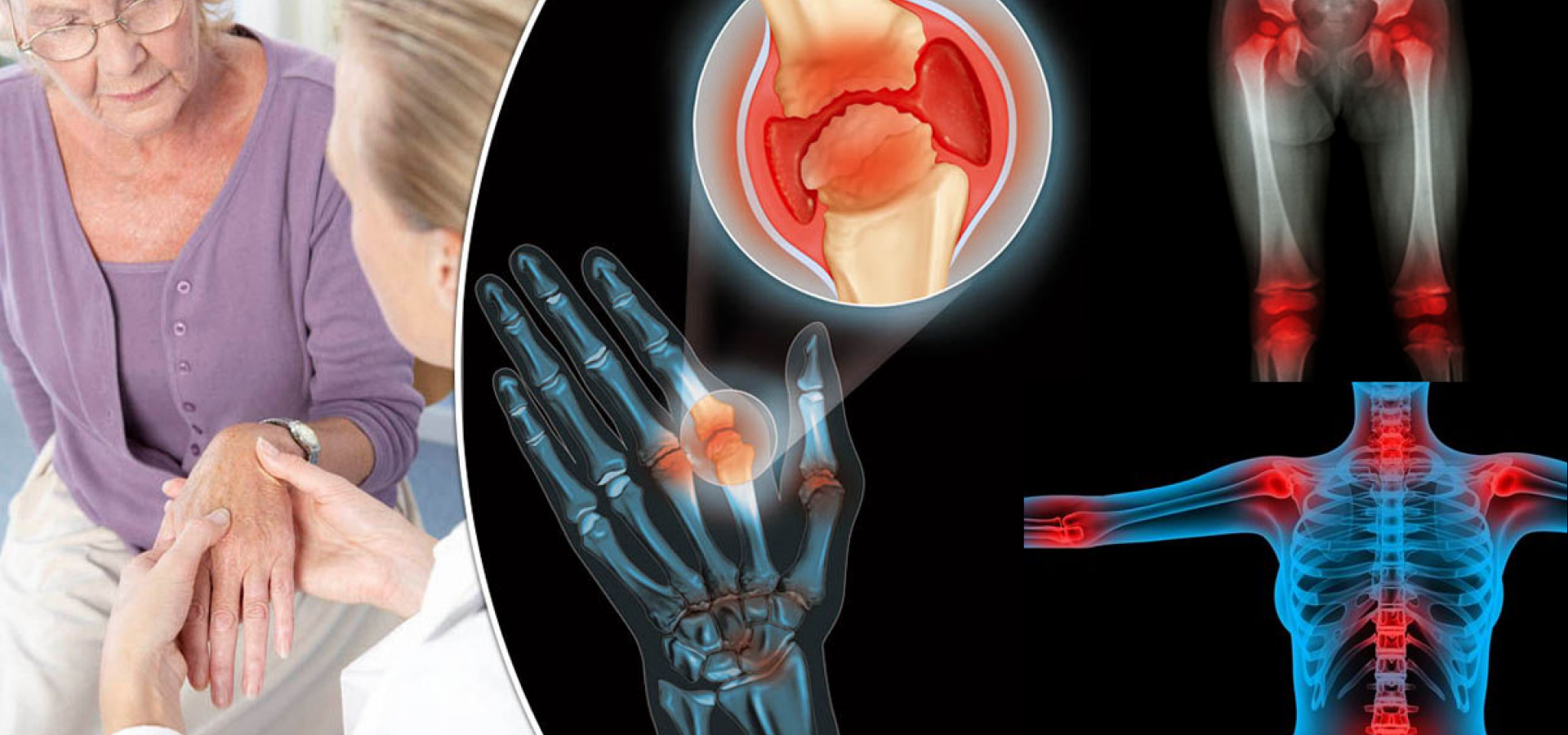
Причины развития суставного синдрома
Точная взаимосвязь между развитием суставного синдрома и воспалительными заболеваниями кишечника до конца не установлена. Одной из доминирующих теорий является попадание фрагментов стенок кишечных бактерий в системный кровоток, в результате чего формируется воспаление в суставах. К развитию суставного синдрома при заболеваниях ЖКТ приводят такие болезни кишечника, как неспецифический язвенный колит, болезнь Крона, синдром раздраженного кишечника, хронический дисбактериоз, идиопатический колит.
К другим потенциальным причинам развития суставного синдрома, можно отнести:
- Инфекционные заболевания. Суставной синдром нередко является последствием воспалительных заболеваний кишечника инфекционной природы. Если причиной развития данного состояния является инфекция, то человек предъявляет жалобы на характерную ломоту в крупных и мелких суставах, мышечную боль. При суставном синдроме инфекционной природы не нарушается подвижность в суставе, а синдром исчезает через несколько дней, после исчезновения интоксикации.
- Ревматоидный артрит. Артриты при болезнях кишечника относятся к аутоиммунным реакциям.
- Дегенеративно-дистрофические процессы. Речь идет о деформирующем остеоартрозе. Суставной синдром при этом диагнозе доминирует преимущественно в условиях изменения климатических условий, а также при физической нагрузке. Кроме боли, наблюдается хруст в суставах при разгибании конечностей.
- Травмы. Еще одной распространенной причиной развития суставного синдрома, являются травматические повреждения. Чаще всего, боль в суставах спровоцирована вывихами, ушибами, внутрисуставными переломами, разрывом связочного аппарата, кровоизлияниями в полость сустава.
- Эндокринные патологии. Причиной развития суставного синдрома являются такие заболевания эндокринной системы, как первичный гиперпаратиреоз, ожирение и гипотериоз.
Реактивные артриты
Это группа заболеваний, при которых боли в суставах возникают после перенесенной инфекции: как вирусной, так и бактериальной. Непосредственной причиной реактивного артрита становится ошибка иммунной системы, которая вызывает развитие воспаления в суставах, хотя они и не были поражены инфекцией.
Боль в суставах появляется чаще спустя 1-3 недели после ОРЗ, кишечной инфекции или болезней мочеполовой системы, например, уретрита или половых инфекций. В отличие от вирусных артралгий, боли в суставах интенсивные, сопровождаются отеком и нарушением подвижности. Может подниматься температура тела. Артрит начинается чаще с поражения одного коленного или голеностопного сустава. В течение 1-2 недель присоединяется боль в суставах другой половины тела, начинают болеть мелкие суставы рук и ног. Иногда болят суставы позвоночника.
Боль в суставах обычно проходит под действием лечения или самостоятельно, не оставляя последствий. Однако некоторые виды реактивных артритов принимают хроническую форму и время от времени обостряются.
Болезнь Рейтера — один из видов реактивных артритов, который развивается после перенесенного хламидиоза и может принимать хроническое течение. Болям в суставах при болезни Рейтера предшествует обычно нарушение мочеиспускания — проявление хламидийного уретрита (воспаление мочеиспускательного канала), что нередко остается незамеченным. Затем появляются проблемы с глазами, развивается конъюнктивит. Для лечения необходимо обратиться к врачу.
Опухоли первичные
Первичное возникновение рака кости встречается редко. Среди подобных заболеваний – саркомы. Первичное поражение может быть вызвано активным ростом ткани кости, это происходит у людей в возрасте до двадцати лет.
Симптомы первичного заболевания:
- Боль в зоне очага. Сначала болевой синдром слабый либо умеренный. Он может пропадать, но потом появляется вновь. На более поздних стадиях он постоянен и ярко выражен.
- Симптомы общего характера, которые свойственны любому раковому заболеванию, например, снижение массы тела, слабость и т.д.
- Проявления, характерные для поражения костей – хромота, переломы патологического характера, т.д.
Первичное и вторичное заболевания объединяет ряд проявлений, именно поэтому в постановке диагноза опираться только на жалобы пациента не стоит. Необходима диагностика.
Диагностика
Существует много диагностических методов, применимых в онкологии. Применительно к болезням костей это:
- Рентген;
- Остеосцинтиграфия;
- Ультразвуковое исследование;
- Магнитно-резонансная томография;
- Компьютерная томография;
- Биопсия и т.д.
Боль
Лечение
Центральная цель лечения болевого синдрома при онкологии – уменьшение его. Если речь идет о переломах, лечение их, минимизация риска их возникновения, минимизация иных осложнений.
Среди лечебных методик:
- Препараты обезболивающие;
- Бисфосфонаты;
- Терапия лучевая;
- Терапия радио-медикаментозная;
- Оперативные манипуляции.
Препараты обезболивающие
Практически в девяноста процентов случаях болевой синдром удается значительно уменьшить препаратами обезболивающими. Но зачастую этого бывает мало, потому как, развиваясь, опухоль может становиться нечувствительной к ним. Актуальным остается вопрос и о выборе препарата.
Существуют рекомендации ВОЗ относительно уменьшения болевого синдрома, который вызван раком. В этих рекомендациях выбор препарата должен основываться на интенсивности болевого синдрома у пациента. Интенсивность эта градируется по особой шкале.
- Пункты 1-3 отдаются болевому синдрому легкому и тяжести средней. Препараты –неопиоиды, например, парацетамол;
- Пункты 4-6 – болевой синдром средней тяжести. Препараты – опиоиды (средства аналгетические с содержанием наркотических веществ);
- Пункты 7-10 – болевой синдром сильный. Препараты – сильные опиоидные. В ряде случаев препараты, усиливающие обезболивание.
Говоря об обезболивающих средствах, нельзя не отметить эффекты побочные, с ними связанные, среди которых:
- Чувство сонливости;
- Дисбаланс стула;
- Головокружение и т.д.
И еще раз о том, что мы отмечали выше: применение обезболивающих препаратов лучше начинать, когда болевой синдром только начинает проявлять себя.
Бисфосфонаты
Эти препараты значительно минимизируют ущерб ткани кости, возникающий от воздействия не нее метастазов. Они снижают вероятность переломов, гиперкальцемии и могут снизить интенсивность боли.
Препараты данной группы способны предотвратить либо замедлить изменение в кости, а значит, снижают болевой синдром у пациента.
Терапия лучевая
Терапия лучевая способна значительно уменьшить боли от онкологии в костях, предотвращают развитие заболевания. Однако эта методика очень подходит в случае, если речь идет о поражениях локализованных.
Терапия радио-медикаментозная
Данный вид терапии вариант предыдущей. В вену вводится специальное вещество, которое прикрепляется к зонам раковой опухоли. Именно туда и посылают облучение.
Лечение хирургическое
К манипуляции хирургической прибегают, если есть необходимость стабилизации пораженной кости. В этом случае ее укрепляют металлическим стержнем, пластинами или шурупами.
Клиника интегративной онкологии Onco.Rehab настоятельно рекомендует при наличии любых видов боли показаться специалисту.
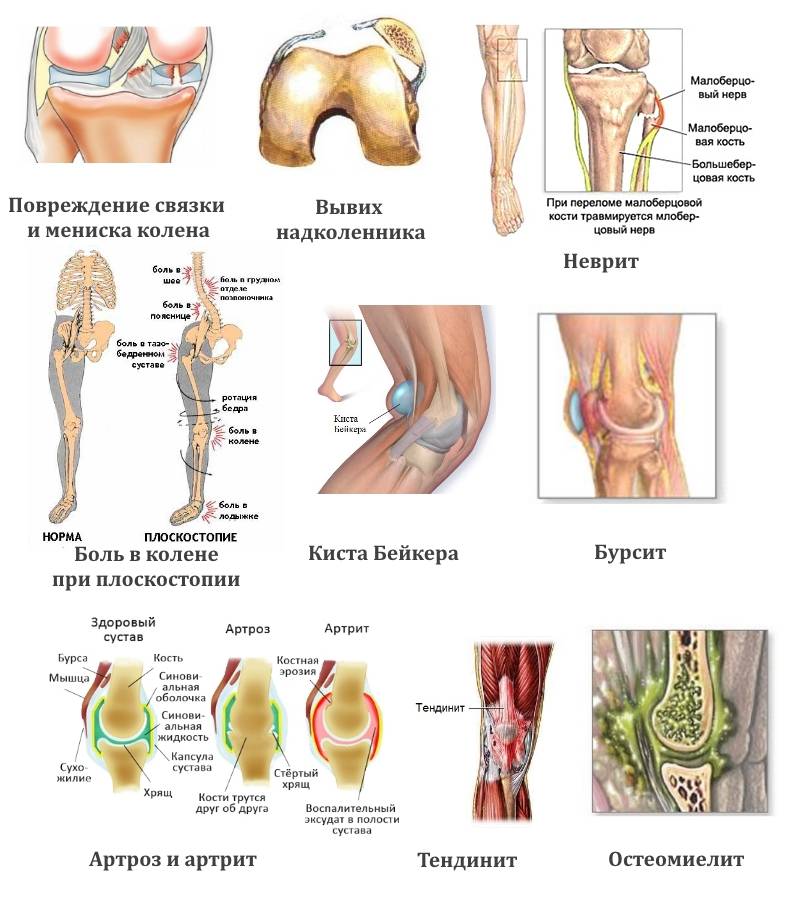
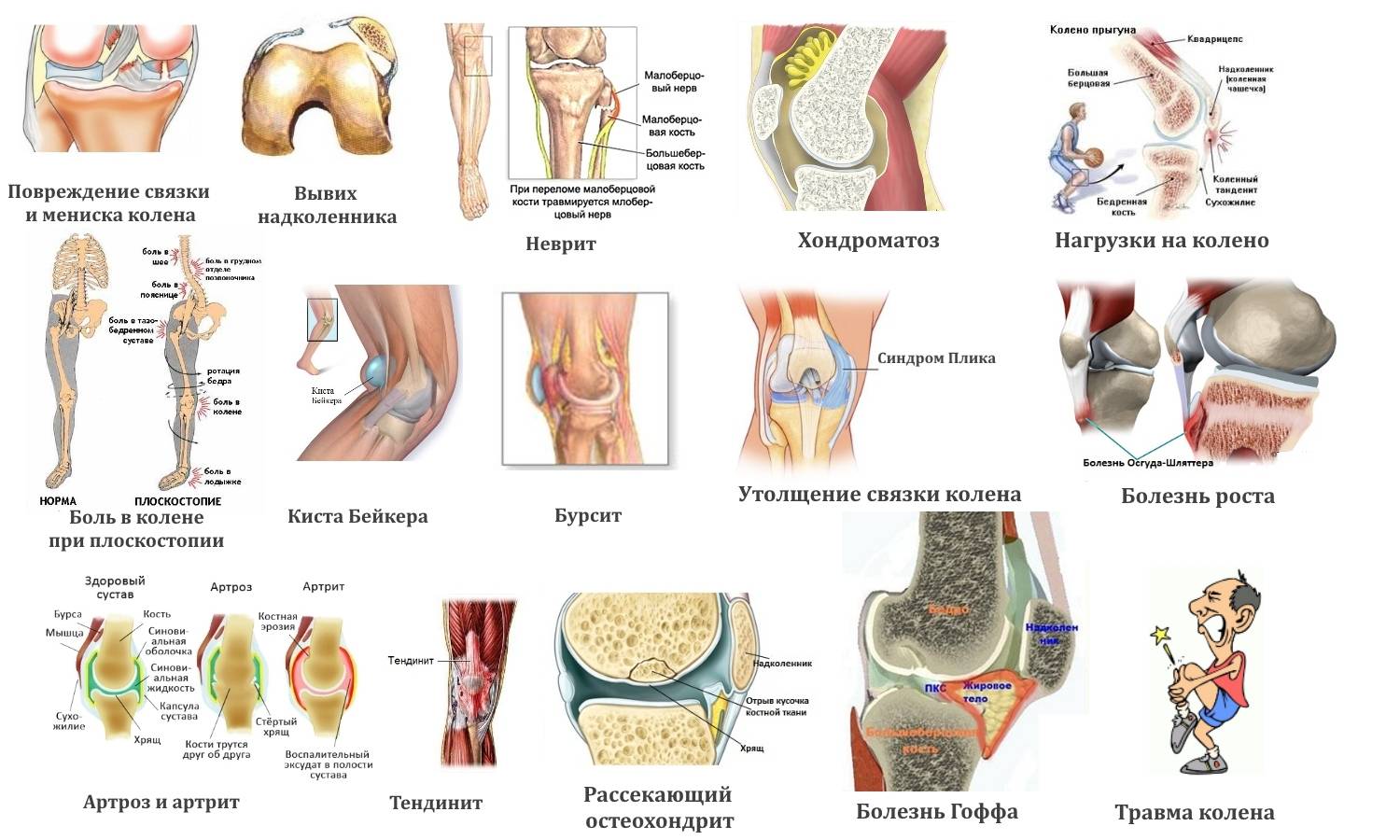
Неартрические причины болей
Менисковые боли – обычно возникают после травмы и затрагивают один сустав. Чаще появляются у детей 10-12 лет. Беспокоят при нагрузках, концентрируются в проекции щели сустава там, где поврежден мениск.
Остеохондральные – затрагивают один сустав, чаще на ноге, возникают у детей 8-10 лет. Механизмом развития такой боли может быть неправильная физическая нагрузка. Однако точная причина неизвестна. Боль проявляется при нагрузке и ограничивается одним суставом.
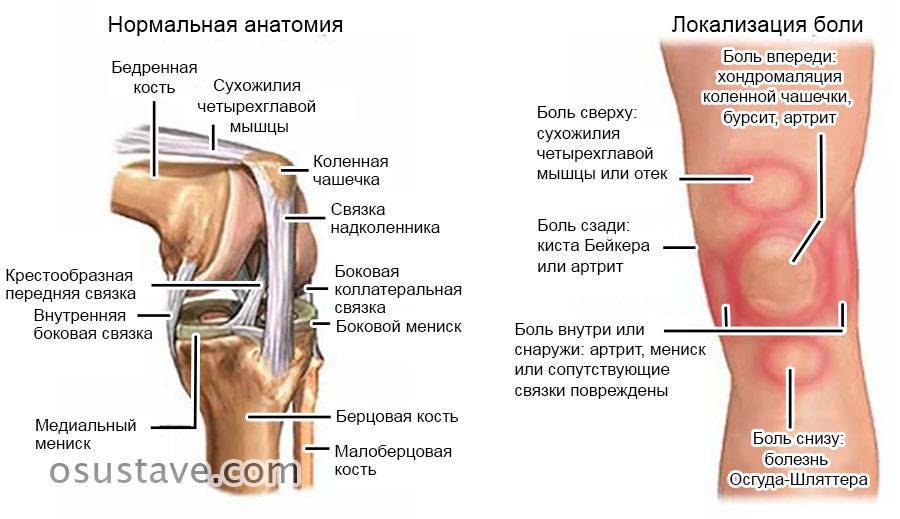
Боль в надколенниках, кроме остеохондропатии и патологических вывихов, может возникать при высоком расположении надколенников, хондромаляции, синдроме медиопателлярной складки.
Нагрузочные боли в стопах – их причинами могут быть: ряд объединений костей, врожденные пороки развития стоп, синдром тугоподвижности суставов на фоне системных патологий скелета.
Сухожильно-мышечные и энтезитные – варианты хронической и острой патологии (посттравматические, транзиторные и др.). Первичная энтезопатия – это симптом SEA-синдрома или ювенильного артрита. Вторичная возникает на фоне основного ортопедического заболевания.
Суставной синдром – различные по вариации и выраженности боли, обычно страдают тазобедренные, голеностопные, коленные суставы. Реже – локтевые и плечевые. Таким болям сопутствует воспаление. Болевой синдром ограничен одним суставом и сухожильно-мышечным элементом либо областью, в которой сухожилие прикрепляется к кости.
Боли по причине гипермобильности поражают дошкольников и младших школьников. Могут быть симметричными, иметь разлитой характер, локализуются на передней поверхности голеней. В некоторых случаях затрагивают голеностоп и коленный сустав. Чаще всего это ночные и вечерние боли, которым предшествовала нагрузка. Такой болевой синдром – это миалгия как следствие перенапряжение мускулатуры голеней при слабом капсульно-связочном элементе. Многие литературные источники называют это состояние «боли роста». Родителей должны насторожить ночные боли у ребенка, потому что они могут быть связаны с опухолью, особенно на фоне лихорадки и обильного потоотделения.
В более старшем возрасте боли на фоне гипермобильности недетализируются, имеют разлитой характер. Могут затрагивать один сустав или несколько. Возникают как на фоне нагрузки, так и после нее (днем и вечером). Появляются такие боли из-за микротравмирования структур внутри сустава, излишнего напряжения пателлофеморального сочленения, растяжения связочно-капсульного элемента.
Виды
Существуют разные классификации болей в суставах. По месторасположению артралгии различают:
- Моно Артралгию (болит 1 сустав).
- Олиго Артралгию (поражение 2—5 суставов).
- Полиартралгию (болезненность более 5 суставов).
В зависимости от расположения суставов артралгия подразделяется на общую и локализованную.
По характеру артралгия бывает:
- Острой и тупой.
- Преходящей и постоянной.
- Слабой, умеренной и интенсивной.
Особенности и условия возникновения артралгии зависят от диагноза. Наиболее часто отмечаются следующие признаки боли в суставах:
- Стартовые. Артралгия возникает при ходьбе вначале, затем по мере движения проходит. Она связана с трением суставных поверхностей костей, которые покрываются разрушенной хрящевой тканью. Через несколько шагов эта масса скапливается в заворотах суставной капсулы и артралгия исчезает.
- Ноющие. Появляются после физической работы суставов, проходят в покое.
- Ночные. Подтверждают сильное поражение сустава и обусловлены застойными явлениями, кровь давит на костную ткань под хрящом. После ночного сна появляется ощущение скованности в суставах, а по мере движения дискомфорт проходит.
- Постоянные. Возникают при воспалении в капсуле сустава.
- Внезапные (блокада сустава). Обусловлены ущемлением части кости или хряща, застрявших между двумя суставными поверхностями.
- Мигрирующие. Сначала болит один сустав, затем боль переходит на другой.
- Отраженные. Ощущаются не в том суставе, который поражен, а в близко расположенном. К примеру при болезни тазобедренного сустава болит колено.
Разновидности болевых ощущений
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Непатологические причины болей в суставах
Артромиалгии могут иметь непатологическую природу. Часто они возникают на фоне дежурных влияний на организм и опорно-двигательную систему:
- Чрезмерная физическая нагрузка. Тренировки разного характера способны вызывать гипертонус мышц, из-за чего последние уплотняются и начинают сильнее прилегать к суставам. В результате суставные поверхности сдавливаются и питание в них нарушается, провоцируется автономное развитие спонтанного болевого симптома. Таким образом боль в суставах возникает из-за нарушения обменных процессов, а в мышцах из-за повышенного тонуса и крепатуры.
- Неправильное питание. От питания зависит деятельность всего организма и опорно-двигательная система не является исключением. Если организм недополучает некоторых веществ и микроэлементов, нарушается проводимость в мышечных структурах и тормозятся регенерационные процессы. На фоне всего этого появляются боли. Кроме того, при неправильном питании у пациентов часто наблюдаются нарушения функций висцеральных органов, из-за чего ухудшается состояние кожи и её производных.
- Метеозависимость. У очень многих людей (чаще всего пожилого возраста) боли появляются на фоне изменения погодных условий. Болезненные ощущения при этом носят выкручивающий и ноющий характер.
- Менструальный период. Во время месячных некоторых женщин беспокоят артромиалгии. Это связано со степенью болевого порога и интенсивностью гормонального всплеска.
- Детский и подростковый возраст. У пациентов таких возрастных категорий боли появляются довольно часто и ничего странного в этом нет. Их возникновение объясняется процессом скелетного роста и активного деления в костных тканях. У многих детей кости растут очень быстро и мышцы за ними не успевают, поэтому и появляются боли.
- Беременность. Основной причиной боли опять же являются гормональные перестройки. Если же женщина находится уже на более поздних сроках, когда плод достиг ощутимого размера, боли в мышцах и суставах появляются из-за перенагрузки. Женщина ежедневно носит на себе дополнительный вес, вследствие чего возникает та же самая крепатура.
- Травмы. Это могут быть как микротравмы, так и более обширные повреждения. Разрыв бурсы, растяжения, ушибы и прочие травматизации всегда приводят к нарушению кровоснабжения в суставах и мышцах, из-за чего они начинают болеть. Интенсивность болей зависит от степени нарушения целостности тканей.
Боль в суставах и мышцах, вызванная такими факторами, способна самоустраняться. Достаточно уменьшить интенсивность тренировок, пересмотреть рацион, залечить травмы или переждать некоторые специфические периоды и боль уйдет сама собой.
Болезнь Осгуда-Шляттера
Патология относится к остеохондропатиям – заболеваниям коленного сустава, которые сопровождаются асептическим разрушением костной ткани. Повреждается ядро большеберцовой кости. Причина — частая травматизация нижних конечностей в период активного роста скелета. Болезнью Осгуда-Шляттера страдают в основном мальчики и парни в возрасте 10-18 лет. Поражаться может одно или сразу оба колена.
Симптомы патологии:
- резкая боль в колене при крайнем сгибании/разгибании ноги;
- неприятные ощущения при надавливании на бугристость большеберцовой кости;
- легкая отечность мягких тканей, локальное повышение температуры;
- трудности при поднятии по лестнице, приседании, езде на велосипеде.
Заболевание в большинстве случаев проходит самостоятельно спустя 1-2 года. Дети выздоравливают, как только у них завершается формирование скелета — к 17-19 годам. В некоторых случаях ребенку требуется лечение. При выраженной деструкции большеберцовой кости показано хирургическое вмешательство. Во время операции врачи удаляют разрушенные костные фрагменты.
Симптомы
Без комплексной дифференциальной диагностики невозможно самостоятельно выявить истинную причину суставного синдрома при заболеваниях кишечника. Если ранее у человека были диагностированы заболевания желудочно-кишечного тракта или имеются симптомы нарушения работы кишечника, то боли в суставах, могут быть следствием отклонений со стороны пищеварительной системы. К основным проявлением суставного синдрома относится тянущая хроническая боль в крупных и мелких суставах, ограниченность в движении, а также мышечная боль.
Реактивный артрит — частое осложнение инфекционных заболеваний кишечника. Возбудителями энторопатических артритов являются энтеробактерии. Нередко, при воспалительном поражении кишечника, наряду с артритом развивается узловатая эритема.
Причины
Боль в суставах имеет разные причины. Одной из самых частых причин артралгии является острая инфекция. Боли ноющего характера в суставах могут появиться до первых признаков заболевания или на ранних стадиях. Часто при инфекционном процессе ломает суставы во всем теле. При этом амплитуда движений в них не изменяется.
Постинфекционная резкая артралгия появляется при урогенитальных и кишечных инфекциях.
Страдают суставы при вторичном сифилисе, эндокардите, туберкулезе. Если в организме имеются очаги хронической инфекции, например, в почках, желчевыводящих протоках, органах малого таза, паразитарных заболеваниях, то также ломит суставы.
Частой причиной суставной боли являются:
- Болезни щитовидной железы.
- Отравления солями тяжелых металлов.
- Физические травмы.
- Длительный прием некоторых лекарственных средств.
Беспокоят боли в суставах при разных болезнях. Они подразделяются на 2 большие группы:
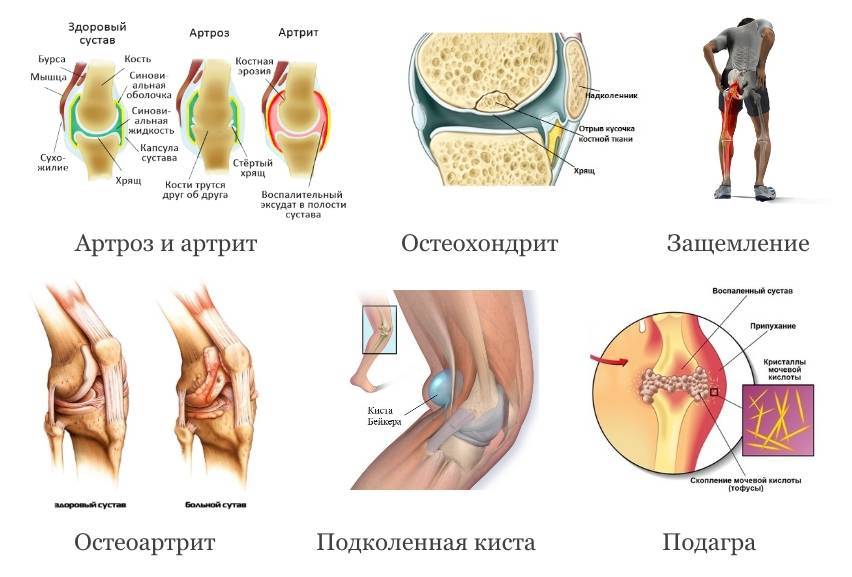
- Артриты — воспалительные болезни суставов, которые вызываются инфекцией, аутоиммунными процессами, нарушениями функции эндокринных желез и обмена веществ.
- Артрозы — болезни, связанные с разрушением суставных хрящей и находящимися под ними суставными поверхностями костей. Хрящи со временем становятся шероховатыми, утрачивают эластичность и растрескиваются.
Разделение болезней суставов на артриты и артрозы условное. Без лечения артрит со временем переходит в артроз, так как при воспалительных процессах нарушается обмен веществ в хрящах. Они не получают адекватного питания и быстро истончаются, постепенно разрушаются.
При артрозе, поначалу связанному с физической перегрузкой сустава, со временем развивается воспаление. Оно обусловлено накоплением в суставной полости обломков хрящей и костной ткани и запуском воспалительных реакций.
В группу риска по развитию этой патологии входят:
- Женщины в период менопаузы.
- Пожилые люди с выраженными возрастными изменениями организма.
- Пациенты с ожирением.
- Пациенты с травмой сустава в прошлом.
- Спортсмены.
- Люди с определенными профессиями. Например, коленный сустав часто страдает у тех, кто проводит много часов подряд на ногах (учителя, хирурги, парикмахеры и др.). Боль в суставах кисти частый симптом у музыкантов, кассиров, грузчиков, выполняющих однообразные движения руками.
Причины
Вот откуда могут взяться характерные щелчки:
- Строение сустава — когда поверхность сустава выходит за пределы коробки, она может при прикосновении к такой же поверхности другого вызвать щелчок.
- Воспаленная мышца около сустава — откуда берется сам щелчок до конца не ясно. Некоторые специалисты считают, что сустав издает звуки из-за сильного утомления мышцы. Например, если долго сидеть в одном положении, а потом резко встать.
- Гипермобильность — это особенность строения суставов, при которое они аномально мобильны. Такая специфическая проблема далеко не редкость и часто является врожденной. Подвижные суставы часто почти расходятся и, возвращаясь в исходное положение, издают характерный звук.
- Артроз — ничто иное как износ суставов. Если быть точным, то износ именно хрящей, входящих в их строение. Такая болезнь частый спутник людей преклонного возраста. Но и молодых такая проблема не обходит стороной. Так откуда хруст? Из-за износа тканей, те части сустава, которые должны были разделены хрящом соприкасаются и, при их движении возникает хруст.
- Травма — при переломах, трещинах костей или суставов возникают повреждения, которые затрудняют движения и так же могут вызывать хруст в области суставов.
- Излишки солей в суставах — соль укрепляет не только кости, но и хрящи. А это им совершенно противопоказано. Твердые сочленения могут вызывать хруст и боль при движении. Такая проблема часто возникает у людей, употребляющих в пищу еду и воду, содержащую много минеральных солей.
Как вы могли заметить, в большинстве своем хруст суставов — это не последствия какой-то болезни. Это лишь показатель того, что человек не совершенен и его соединительные ткани тоже. Действительно опасаться за свое здоровье можно, когда это не только хруст, но и болевые ощущения возникающее при задействовании сустава. Проблема боли в суставах беспокоит людей со времен Древней Греции. Уже тогда люди задумывались о причинах подобного явления и пытались лечить больные хрящи и кости.
Как ни странно, по данным ВОЗ, чаще всего остеоартрозом страдают люди молодые — 18-25 лет. Главная причина такого недуга — наследственность. Также к основным причинам относят образ жизни и рацион человека. Особо подвержены такой проблеме люди ведущие малоподвижный образ жизни, и, как уже говорилось выше, люди употребляющее излишне много соли в пищу.
Терапия остеопороза и клинические рекомендации
Прежде всего нужно знать, какой врач лечит остеопороз: так как причины заболевания могут быть различными, лечением его могут заниматься разные специалисты – ревматолог, травматолог-ортопед, эндокринолог.
Эффективное лечение остеопороза (как раннего, так и после 50-ти лет) может включать физиотерапевтические процедуры, прием медикаментов, корректировку образа жизни и рациона, физические упражнения.
Лекарственная терапия
- Прием витамина D и препаратов кальция. Потребление этих элементов в нужных дозировках приводит к быстрому повышению минеральной плотности костей и снижению частоты переломов.
- Бисфосфонаты. Лечение этими препаратами снижает риск переломов на 30-50% и повышает плотность костей.
- Гормональная терапия (заместительная). Проводится для профилактики и лечения постменопаузальной формы болезни. Лечение приводит к прекращению истончения костей, предотвращению переломов, устранению урогенитальных и вегетативных осложнений климакса.
- Кальцитонины. Тормозят резорбцию костной ткани, имеют выраженное анальгетическое воздействие.
- Оссеин-гидроксиапатитный комплекс. Нормализует кальциевый гомеостаз, улучшает костный обмен, стимулирует костеобразование, восстанавливает баланс между процессами костеобразования и резорбции.
Немедикаментозная терапия
Ношение корсета (ортезов)
Показано при болях в спине, компрессионных переломах позвоночника. Корсет нужно носить постоянно или с перерывами, обязательно снимая его на ночь.
Физкультура, ходьба, аэробные нагрузки.
Полезны регулярные прогулки на свежем воздухе. Нагрузки не должны быть чрезмерными, необходимо исключить силовые виды спорта и те, в которых подразумевается вероятность механических ударов (например, игры с мячом).
Как облегчить боли в суставах во время менопаузы
Боль в пальцах, локтях и коленях… боль в суставах – один из самых распространенных признаков поражения опорно-двигательного аппарата в период менопаузы. Если вы чувствуете себя скованно и болезненно, особенно по утрам, нужно записаться к гинекологу и сдать анализы на гормоны. Врач поможет справиться с воспалением и болью.
В добавление к лечению существует множество простых, неинвазивных способов лечения боли в суставах путем внесения некоторых изменений в распорядок дня. Вот некоторые приемы.
Поддерживайте активность
Упражнения – хороший способ укрепить суставы и сохранить их гибкими. Плавание, тай-чи и йога – отличные варианты занятий для женщин в возрасте. Но нужно избегать упражнений, которые сильно напрягают суставы. Запрещены поднятие тяжестей и силовые нагрузки.
Помогут снизить вес, например, бег трусцой и активное плавание. Это снимет некоторую нагрузку на суставы. Упражнения на открытом воздухе обеспечат прилив энергии и гибкость суставов. Тренировки облегчают депрессию и борются с болезнями сердца.
Физическая активность предупреждает увеличение веса и бессонницу, которые часто приходят с менопаузой. Упражнения с умеренной нагрузкой на суставы помогают защитить женщину от остеопороза.
Практикуйте программы де-стресс
Известно, что вызывает воспаление в суставах кортизол – гормон стресса. Практика снятия накопившейся усталости, психического напряжения, тревоги и регулярные физические упражнения помогут контролировать уровень кортизола.
Так можно бороться со стрессовой нагрузкой на организм и улучшить общее самочувствие, что необходимо в период менопаузы.
Следите за диетой
Доказано, что диета с высоким содержанием углеводов и сахаров и низким содержанием омега-3 жирных кислот вызывает хроническое воспаление. Поэтому необходимо заменить белый хлеб, белый рис и любые изделия из белой муки цельнозерновыми продуктами, такими как ржаной или пшеничный хлеб, макароны только твердых сортов, овсянка, коричневый рис и киноа.
Выбирайте морепродукты – свежий тунец, лосось и скумбрию. Налегайте на листовую зелень, такую как капуста и шпинат.
Обеспечивают организм естественными противовоспалительными веществами некоторые ягоды и фрукты, например, ежевика, черника и вишня.
После совета с гинекологом можно пополнить свой рацион добавками, содержащими омега-3 и витамин D.
Артрит
Можно облегчить боль в суставах в период менопаузы с помощью лекарств
- Помогают поддерживать гибкость и подвижность суставов кремы, содержащие глюкозамин. Например, Хондроитин максимум или Артроцин.
- НПВС – устраняют боль и отеки. Например, Фастум гель, Кетонал и другие.
- Лекарственные средства с глюкозамином для приема внутрь стимулируют выработку гиалуроновой кислоты и тормозят дегенерацию суставов.
Препараты, содержащие НПВС – ибупрофен, нимесулид, ацеклофенак и другие помогают облегчить ежедневные боли в суставах в период менопаузы, но нужно соблюдать курсовой прием, избегая длительного применения этих препаратов. Поскольку к их побочным действиям, кроме широко известных поражений ЖКТ, относятся головные боли, головокружение, бессонница и даже депрессия, что ухудшает состояние женщины в период наступления климакса.
Перед применением любых лекарственных средств в период менопаузы необходимо проконсультироваться со своим гинекологом.
Локализация болей
В большинстве случаев болевой синдром привязан к месту локализации заболевания. Однако это не говорит о том, что если у вас боли в спине, то страдает исключительно позвоночник. Рассмотрим три основных области локализации таких ощущений.
Спина
Один из наиболее часто встречающихся вариантов проявления. Боли при остеопорозе позвоночника чаще всего сосредотачиваются в поясничном отделе. Их главная опасность в том, что далеко не каждый врач сразу может поставить нужный диагноз. Некоторые даже списывают такие проявления на заболевания почек. Как итог – человек долго лечится препаратами, многие из которых только провоцируют вымывание кальция и усугубляют ситуацию.
Немало пациентов узнает о причинах своего недомогания очень поздно, когда начинают появляться трещины в позвонках, онемение конечностей, скованность движений.
Суставы
Ограничений по области расположения поражаемых суставов нет. Человек в таком случае иногда затрудняется повернуть кисть руки или ему становится сложно ходить.
Особенно часто страдает тазобедренный сустав и колени. Причина в том, что именно на эти части нашего скелета приходится самая большая нагрузка. Здесь тоже есть проблема неправильной постановки диагноза – многие симптомы медики приписывают артрозу и артриту, а борьба с ними иногда может усугубить остеопороз.
Такой недуг часто сопровождается воспалением – в районе поражения увеличивается температура тканей и появляется припухлость.
Нижние конечности
Заболевание может проявлять себя как при небольших прогулках, так и при ходьбе на дальние дистанции. Пациент в этом случае будет чувствовать не только боль, но и утомленность. Единственным методом снять ощущения без медицинских препаратов становится отдых – чем больше времени вы проводите в покое, тем быстрее успокаивается боль.
Советы врача ортопеда травматолога
Часто, когда появились боли в суставе, до приема у врача пациент совершает ошибки, которые усугубляют его состояние. Вот основные из них:
- Бесконтрольное применение анальгетиков и нестероидных противовоспалительных препаратов, снижающих боль, но не устраняющих ее причину.
- Тепловые процедуры и гели раздражающего действия, приносящие временное облегчение, после которого боль может стать сильнее.
- Резкие и грубые манипуляции с суставами, попытки их «вправить» или растянуть, что чревато повреждением.
- Тугое бинтование эластичным бинтом, которое приводит к нарушению кровообращения и лимфотока в сегменте, что усиливает воспаление.
- Попытка «закачать» конечность с гирей, гантелью или на тренажере.
- Игнорирование боли, что приводит к хронизации патологического процесса.
Если появились боли в суставах, в первую очередь необходимо прийти на прием в врачу травматологу-ортопеду, он поможет установить причину, которая вызывает боль и другие негативные явления.
Артроз (коксартроз) тазобедренного сустава
Боли в тазобедренном суставе с правой или левой стороны могут говорить об артрозе.
Артроз или коксартроз тазобедренного сустава – серьезная патология опорно-двигательной системы. Если пустить заболевание на самотек и своевременно не начать лечение, то патология с большой вероятностью приведет к инвалидности. Связано это с тем, что суставы деформируются, хрящевые суставы истончаются и разрушаются, а человек частично или полностью теряет двигательную функцию. Лечение заболевания у больного направлено на снятие и устранение причины появления симптомов и признаков.
Часто артроз начинает появляться в ходе старения организма, страдают им в пожилом возрасте, нога становится заметно слабее, симптомы проявляются сильнее и не вызывают сомнения болезни. При чем длительное время может проходить бессимптомно в возрасте после 40-45 лет. Помимо возрастных изменений спровоцировать развитие заболевания могут:
- различные травмы: от ушиба до перелома;
- заболевания позвоночника;
- наличие лишнего веса и ожирение;
- генетическая предрасположенность;
- нарушения и сбои в гормональном фоне;
- нарушения в эндокринной системе;
- малоподвижный образ жизни;
- инфекционные заболевания;
- ухудшение микроциркуляции крови в области сустава.
Из-за ряда провоцирующих факторов кости повреждаются, хрящевые структуры стираются, суставы трутся друг о друга. Из-за этого движение сильно ограничивается. На первичной стадии заболевания используется консервативное лечение. На второй уже требуется хирургическое вмешательство.
Симптомом развития коксартроза считается выраженная боль в паховой области и области бедра. Иногда боль может даже прогрессировать в позвоночник, поясницу, колено, голень. Сначала боль появляется после физической активности или ходьбы, но вскоре становится более выраженной и ощущается постоянно. Подвижность ограничивается и из-за прогрессирования болезни человеку тяжело передвигаться без поддержки. Часто требуется использование трости.
Болевой синдром обычно сопровождается дополнительными факторами:
- дискомфорт;
- хруст и щелчки во время движения;
- чувство распирания.
Часто при артрозе рекомендуют выполнять физические упражнения, а именно ЛФК. Проходить курс лечебной физкультуры следует только со специалистом. Занятия включают в себя регулярные тренировки, которые помогают укрепить мышцы, активизировать кровообращения и обмен веществ.



![Боль в стопе [как лечить, причины и что делать когда болят ступни ног]](https://shop-massage.ru/wp-content/uploads/0/7/f/07f8068eec3b92e72b92e0ea7b9e9a0d.png)