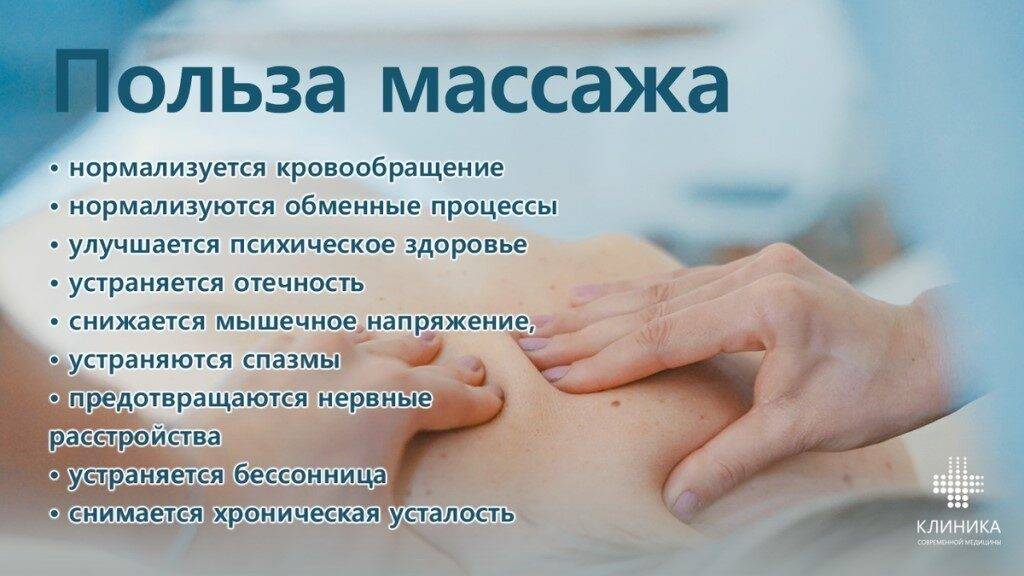
Что такое вегетососудистая дистония
Состояние вегетососудистой дистонии (ВСД) называют еще вегетативной дисфункцией, так как проявления этого патологического синдрома связаны с нарушениями вегетативной нервной системы, ответственной за регуляцию в организме важных физиологических процессов: артериального давления, теплоотдачи, частоты сердечных сокращений, мочеиспускания и т.д.
Это психическое заболевание относится к группе неврозов, и его часто называют органным неврозом, поскольку одновременно происходит расстройство работы других органов человека: головного мозга, сердца, желудка, кишечника. Также могут быть проблемы с костями или суставами. Вегетососудистая дистония иногда является симптомом неврологических, гинекологических, соматических, эндокринных и онкологических заболеваний, но большая часть вегето-сосудистой дистонии – самостоятельное заболевание.
В двадцатом веке это заболевание классифицировалось как нервное заболевание (неврастения). Сейчас диагноз нейровегетативная дистония исключен из классификации психических расстройств (МКБ-10 – Глава F., DSM-IV). Современное понятие нейровегетативной дистонии теперь соответствует термину «соматоформные расстройства» (согласно DSM-IV), и особенно его наиболее распространенной форме, которая является «расстройством соматизации» (согласно DSM-IV). Сомато-подобные расстройства — это формы психических расстройств, при которых:
- на первый план выходят физические симптомы, предполагающие соматическое заболевание;
- эти симптомы не объясняются отклонениями в физическом состоянии больного и не вызваны употреблением наркотических и психоактивных веществ;
- не входят в картину других психических расстройств со значительным соматическим проявлением, например, паническое расстройство или скрытая депрессия;
- эти симптомы не имитируются пациентом намеренно.
В дополнение к соматоподобным расстройствам относятся: конверсионное расстройство (бывший истерический невроз), психогенная боль или ипохондрия.
Характерная черта вегетативного невроза: анализы не показывают каких-либо существенных отклонений от норм и лечение не дает никакого эффекта.
Симптомы ВСД могут стать более выраженными практически в любом возрасте, как у подростков, так и у пожилых людей. Однако чаще всего это заболевание диагностируется у женщин среднего возраста.
Неврологический осмотр и специальные тесты в диагностике невритов
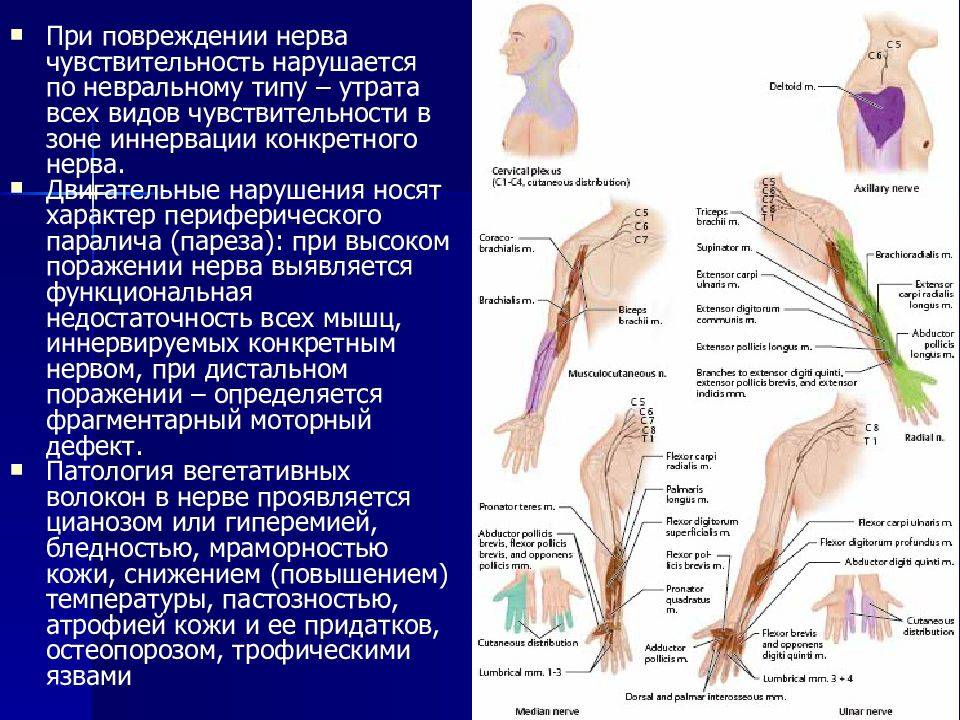
Сначала врач проводит стандартный неврологический осмотр, во время которого проверяет рефлексы, чувствительность кожи (прикасаясь к ней кисточкой и иглой), оценивает тонус и силу мышц, чувство равновесия, координацию движений. Затем, в зависимости от поврежденного нерва, проводятся специальные тесты:
Диагностика неврита срединного нерва:
- Кисти лежат на столе ладонями вниз. Доктор просит поцарапать стол указательным пальцем. Пациенту не удается это сделать.
- Пациент не может сжать кисть в кулак, потому что у него нарушено сгибание большого, указательного и среднего пальцев.
- Больной не может соединить кончики мизинца и большого пальца.
Диагностика неврита локтевого нерва:
- Кисти лежат на столе ладонями вниз. Доктор просит поцарапать мизинцем поверхность стола. Пациенту не удается это сделать.
- Кисти пациента лежат на столе ладонями вниз. Врач просит его развести мизинец и безымянный палец. Пациенту не удается это сделать.
- Больной не может полностью сжать кисть в кулак за счет нарушения сгибания мизинца и безымянного пальца.
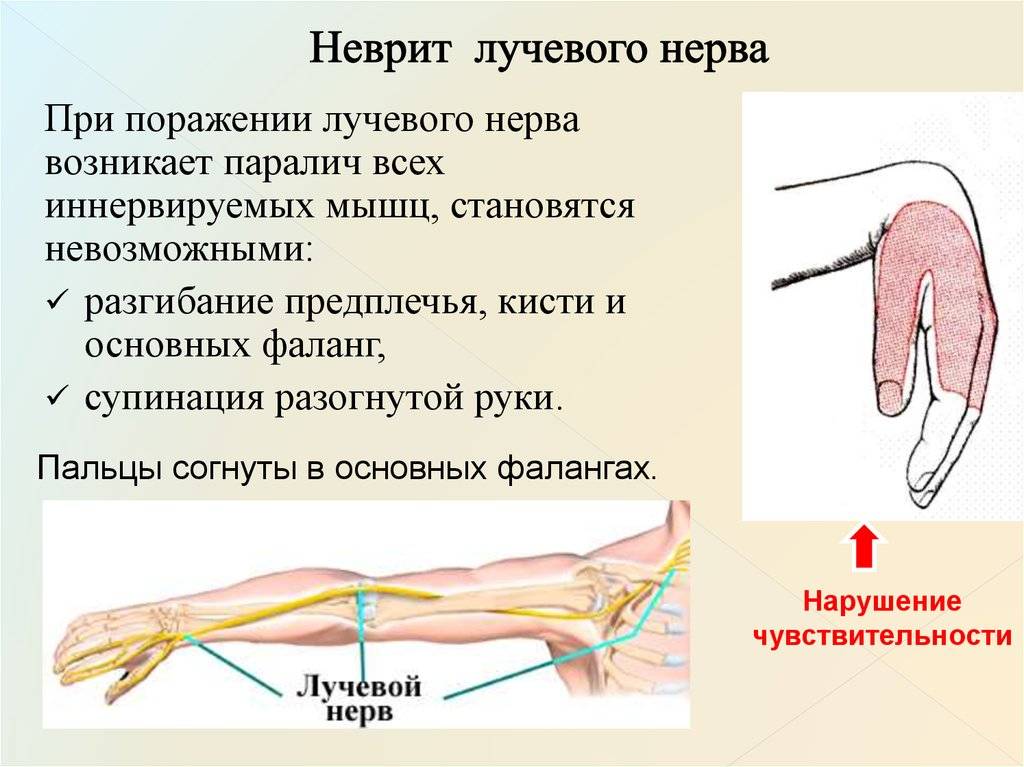
Диагностика неврита лучевого нерва:
- Кисти лежат на столе ладонями вниз. Доктор просит приподнять средний палец и положить его на соседний. Пациенту не удается это сделать.
- Кисти пациента лежат на столе ладонями вверх. Врач просит его отвести в сторону большой палец. У пациента не получается это сделать.
- Просят сложить ладони вместе и развести пальцы. В итоге пальцы на пораженной руке сгибаются.
Как избавиться от нервного тика
Для того чтобы освободить себя от неприятных ощущений, нужно, прежде всего, устранить их проблему. Иногда для этого достаточно просто хорошенько выспаться. В другом случае требуется на некоторое время сменить обстановку, выйти из разрушающей среды.
Из вспомогательных методов применяют травяные успокаивающие чаи, ванны с добавлением ароматических масел, плавание, прогулки на свежем воздухе или занятия спортом: бег, йога.
Внесите в ваше меню ингредиенты с повышенным содержанием кальция и магния. К таковым относят кисломолочные продукты, гречка, отрубной хлеб, красная рыба, яйца, мясо. Среди овощей и фруктов выделяют свеклу, смородину, сухофрукты, орехи и петрушку.
Если данные продукты не вписываются в ваш рацион, подумайте о приеме соответствующих витаминных комплексов. Не злоупотребляйте крепким чаем и кофе.
А главное: сохраняйте оптимизм и спокойствие в любой ситуации!
В случаях, когда состояние усугубляется, прибегают к помощи психотерапии. Особо действенной является когнитивная поведенческая терапия, помогающая пресечь тиковые нарушения в стадии их предвестников.
При проведении терапии реверсии привычек пациентов обучают движениям, способствующим предотвращению развития неврологических лицевых симптомов.
Из медикаментозных средств используют противосудорожные препараты и миорелаксанты, уколы ботокса, антидепрессанты.
Если перечисленные методы неэффективны в борьбе с нервным тиком, обращаются к глубокой стимуляции мозга. В ГМ устанавливают устройство, которое контролирует электрические импульсы.
Клиническая картина
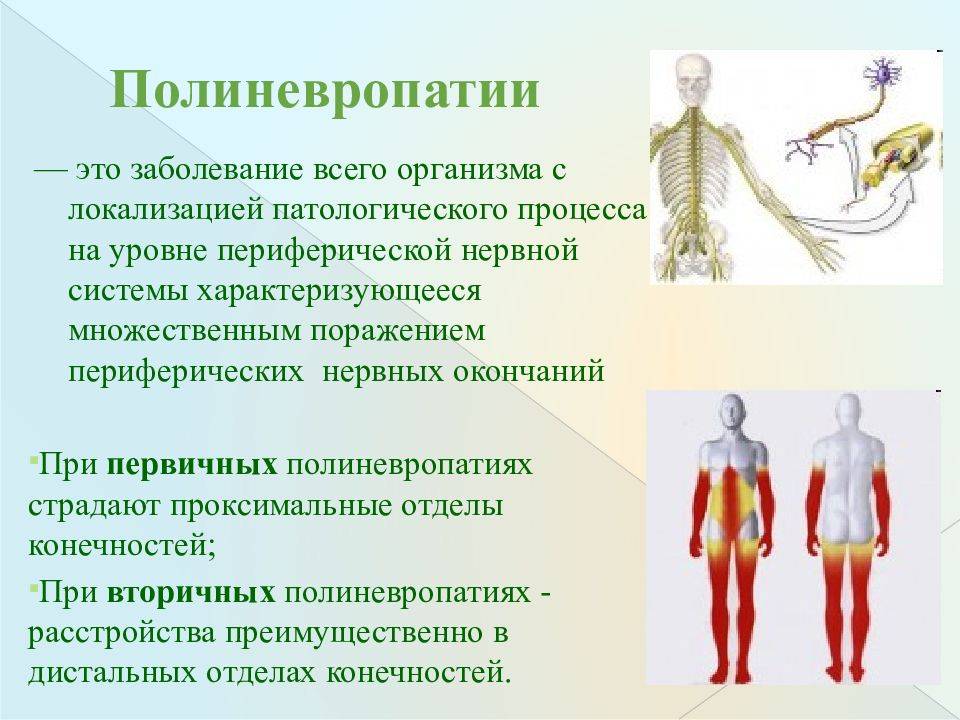
При демиелинизирующей полиневропатии страдают преимущественно крупномиелинизированные двитательные и чувствительные проприоисптивные волокна, сохранными остаются немиелинизированные вегетативные и чувствительные волокна, проводящие поверхностную чувствительность. При таком варианте полиневропатии рано выпадают глубокие рефлексы и грубо нарушается проприоцептивная чувствительность с сенситивной атаксией, утратой вибрационного чувства. Поверхностная чувствительность относительно сохранена. Демиелинизация захватывает не только дистальные отделы нервов конечностей, но и распространяется в проксимальном направлении, иногда захватывает и корешки. Клинически это проявляется периферическими парезами как дистальных отделов ног, так и проксимальных (преобладает слабость дистальных отделов конечностей). Характерно несоответствие степени пареза и атрофии мышц, преобладает слабость, атрофия менее грубая. При хроническом течении происходит утолщение нервов. После устранения этиологического фактора миелиновая оболочка восстанавливается за 6-10 нед. Это приводит к полному регрессу неврологических симптомов у значительного числа больных.
Аксонопатии бывают как в крупных миелинизированных, так и в маломиелинизированных волокнах. Для аксонопатии характерно постепенное развитие, преимущественное вовлечение дистальных отделов конечностей, быстрое развитие амиотрофий, частое расстройство болевой и температурной чувствительности, вегетативных функций. Глубокие рефлексы на ранних стадиях могут сохраняться. Восстановление часто бывает неполным и происходит более медленно путем регенерации аксонов или разрастания концевых веточек сохранившихся аксонов, которые берут на себя функцию утраченных.
Причины и симптомы проявления синдрома позвоночной артерии при шейном остеохондрозе
Синдром позвоночной артерии был впервые описан в начале прошлого века и относится к достаточно распространенным проявлениям шейного остеохондроза (в той или иной степени выраженности подобная головная боль встречается более чем у трети пациентов с остеохондрозом шеи).
Синдром позвоночной артерии связан с раздражением или ущемлением проходящей между отростками шейных позвонков артерии и расположенных рядом с ней нервов. На ранних стадиях боль в голове возникает в результате сильного рефлекторного спазма артериального ствола, в дальнейшем возможно механическое пережатие артерии патологически измененными элементами позвонков.
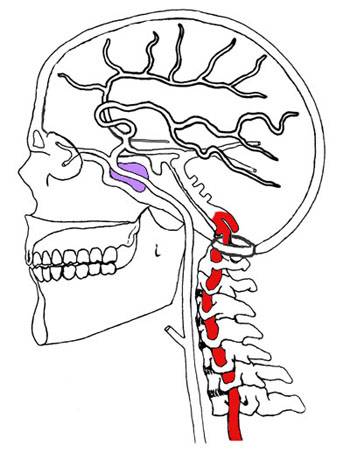
При склонности к атеросклерозу возможно образование в полости патологически изогнутой артерии атеросклеротических бляшек, что еще больше затрудняет кровоток. Поэтому даже время от времени появляющийся синдром позвоночной артерии не следует оставлять без внимания.
Для синдрома позвоночной артерии при шейном остеохондрозе характерны следующие признаки:
·головная боль нередко имеет выраженный «шейный» характер (появляется при резких движениях шеи, или после длительного пребывания в неудобной позе);
·боль чаще возникает утром (длительное пребывание головы в одной позе во время сна);
·боль распространяется в виде волны от затылка к темени, изредка достигая области лба;
·болевой синдром чаще охватывает только одну половину головы (на стороне пораженной артерии), но может распространяться и на всю голову;
·часто боль имеет «сосудистый» пульсирующий характер;
·нередко болевая волна заканчивается в районе глазницы и имеет характер давления на глазные яблоки изнутри;
·причиной боли является недостаточность кровообращения в затылочных отделах головного мозга, а также в структурах мозгового ствола, что может проявляться яркой и разнообразной неврологической симптоматикой:
oвспышки в поле зрения или ощущение потемнения в глазах;
oголовокружение;
oтошнота;
oрвота, не приносящая облегчения;
oзвон в ушах;
oощущение «пульса в голове»;
oполуобморочное состояние;
oнеожиданная потеря сознания.
Описанная выше симптоматика может встречаться при тяжелых поражениях центральной нервной системы, вызванных отличными от остеохондроза факторами, поэтому при появлении такого рода болей необходимо обращаться к специалисту неврологу.
Кроме того, следует учитывать, что нарушение кровообращения головного мозга в бассейне позвоночной артерии могут вызывать некоторые врожденные патологии строения шеи и черепной коробки, перенесенные травмы, объемные процессы и т.п. Поэтому для уточнения диагноза синдрома позвоночной артерии при шейном остеохондрозе необходимо провести дуплексное исследование (УЗИ+УЗДГ) сосудов головы и шеи.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Симптомы
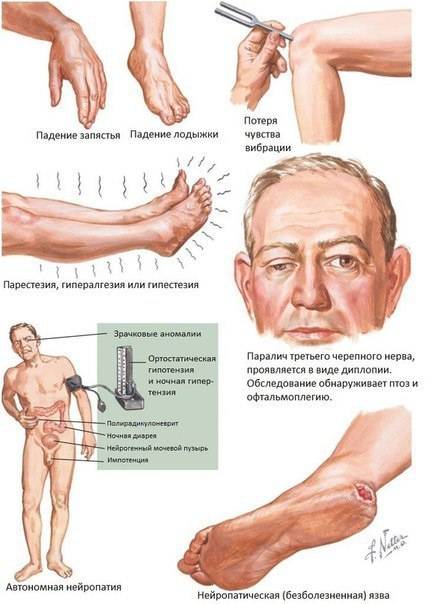
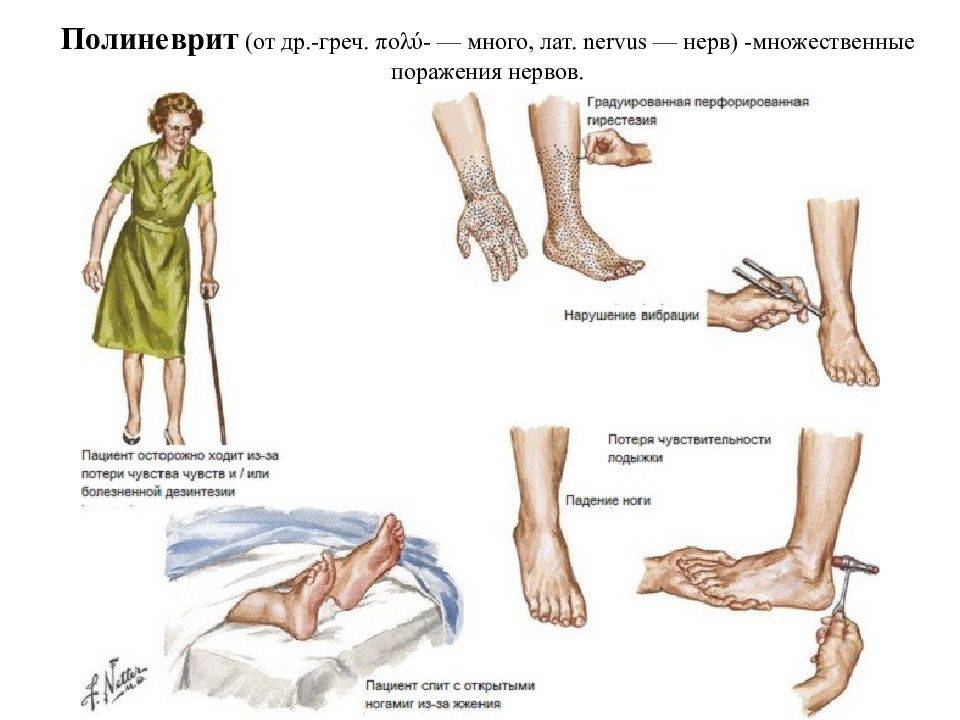
Симптомы полинейропатии зависят от ее причины и особенностей поражения волокон. К наиболее распространенным признакам патологии относят:
- снижение чувствительности стоп и ладоней, приводящая к субъективному ощущению надетых носков или перчаток;
- боли в пораженных конечностях (острые или тупые, кратковременные или тянущие, обычно усиливаются в покое и в ночное время);
- судороги и подергивания мышечных волокон;
- болезненность при прикосновении к коже или нажатии на пораженную конечность;
- снижение рефлексов;
- повышенную потливость конечностей;
- трофические нарушения: отеки, изменения цвета кожи и ее сухость, трофические язвы;
- слабость мышц рук и ног, мелкий тремор;
- парестезии: патологические ощущения ползанья мурашек, жжения, похолодания;
- атрофия мускулатуры;
- синдром беспокойных ног.
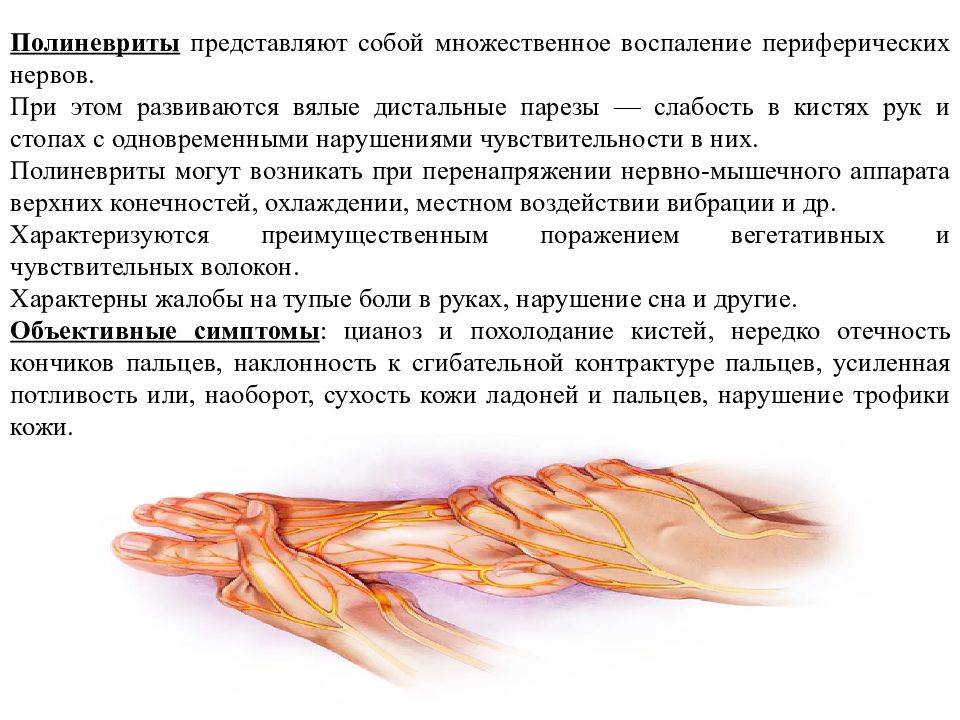
Алкогольная полинейропатия
Эта форма заболевания поражает чаще всего нижние конечности. Она развивается при длительном бесконтрольном употреблении спиртных напитках и проявляет себя, в первую очередь, жжением и ощущением покалывания в ногах. При дальнейшем развитии патологии пациент начинает ощущать онемение и судороги в мышцах, которые развиваются за счет сопутствующей нехватки витаминов группы В.
Диабетическая полинейропатия
Повышенный уровень сахара становится причиной поражения нервов стоп (дистальный вариант) и верхней части ног (проксимальный вариант). В первом случае человек ощущает характерный комплекс симптомов:
- онемение и снижение болевой чувствительности;
- периодические жгучие боли;
- мышечную слабость;
- снижение рефлексов;
- нарушение координации движений, проявляющееся шаткостью походки.
Сочетание полинейропатии с поражением мелких сосудов ведет к появлению трофических язв в нижней части голени. Проксимальный вариант поражения характеризуется резкими болями в ягодице и верхней части бедра, а также постепенной атрофией мышц в этой области.
Беседа в кабинете врача
Во время расспроса пациента врач может предположить наличие неврита и его возможные причины. Чаще всего задают следующие вопросы:
- Какие у вас жалобы? Беспокоят ли вас боли? Нарушены ли движения или чувствительность кожи? Не замечали ли вы, что в последнее время ваши руки или ноги начали сильнее потеть, либо кожа, напротив, стала более сухой?
- Когда возникли жалобы? Что произошло перед этим? Вы перенесли какое-либо-заболевание? Была травма?
- Чем вы болели в течение жизни? Какие у вас есть хронические заболевания?
- Какие инфекции вы перенесли за последнее время?
- Где и кем вы работаете? Приходится ли вам иметь дело с вредными химическими веществами? Воздействует ли на вас на рабочем месте вибрация?
Постарайтесь ответить как можно подробнее и точнее. После расспроса доктор переходит к осмотру.
Худшее, что вы можете сделать при появлении симптомов неврита – заняться самодиагностикой и самолечением. Скорее всего, без осмотра и назначений врача-невролога, без обследования, самостоятельное лечение не принесет пользы, а болезнь тем временем будет прогрессировать.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Диагностика
Врача при диагностике полинейропатии, в первую очередь, могут интересовать ответы на следующие вопросы
- Есть ли у пациента соматические заболевания, такие как диабет или заболевания почек?
- Когда появились симптомы?
- Были ли симптомы были постоянными или возникали эпизодически?
- Насколько выражены симптомы?
- Что приводит к увеличению или снижению симптомов?
- Были ли аналогичные симптомы у кого – то в семье пациента?
- Врачу необходима полная медицинская история болезни. Врач рассмотрит историю болезни, в том числе симптомы, образ жизни пациента, воздействие токсинов, наличие вредных привычек и семейную историю неврологических заболеваний.
- При неврологическом обследовании врач может проверить сухожильные рефлексы, силу и тонус мышц, способность чувствовать определенные ощущения, и координацию.
Врач может назначить обследование
- Методы визуализации КТ или МРТ могут выявить различные заболевания (в том числе опухоли).
- Нейрофизиология. Электромиография записывает электрическую активность в мышцах, что позволяет определить, вызваны ли симптомы, в том числе слабость, повреждением мышечной ткани или повреждением нерва. ЭНМГ проверяет проведения импульса по нервам и позволяет определить степень повреждения нервных волокон. Могут быть также проведены нейрофизиологические исследования вегетативной нервной системы – сенсорные тесты, которые регистрируют, как пациент чувствует касание, вибрацию, холод и тепло.
- Биопсия нерва. Врач может рекомендовать удаление небольшой части нерва, обычно чувствительного нерва, чтобы изучить морфологические изменения в нерве для того, чтобы определить причину повреждения нерва.
- Биопсия кожи. При этом исследовании удаляется небольшая часть кожи для исследования количества нервных окончаний. Снижение количества нервных окончаний свидетельствует о невропатии.
- Лабораторные методы исследования необходимы для исключения различных заболеваний, таких как сахарный диабет, аутоиммунные заболевания болезни почек и Т.Д.
Лечение
При лечении вегето-сосудистой дистонии важен индивидуальный подход, терапия должна быть комплексной и учитывать этиологию заболевания. Сложность лечения вегетативного невроза связана с тем, что это заболевание обычно диагностируется у пациентов поздно.
Наиболее эффективна в лечении вегетативного невроза психотерапия, усиленная фармакологическими средствами. Пациентам с вегетативным неврозом в первую очередь дают анксиолитики и антидепрессанты.
На ранних стадиях ВСД проводят щадящую терапию, в которую входит:
- нормализация режима питания;
- устранение гиподинамии;
- психотерапевтические методы;
- лечебная физкультура;
- устранение эмоционального дисбаланса;
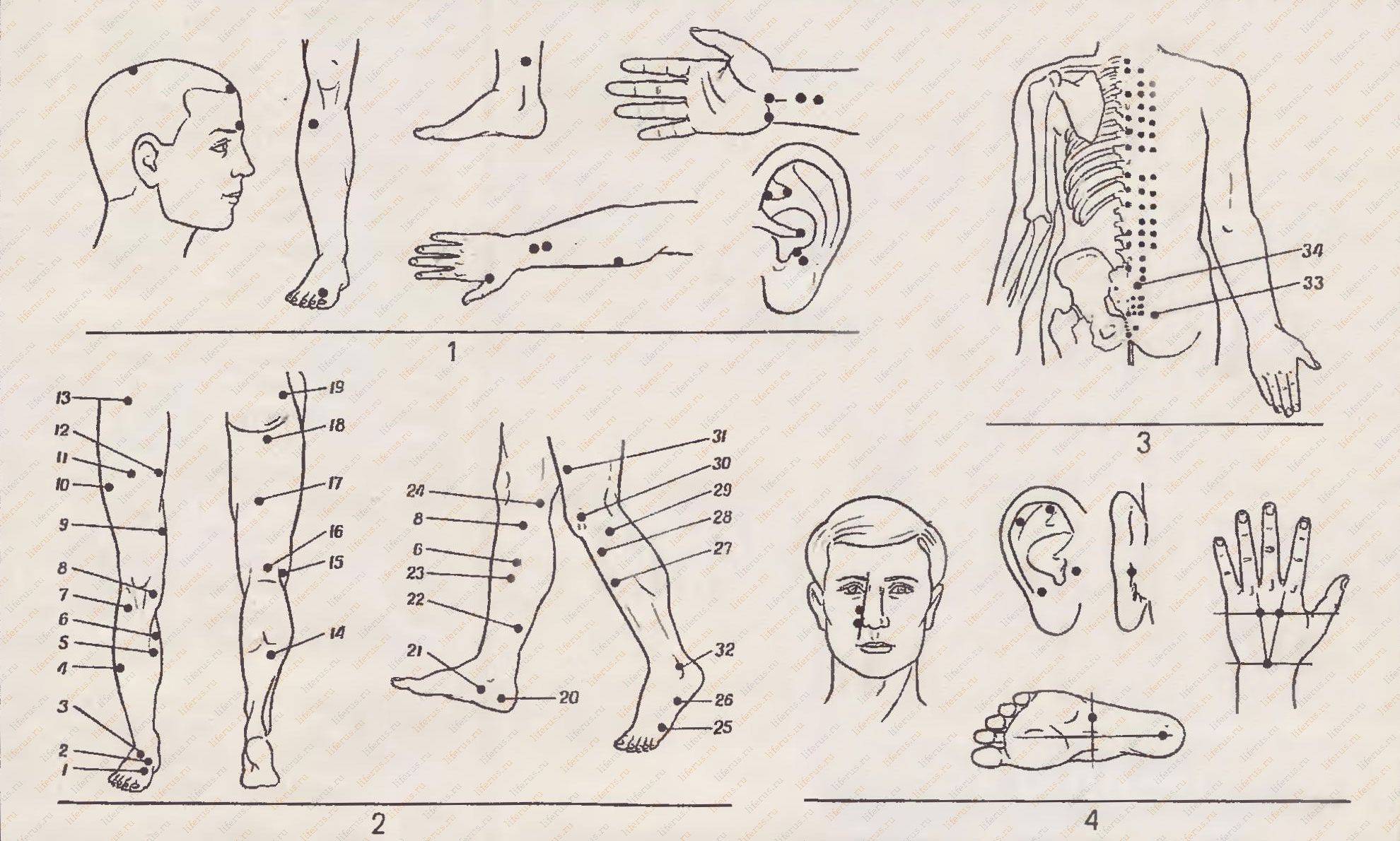
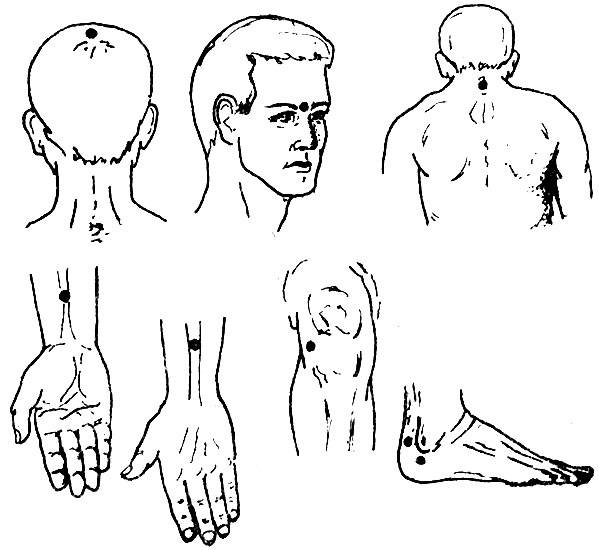
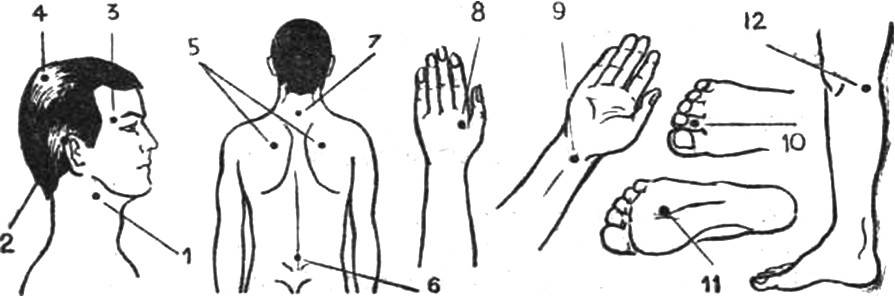
- рефлексотерапия, иглоукалывание;
- фитотерапия.
Важное место отводится лечению сопутствующей соматической патологии (патология внутренних органов).Независимо от формы ВСД, а тем более при запущенных случаях, лечение проводят длительным курсом, и срок терапии подбирается индивидуально. При неэффективности немедикаментозной терапии, прибегают к применению лекарственных препаратов
Больному может требоваться:
- санация хронических очагов инфекций — антибактериальная терапия;
- нормализация психического статуса — транквилизаторы, антидепресанты;
- улучшение кровообращения головного мозга 3 кавинтон, пентоксифиллин;
- улучшение метаболических процессов в головном мозге — ноотропил, пирацетам;
- общеукрепляющая терапия — адаптогенная (элеутерококк, эхинацея).
В зависимости от синдромов преобладающих при ВСД назначают следующую симптоматическую терапию:
- кардиалгический синдром купируется применением метопролола, диазепама;
- тахикардический синдром — метопролол, успокоительные, например, барбовал;
- брадикардический синдром — препараты содержащие атропин — капли Зеленина;
- аритмический синдром — препараты зависят от вида аритмии и подбираются индивидуально.
Зуд
Зуд – одно из кожных проявлений нарушения работы вегетативной системы. Появление зуда связано с раздражением периферических рецепторов, находящихся в коже, вследствие вегетативной дисфункции. Зуд может возникать на отдельных участках, соответствующих зонам иннервации определенных нервов (например, межреберных) или не иметь определенной локализации.
Зуд нарушает эмоциональное состояние человека, ухудшает сон и снижает работоспособность. Кроме зуда кожными симптомами вегетативных нарушений могут быть:
- Чувство покалывания, жжения, «ползанья мурашек»;
- Зябкость или ощущение жара на коже;
- Чрезмерная сухость или влажность кожи;
- Мраморность или синюшность кожи;
- Временные нарушения пигментации кожи – более темные или светлые пятна;
- Сыпь, красные высыпания по типу крапивницы;
- Атопический дерматит;
- Ухудшения состояния ногтей;
- Ломкость и выпадение волос;
- Формирование язв и эрозий.
Вегетативный зуд возникает у мнительных и тревожных людей, чувствительных к стрессам. Он не зависит от аллергических реакций и не проходит даже после устранения контакта с аллергенами. Также кожные изменения не связаны с кожными заболеваниями другой природы (грибковыми, инфекционными, трофическими). Для облегчения состояния больным назначают антигистаминные и седативные средства.
Причины дисфункции вегетативной нервной системы
- Личностные особенности человека – высокий уровень тревожности, низкая стрессоустойчивость, склонность к ипохондрии, демонстративный или тревожно-мнительный тип характера.
- Стрессы. Длительная стрессовая ситуация или хронический стресс излишне стимулируют работу симпатического отдела и угнетают парасимпатический.
- Умственное и физическое перенапряжение. Переутомление часто бывает причиной развития расстройства у детей школьного возраста и у взрослых.
- Гормональные нарушения – болезни эндокринных органов, возрастные или периодические колебания уровня гормонов. Подростковый возраст, беременность, послеродовый период, менопауза – периоды, когда на ВНС усиливается нагрузка, в связи с чем возрастает риск развития дисфункции.
- Незрелость ВНС. У младенцев и детей младшего возраста один отдел может доминировать над другим.
- Неблагоприятное течение беременности и родов часто вызывают вегетативные нарушения у детей.
- Аллергические реакции. Аллергия представляет собой комплекс иммунных реакций, которые способны влиять на состояние всех органов и систем.
- Последствия тяжелых заболеваний. Инфекции, воспалительные процессы, тяжелые травмы и хирургические вмешательства сопровождаются стрессом и интоксикацией, что нарушает работу ВНС.
- Длительный прием сильнодействующих препаратов. Дисфункция ВНС может быть побочным действием некоторых лекарственных средств, особенно при длительном приеме или самолечении.
- Травмы головного и спинного мозга, которые привели к повреждениям центров и ядер ВНС.
- Малоподвижный образ жизни. Сидячая работа, гиподинамия, длительное сидение за компьютером и отсутствие регулярных физических нагрузок нарушают слаженную работу НС.
- Дефицит витаминов и питательных веществ, необходимых для нормального функционирования нервной системы.
- Воздействие алкоголя и никотина. Эти вещества оказывают отравляющее действие на НС и вызывают гибель нервных клеток.
Подробнее о лицевом неврите
Неврит лицевого нерва, или паралич Белла представляет собой поражение лицевого нерва, которое проявляется односторонним парезом или параличом лицевых мимических мышц. В результате произошедших изменений в лицевых мышцах развивается слабость, которая приводит к снижению или прекращению мимических движений и появлению выраженной асимметрии лица.
Развитие болезни могут спровоцировать различные факторы: переохлаждение, гипертонический криз, хронические воспалительные процессы ЛОР-органов, недавно перенесенные вирусные инфекции, стрессы и депрессии.
Как правило, патология развивается постепенно. Вначале человека мучают легкие болезненные покалывания позади уха, затем через несколько дней появляются первые симптомы:
- Выраженная асимметрия лица. На стороне пораженного нерва опускается уголок рта, разглаживается носогубная складка, лицо визуально перекашивается в здоровую сторону.
- Слабость мимических мышц. Это не позволяет человеку совершать любые движения ими: улыбнуться, нахмуриться, поднять бровь и т. д.
- Смазанная речь. Больной с трудом выговаривает слова, речь становится неразборчивой.
Клиническая картина патологии очень ярко выраженная, поэтому ее практически невозможно спутать с другим заболеванием. Невралгия такого типа встречается чаще других поражений нервных стволов и занимает лидирующие позиции среди всех патологий периферического отдела нервной системы. Лечение заболевания направлено на устранение возникающей головной боли и предотвращение новых приступов. Однако для многих пациентов ключевым становится избавление от выраженной асимметрии лица.
Фото: Яндекс.Картинки
Так что же представляет из себя стимуляционная ЭНМГ?
Стандартный метод исследования моторных и сенсорных волокон периферических нервов внешне выглядит несложно. Над поверхностью мышцы или на участок кожи, иннервируемой изучаемым нервом, накладываются электроды (чаще всего они похожи на маленький пластырь или наклейку), электроды подключаются к аппаратуре (электронейромиографу). На участках, где нерв находится не очень глубоко, с помощью специального стимулятора (отдаленно напоминающего штекер любого электроприбора) нерв раздражается разрядами электрического тока. Ток слабый и абсолютно безопасен, хотя ощущения могут быть и неприятными. В результате электрического раздражения происходит сокращение мышцы или возникает ответ в кожных покровах (в случае исследования сенсорных волокон). Этот ответ или сокращение мышцы и регистрируется наклейками-электродами. Полученные данные и анализируются врачом.
Дерматилломания
Невроз лица и волосистой части головы может проявляться в таком поведенческом расстройстве как дерматилломания.
Ее основное проявление — расчесывание кожи лица и головы, но не по причине зуда, а по причине неудовлетворенности ее внешним видом. Сюда же относят навязчивое рвение выдавливать прыщи, счесывать корки, выдергивать волосы. Самоповреждающие действия вызывают кратковременное ощущение удовольствия, за которым следует чувство стыда, расстройства, неудовлетворенности.
Лицо таких больных покрыто шрамами и рубцами из-за постоянной травматизации кожи. Этот процесс не поддается контролю, и может возникать в любое время суток. Но чаще всего травмирующие действия осуществляются перед зеркалом.
К симптомам расстройства также относят привычку кусать губы и слизистую щек. Больных не останавливает перспектива покраснения, кровотечения, рубцевания кожных покровов. Они повторяют ритуал изо дня в день. Он длится от нескольких минут до часа.
Спровоцировать подобные действия способны ощущения страха, тревоги, пристальное обследование своей кожи от нечего делать.
Дерматилломания описывается как состояние зависимости. Начинается оно с концентрации внимания на, как кажется больному, дефекте кожи
Постепенно внимание все чаще заостряется на этой детали. Человек начинает думать, что болен чем-то серьезным. Это провоцирует у него раздражительность и нервозность, приводит к навязчивым действиям
Это провоцирует у него раздражительность и нервозность, приводит к навязчивым действиям.
Первопричина заболевания уходит своими корнями в психологическое состояние человека и кроется в неудовлетворенности собой, разгневанности, чувстве стыда и злобы. Травмирующие ритуалы – это способ наказания, самобичевания.
Лечение данной патологии требует вмешательства психотерапевта и дерматолога.
Главный метод терапии зависимости — психотерапия, в частности, когнитивно-поведенческая.
Снизить тревожность, отвлечься и расслабиться помогут йога, физические упражнения, релаксирующие процедуры, а также любое хобби, которое поглотит человека с головой и поможет переключить внимание. Помощь дерматолога необходима для ликвидации кожных поражений с целью предотвратить их инфицирование и снизить степень дерматологического дефекта. Помощь дерматолога необходима для ликвидации кожных поражений с целью предотвратить их инфицирование и снизить степень дерматологического дефекта
Помощь дерматолога необходима для ликвидации кожных поражений с целью предотвратить их инфицирование и снизить степень дерматологического дефекта.
Преимущества нашей клиники
Многопрофильная клиника «Энергия здоровья» – это опытный персонал и самое современное оборудования для диагностики и лечения различных заболеваний. Мы предоставляем каждому клиенту медицинские услуги высокого качества, которые включают:
- подробное обследование для точного определения причины жалоб;
- консультации узких специалистов непосредственно в клинике, а также общение с зарубежными врачами при необходимости;
- комплексное лечение, подобранное в соответствии с показаниями и индивидуальными особенностями организма;
- малые хирургические операции непосредственно в клинике;
- собственный дневной стационар для максимального удобства;
- составление реабилитационных программ;
- доступные цены и обслуживание в рамках ДМС.
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».
Диагностика синдрома вегетативной дистонии
В диагностике заболевания важное место занимают симптомы, а именно их развитие и течение. На этом фоне особое значение уделяется сбору жалоб и анамнеза
Далее доктор осматривает пациента, осуществляет мониторинг АД, забор фармакологических и физических проб, изучает частоту сокращения сердца, производит тщательную оценку вегетативных индексов. Для постановки на 100% верного диагноза могут понадобиться дополнительные процедуры, такие как кардиоинтервалография или электрокардиография. После вышеупомянутых исследований обычно проводится доплерография сосудов головного мозга, шеи и сердца.
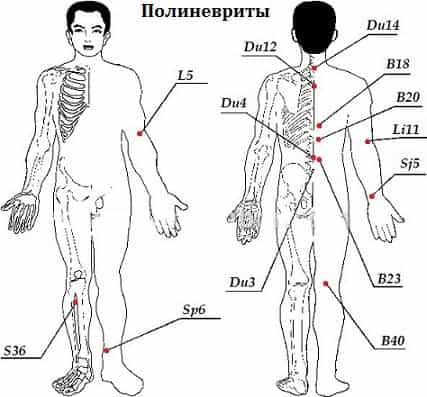
Лечение полиневрита
 Полиневрит – опасное заболевание, но на данном этапе развития медицины при грамотном подходе он поддается лечению. Общее время восстановления организма и реабилитации нервов составляет около 3-х месяцев, а негативное воздействие болезни на организм пациента прекращается на 10 день после начала лечения.
Полиневрит – опасное заболевание, но на данном этапе развития медицины при грамотном подходе он поддается лечению. Общее время восстановления организма и реабилитации нервов составляет около 3-х месяцев, а негативное воздействие болезни на организм пациента прекращается на 10 день после начала лечения.
Общие рекомендации носят следующий характер:
Пациенту необходимо соблюдать постельный режим и двигаться как можно меньше вне зависимости от характера полиневрита и тяжести заболевания. Это обусловлено необходимостью обездвижить поврежденные сегменты тела.
Токсины, провоцирующие развитие патологии, устраняются при помощи антидотов. Пациент избавляется от негативных факторов, влияющих на развитие болезни, после чего полиневрит прекращает свое развитие.
При инфекционном полиневрите лечение происходит за счет медицинских препаратов. Дифтерийный тип болезни лечится сывороткой против дифтерии.
Независимо от классификации полиневрита начальная стадия включает в себя медицинскую терапию – средства для обезболивания, ускорения метаболизма, витаминотерапию и многое другое.
Инструментальные и лабораторные методы диагностики невритов
Для того чтобы выявить место и степень повреждения нерва, используют электронейромиографию – метод диагностики, во время которого регистрируют электрические импульсы в нервных волокнах.
Для диагностики причины заболевания врач может назначить и другие исследования, анализы. При неврите зрительного нерва пациента отправляют на консультацию к окулисту, при кохлеарном неврите – к ЛОР-врачу.
Чем раньше вы посетите врача и пройдете обследование, тем эффективнее будет лечение, выше вероятность того, что функции пораженных нервов полностью восстановятся. Нужна консультация невролога? Позвоните в наш неврологический центр в Москве: +7 (495) 120-19-58.
Материал подготовлен врачом-неврологом международной клиники Медика24 Нурутдиновой Эльзой Ниазовной.