Показания и противопоказания
Данная процедура помогает поддерживать хорошее самочувствие и является профилактикой заболеваний опорно-двигательной системы. Информация о массаже молотком.
Но так как она относится к категории лечебных, то существуют и медицинские показания для ее проведения.
Среди них:
- болевые ощущения в спине, пояснице, шее;
- остеохондроз;
- хроническая усталость;
- растяжение, ушибы сухожилий, мышц, связок;
- переломы, независимо от стадии заживления;
- мышечные изменения;
- тугоподвижность суставов;
- ишемический инсульт;
- рубцовые сращивания тканей;
- подострый, хронический артрит;
- невриты;
- радикулит;
- паралич.
Проводить процедуру можно только при отсутствии противопоказаний
Но у восстановительного массажа есть и определенные противопоказания. И, чтобы процедура не вызвала негативных последствий, нужно их учитывать.
Нельзя проводить сеанс при:
- гнойных процессах любой локализации;
- предрасположенности к кровотечениям;
- остром лихорадочном состоянии;
- повышенной температуре;
- любых заболеваниях кожи, волос, ногтей;
- атеросклерозе периферических сосудов, головного мозга;
- аневризме аорты, сердца;
- аллергии, сопровождающей высыпаниями на коже;
- острой ишемии сердца;
- кишечных расстройствах;
- гипер- и гипотоническом кризе;
- ОРЗ, пневмонии;
- опухолях;
- хроническом остеомиелите.
Польза массажа
После инсульта пациенту может назначаться массаж конечностей, головы или всего тела. Массаж считается одним из древнейших способов лечения, он появился в Китае еще в 3-м тысячелетии до нашей эры. Манипуляция приносит огромную польщу именно в период восстановления нормальной функции внутренних органов и систем после нарушения мозгового кровообращения.
В чем же заключается польза процедуры:
- Улучшение кровообращения и активизация оттока лимфы.
- Нормализация тонуса и эластичности мышц.
- Укрепление общего состояния организма.
- Предотвращение образования контрактур (ограничения движений в суставах).
- Снятие отечности, восстановление тонуса сосудов и устранение застойных явлений.
- Предупреждение появления пролежней и трофических язв.
- Нормализация работы нервной системы.
- Устранение онемения и боли в конечностях.
Манипуляция способствует расслаблению пациента, помогает снизить выработку гормона стресса – кортизола, а также повышает уровень серотонина. То есть улучшается не только физическое, но и психологическое состояние человека.
Начинать процедуру рекомендуется уже через 1–2 недели после инсульта. На первых этапах манипуляция включает в себя легкие поглаживания и растирания, которые помогают предотвратить атрофию мышц.
Фото: автора Ryutaro Tsukata: Pexels
Зеркальная терапия
Помогает устранить паралич руки, улучшить координацию. Для зеркальных тренировок вам понадобится треугольная призма и зеркало, прикрепленное к ней. Больной засовывает парализованную руку внутрь призмы, а рабочую кладет рядом. Затем начинает выполнять упражнения здоровой конечностью: по очереди поднимает пальцы, вращает кисть, сгибает ладонь, берет, кладет обратно предметы.
Зеркало создает иллюзию полноценной работы парализованной конечности, которую мозг принимает за реальность. Он считает, что одновременно работает правая рука и поврежденная левая. В процессе занятия в мозге возбуждаются специфические зеркальные клетки, заставляющие работать нейроны, отвечающие за координацию поврежденной руки.
Программа лечения в центрах реабилитации
Центры реабилитации и санатории наилучшим образом обустроены для восстановления опорно-двигательной системы. На основе поставленного диагноза профессионалы настоящих медицинских учреждений разрабатывают начальную программу реабилитации. Назначаются процедуры лечения опорно-двигательного аппарата:
Комплекс лечебной физкультуры. Пациенты занимаются на специальных тренажерах, механических конструкциях и со спортивным инвентарем. Каждое занятие проходит под руководством квалифицированного тренера, который помогает и консультирует при выполнении упражнений. Независимо от прогресса ни пациент, ни тренер не могут поменять программу и увеличить нагрузку во время тренировки. Это происходит после согласования с врачом отделения.
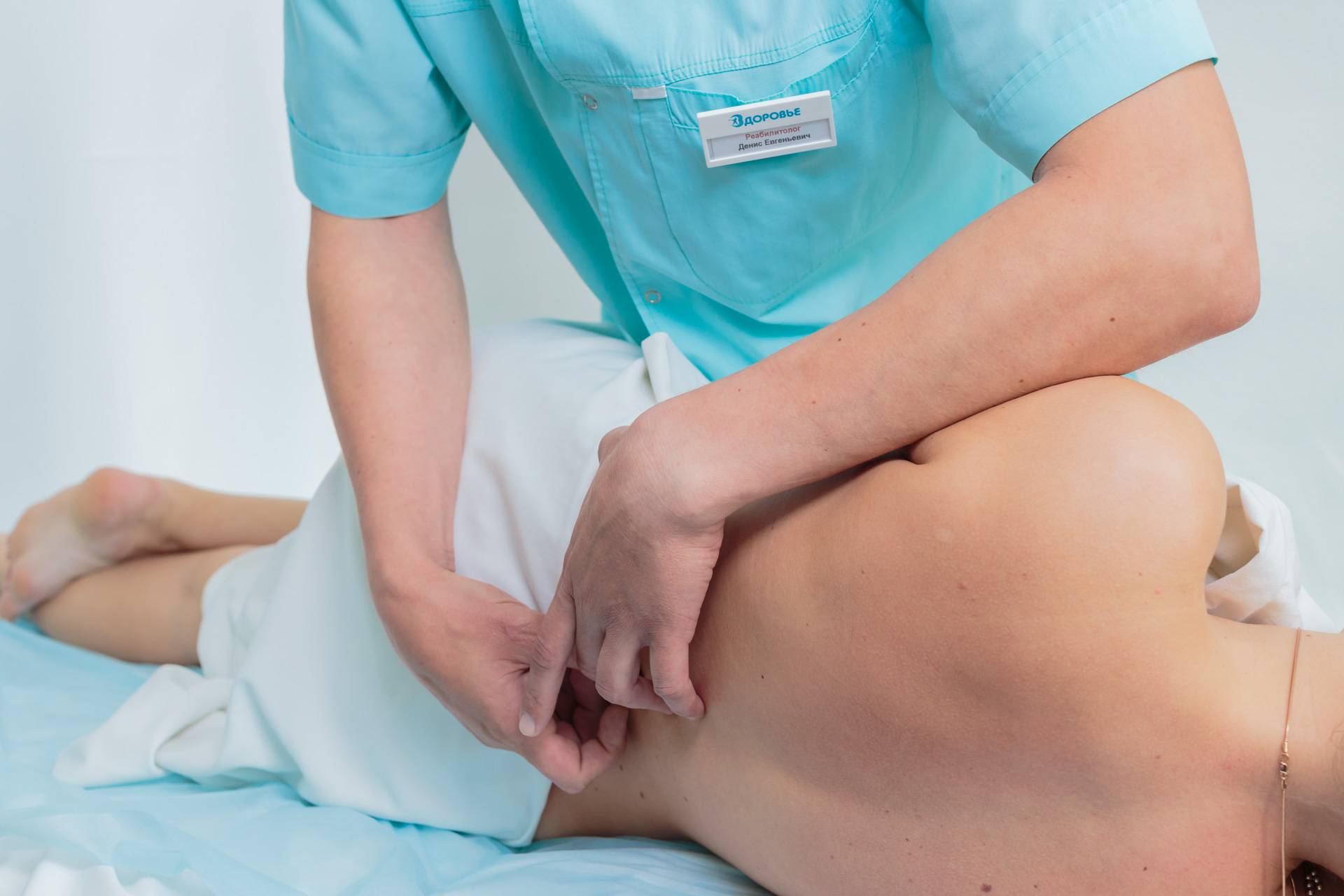
Местный лечебный массаж
Влияние массажа производится на конкретный пораженный участок и помогает осторожно, но эффективно воздействовать на травму. Процедуры проводятся профессиональным массажистом с использованием специальной аппаратуры и физиотерапии.
Лечение с помощью водных процедур
Пациенту назначаются ванны с минеральными водами и солями. Также при наличии в реабилитационном центре бассейна, оснащенного подводными тренажерами, стимулирующими восстановление двигательных функций, на первый план выдвигаются именно эти процедуры.
Эрготерапия.
Лазеротерапия.
Лечение иглами.
Мезодиэнцефальная модуляция.
В санатории реабилитация при нарушении опорно-двигательного аппарата занимает в среднем от двух до четырех недель, в зависимости от индивидуальных показателей больного. Далее наступает амбулаторный этап, на время которого врач также дает рекомендации, соблюдение которых влияет на эффективность и сроки полного восстановления.
Показания к реабилитации опорно-двигательного аппарата
Очень важно вовремя вмешаться в течение болезни и внести необходимые коррективы
Особое внимание необходимо уделить реабилитации. Именно от восстановительного периода зависит эффективность лечения и возможность рецидива
Проблемы опорно-двигательного аппарата совсем не редкость. По статистике, патология, как временная так постоянная, наблюдается у каждого второго. Причины, вызывающие сложности физических передвижений заключаются в развитии:
- ревматического артрита и хронического воспаления суставов;
- суставных воспалений, вызванных псориазом;
- остеохондроза (изнашивание тканей позвоночника);
- артроза бедра, коленей, мелких суставов.
Важным условием эффективной реабилитации при травмах опорно-двигательного аппарата служит создание необходимых условий для постепенного увеличения физических нагрузок.
Также встречаются временные повреждения, ведущие к сбоям в работе двигательного аппарата. Особенно часто подобные травмы наблюдаются у профессиональных спортсменов и балерин. Ниже следует список возможных отклонений, влияющих на состояние ОДА:
- постоперативное состояние после ортопедических операций и пересадки суставных имплантов;
- состояние после любого нейрохирургического вмешательства, в частности операция на межпозвоночную грыжу;
- реабилитация после ампутирования конечностей;
- восстановление после инфаркта головного мозга;
- травмы черепа, спинного или головного мозга;
- неврологические заболевания (миопатия, множественный склероз, синдром Гиллен-Барре и другие).
Для этого специально оборудуют дом, снабжая стены и лестницы периллами. Создают условия для прогулок больного во дворе.
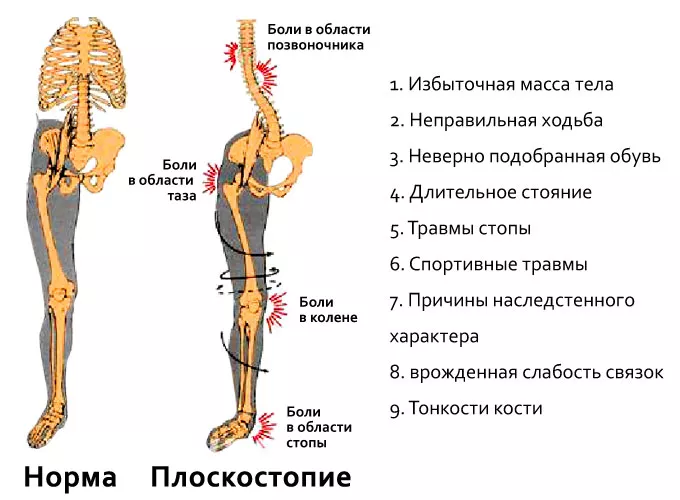 Причины проблем с опорно-двигательным аппаратом
Причины проблем с опорно-двигательным аппаратом
Как делать восстановительный массаж
Выполнение данной процедуры требует четкого соблюдения последовательности действий. В первую очередь следует прорабатывать спину, затем переходить на заднюю поверхность ног, грудину, правое и левое предплечье, руки, живот и переднюю сторону ног.
Изначально нужно провести подготовительный этап. В течение 2-6 мин должны быть применимы поглаживания и разминания области спины
После этого следует перейти на грудные и межреберные мышцы, уделяя им особое внимание. Затем перейти на конечности, лодыжки, воздействуя на суставы основанием ладони или подушечками пальцев
После этого следует приступать к основной части массажа. Процедура может быть тонизирующей и успокаивающей.
- В первом случае действия должны быть энергичными. Необходимо применять приемы растирания, поглаживания, рубления, вибрации, похлопывания. Принцип заключается в переходе от легких движений к более энергичным.
- Во втором случае допустимо применение только плавных движений. Возможно поглаживание, потряхивание и разминание. Вибрационная методика в этом случае не применяется.
После проведения процедур можно добиться видимых результатов:
| До | После |
|---|---|
Массаж при травмах и переломах
Спортивный массаж применяется не только при боли в мышцах — это эффективное средство в процессе реабилитации после спортивных травм, переломов.
Приемы, которые используются для восстановления работоспособности, такие же, как при спортивном массаже. Специалист обходит зоны, в которых противопоказано механическое воздействие. Лечение проводится благодаря стимуляции соседних участков и рефлекторных зон, отвечающих за поврежденную область.
Массаж при переломах и травмах способствует более быстрому восстановлению благодаря эффекту от регулярных процедур:
- улучшению кровообращения в месте повреждения;
- предотвращению атрофии;
- профилактике спаечного процесса;
- снятию болевого синдрома;
- пассивной работе мышц.
Во время лечения рекомендуется комплексный подход: массаж при переломах и травмах сопровождается методами мануальной, физиотерапии и рефлексотерапии.
Борьба с осложнениями после инсульта
Одним из грозных осложнений постинсультного периода является нарастание тонуса (спастичности) в мышцах пораженных конечностей. Мероприятия, направленные на уменьшение спастичности и предотвращение развития контрактур, включают:
- лечение положением (укладка конечностей с использованием специальных лонгет на 2 часа (1-2 раза в день) таким образом, чтобы мышцы, в которых наблюдается повышение тонуса, были растянуты);
- массаж тех мышц, где тонус повышен (например, в сгибателях предплечья, кисти, пальцев и разгибателях голени), заключается лишь в легком поглаживании в медленном темпе; при массаже мышц-антагонистов, где тонус или не изменен, или слегка повышен, используются растирание и неглубокое разминание в более быстром темпе;
- теплолечение — парафиновые или озокеритовые аппликации на спастичные мышцы;
- назначение препаратов-миорелаксантов.
Больным со спастичностью запрещены упражнения (часто рекомендуемые несведущими людьми), которые могут ее усилить: сжимание резинового мяча или кольца, использование эспандера для развития сгибательных движений в локтевом суставе.
Другим осложнением, возникающим у ряда (в 15-20 % случаев) больных в постинсультном периоде (первые 1-3 месяца), являются изменения в суставах пораженных конечностей. Лечение при этом включает:
- обезболивающие процедуры: электротерапия, магнитотерапия, лазеротерапия и иглотерапия;
- процедуры, улучшающие трофику пораженных тканей: парафиновые или озокеритовые аппликации, гидропроцедуры и анаболические гормоны;
- при т.н. синдроме больного плеча — ношение фиксирующей повязки.
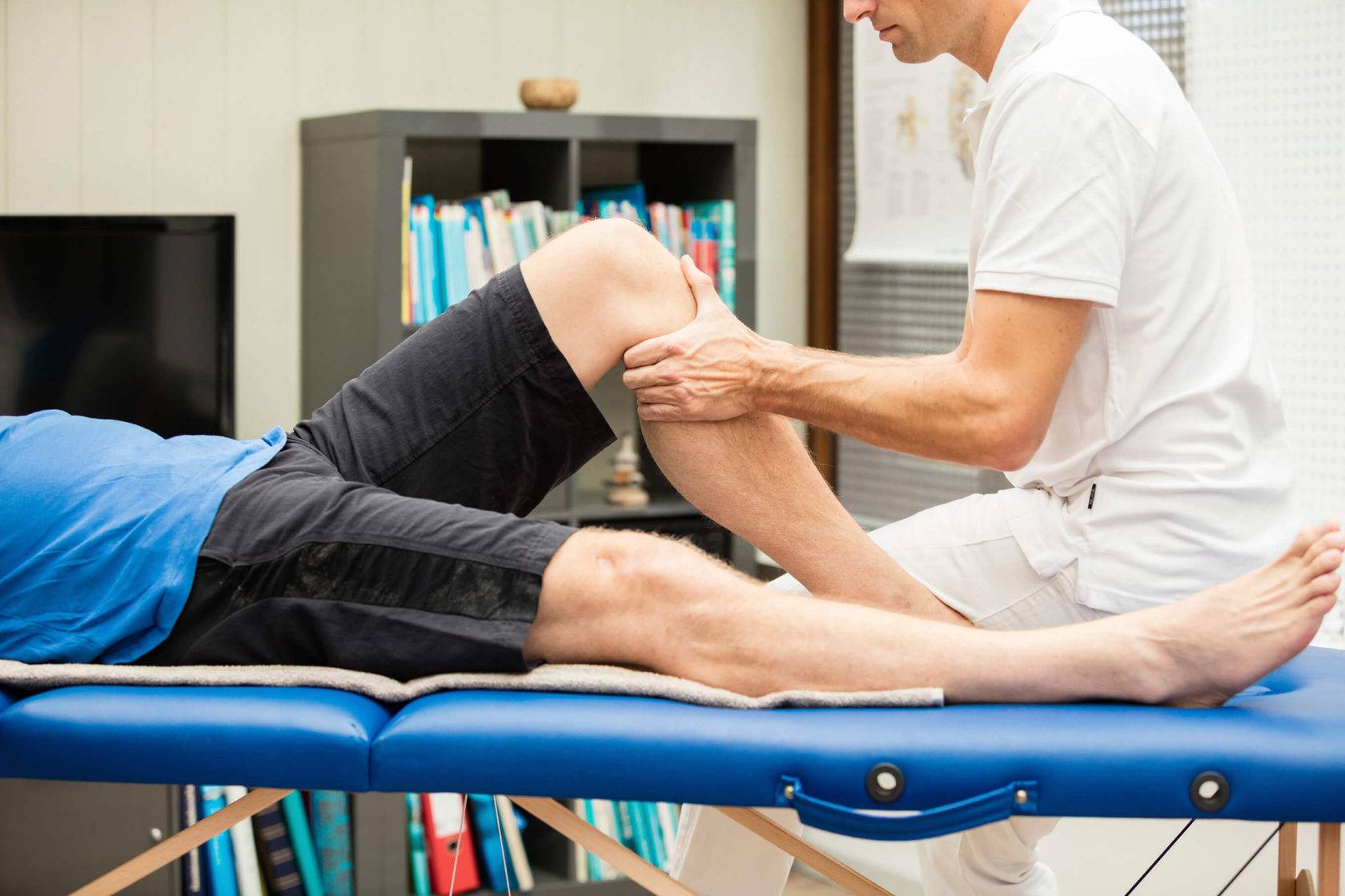
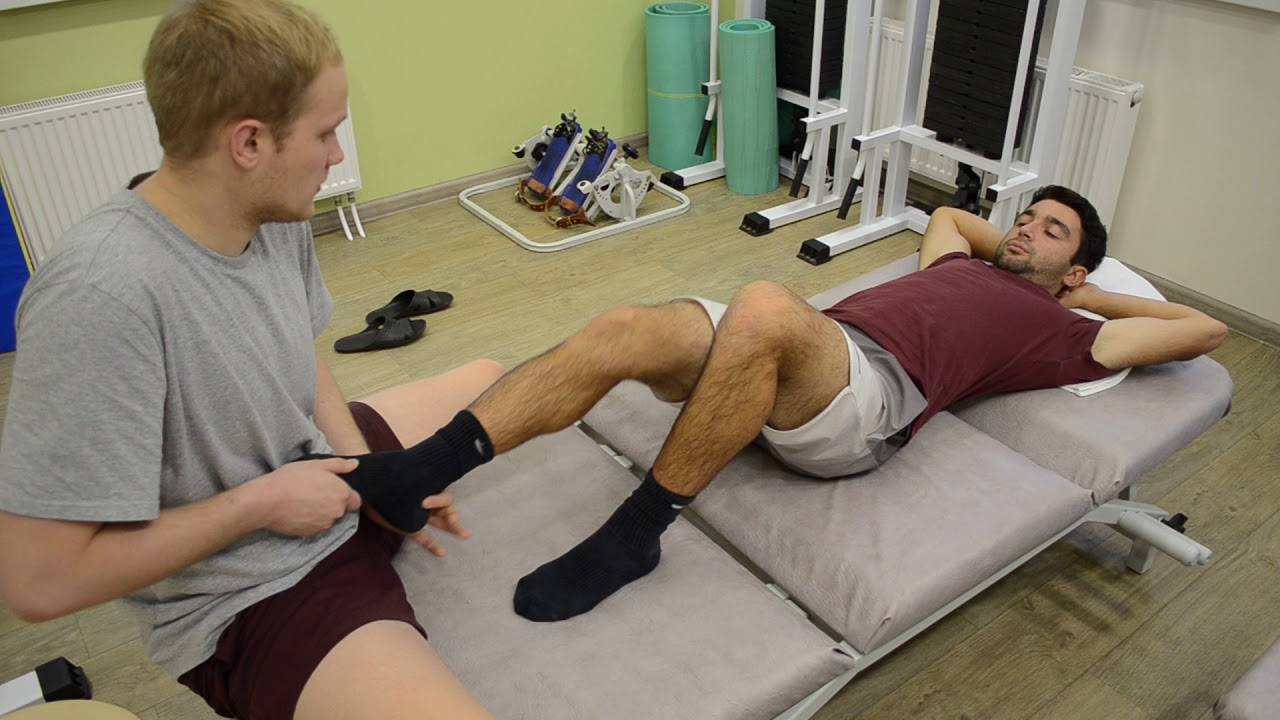
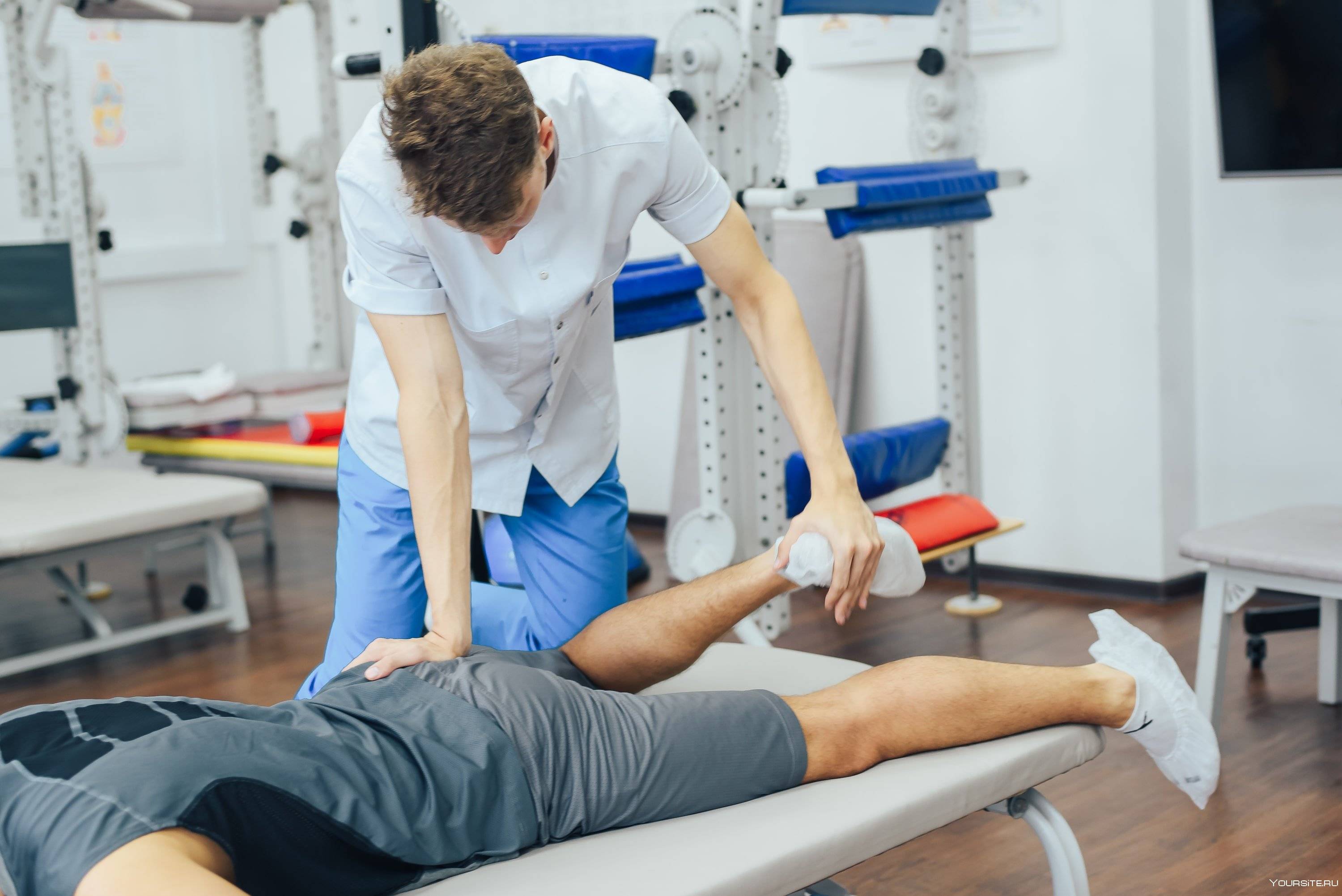
Восстановительный массаж
Восстановительный массаж является одной из разновидностей спортивного массажа.
Показания к восстановительному массажу
Восстановительный массаж проводится после спортивных тренировок, соревнований, или в перерывах между ними. Он преследует следующие цели:
- Снять физическое переутомление
- Нормализовать психологический фон, улучшить настроение
- Восстановить мышечную силу, выносливость
- Подготовить организм к новым физическим нагрузкам.
Эти цели достигаются путем улучшение кровообращения в мышцах, органах и тканях, повышения мышечного тонуса, достигаемого в ходе массажных процедур, проводимых по специальной методике.
Методика проведения восстановительного массажа
Методика восстановительного массирования зависит от вида спорта, интенсивности и продолжительности нагрузок, а также массы тела спортсмена. К восстановительному массажу приступают только после того, как гемодинамические показатели (пульс и артериальное давление) приняли исходное значение. Как правило, это наступает спустя 10-15 мин. поле нагрузок. За это время желательно, чтобы спортсмен принял теплый душ или ванну.Многие массажисты рекомендуют проводить восстановительное массирование в 2 этапа. Первый этап продолжительностью 10-15 мин. направлен на устранение процессов возбуждения в центральной нервной системе и опорно-двигательном аппарате. Это расслабляющий этап, в ходе которого осуществляются воздействия по типу поглаживания, потряхивания, разминания. В ходе массирования предпочтение отдается тем группам мышц, которые больше всего были задействованы в ходе нагрузок.Второй этап продолжительностью от 40 до 60 мин проводится через 2-6 ч. Чем интенсивнее нагрузки, тем продолжительнее должен быть перерыв. Задача второго этапа – восстановить исходную силу и выносливость. Воздействия по типу поглаживания, растирания, разминания, похлопывания здесь более продолжительные и интенсивные.Если массаж делается в перерыве между тренировками, то режим здесь несколько иной. Продолжительность его составляет не более 15 мин. Поглаживания, как и другие расслабляющие элементы, здесь не проводятся. Воздействия (выжимания, разминания, растирания) затрагивают глубжележащие мышечные слои и направлены на восстановление мышечного тонуса. Однако слишком быстрое массирование, приводящее к боли, не допускается
В ходе массажа особое внимание уделяется местам прикрепления мышц к костям. Восстановительный массаж может (и должен) сочетаться с другими методиками – водными и физиотерапевтическими процедурами, местным нанесением лечебных гелей и мазей.
Гимнастика после инсульта – наиболее простой и действенный метод борьбы с постинсультными дефектами опорно-двигательного аппарата

У 80 % пострадавших после инсульта наблюдается плегия или парез – частичная или полная утрата моторных функций различной локации. По степени сложности клинической картины врачи диагностируют наиболее частые виды первичных (в результате инсульта) и вторичных (в результате осложнений) нарушений:
- гемиплегия (гемипаралич) – полный паралич;
- гемипарез – паралич мышц половины тела;
- моноплегия, параплегия или тетраплегия – паралич мышц одной, обеих или всех конечностей;
- хорея (или гиперкинез) – неконтролируемые беспорядочные движения;
- тремор – непроизвольное дрожание конечностей;
- дистония – непроизвольное сокращение мышц (спазмы);
- спастика – чрезмерный мышечный тонус (судороги);
- контрактура – ограничение амплитуды движения.
Выбор гимнастики после инсульта и других способов двигательной реабилитации в каждом конкретном случае зависит не только от диагностированных дефектов, но и от степени их выраженности, а также от общей клинической картины развития инсульта и состояния больного на момент разработки индивидуальной программы восстановления.
Двигательными нарушениями после инсульта в составе междисциплинарной бригады занимаются: координирующий всю программу невролог, эрготерапевт, инструктор ЛФК и физиотерапевт. При необходимости подключаются и другие специалисты – ортопед, реконструктивный хирург и т.д. На начальном этапе простейшие упражнения лежачим после инсульта может проводить реабилитационная сестра.
Гимнастика после инсульта начинается с отработки движений лежа, затем по мере улучшения состояния пациент начинает выполнять упражнения сидя, стоя, во время ходьбы. Хорошим результатом комплекса ЛФК после инсульта считается восстановление движения пораженных конечностей в полном объеме.
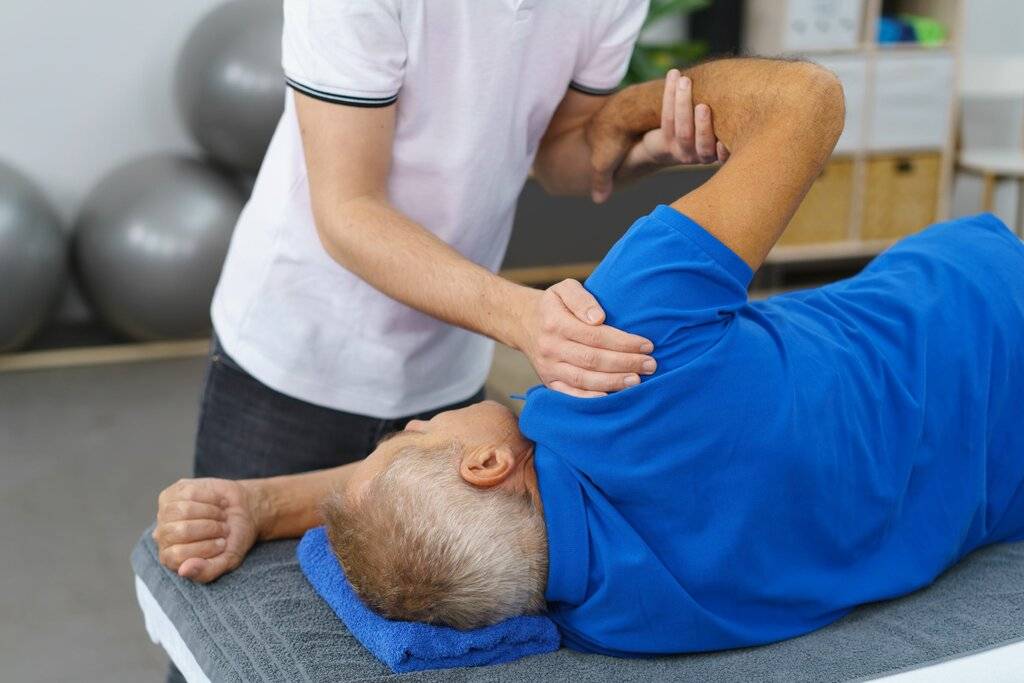
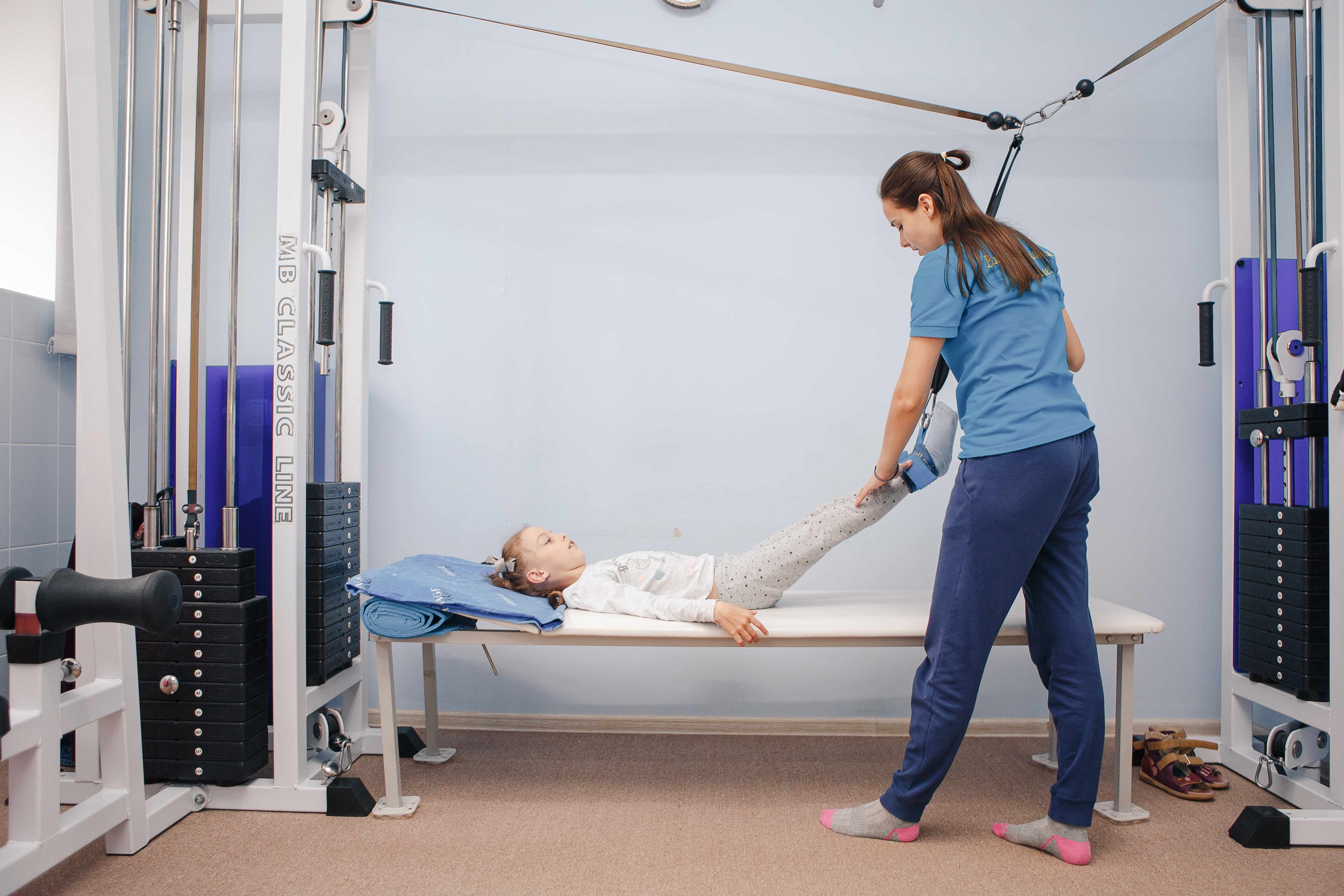
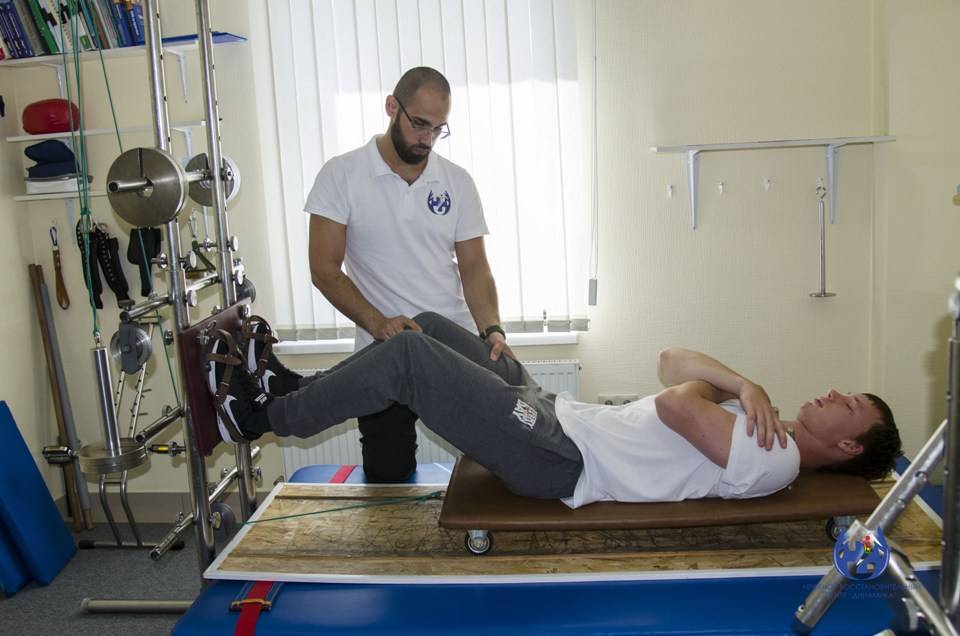
Пассивная гимнастика для рук
Процесс реабилитации подвижности, координации стараются начать максимально рано. К восстановлению руки приступают сразу после стабилизации пациента. Разрабатывать верхнюю конечность начинают с пассивных упражнений. Сам пациент во время занятия остается неподвижным, все манипуляции проводит реабилитолог или кто-то из родственников потерпевшего.
Основные правила:
- прорабатывать необходимо все суставы больной, здоровой рук. Начинать рекомендуют с неповрежденной стороны;
- начинают занятия с самых крупных суставов, переходя к мелким;
- все упражнения выполняют медленно с максимальной амплитудой, повторяя каждое 5-10 раз;
- во время процедуры одной рукой обхватывают конечность выше сустава, второй – ниже.
- тренировки проводят несколько раз/сутки.
Программа пассивной гимнастики.
| Название упражнения | Положение |
|---|---|
| Круговые движения плечевым суставом | Боковое |
| Отведение выпрямленной руки в бок | Боковое |
| Отведение выпрямленной, развернутой ладонью вверх руки в бок | Боковое |
| Сгибание, разгибание плеча (за голову, обратно) | Спинное |
| Отведение, приведение мышц плеча | Спинное |
| Вращение плеча кнаружи, внутрь | Спинное |
| Сгибание, разгибание локтевого сустава | Спинное |
| Сгибание, разгибание кисти | Спинное |
| Поочередное сгибание, разгибание пальцев | Спинное |
Классический массаж в ГУТА КЛИНИК
Классический массаж сегодня предлагают многочисленные салоны красоты и различные лечебные учреждения. Помните о том, что только профессиональный массажист, обладающий специальный подготовкой и большим опытом работы, может соответственно вашим показаниям назначить необходимое количество процедур, грамотно провести сеанс классического массажа и добиться положительного эффекта. При использовании неверных приемов, не учитывая индивидуальных показаний больного, в руках неопытного специалиста массаж может не помочь, а навредить.
Классический массаж, несмотря на широкий спектр его применения – все же не панацея от всех заболеваний, а всего лишь вспомогательное и дополняющее основное лечение, поэтому лучше всего обратиться к специалисту, а не просто к человеку, который прошел первоначальную подготовку. Не прельщайтесь заманчивыми рекламными предложениями – часто, сэкономив на стоимости услуг хорошего профессионала, вы можете потерять самое дорогое – свое здоровье!
В ГУТА КЛИНИК классический массаж проводят опытные специалисты, имеющие соответствующие сертификаты на проведение различных процедур, прошедшие необходимую подготовку и регулярно повышающие свой профессиональный уровень. Мы выполняем все виды массажа абсолютно любой сложности и направленности – общий или местный, классический массаж, антицеллюлитный массаж или точечный и т.д.
Несколько слов об инсульте
Для того чтобы понять, как происходит реабилитация после перенесенного инсульта, стоит подробнее разобраться в особенностях заболевания. Основная проблема, с которой сталкиваются пациенты с такой патологией, – это нарушение мозгового кровообращения.
Самый распространенный инсульт – ишемический, он возникает при прерывании кровотока в одной из областей мозга. Также существует более опасная форма – геморрагическая, которая возникает в результате разрыва мозговой артерии и попадания крови в окружающие ткани.
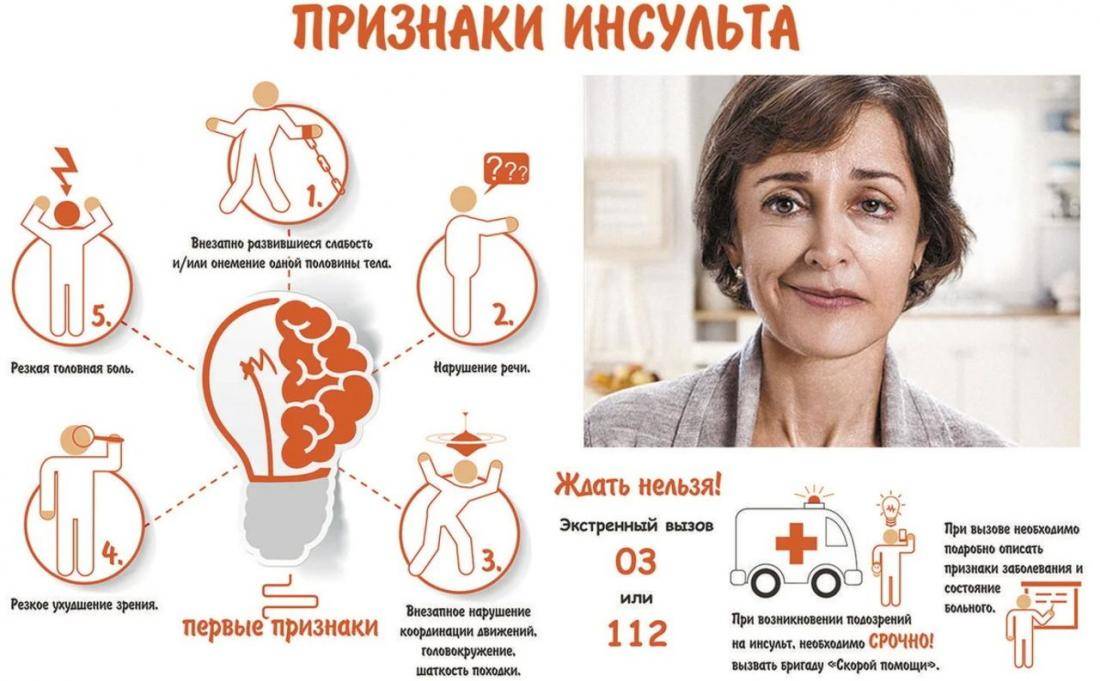
Фото: Google.Картинки
В зависимости от пораженной области и возникшей формы у пациентов могут наблюдаться следующие симптомы:
- слабость или полное онемение лица, тела и отдельных конечностей;
- помутнение сознания;
- сложности с восприятием речи;
- зрительные нарушения в одном или обоих глазах;
- речевые расстройства;
- острая головная боль;
- потеря памяти;
- постоянные головокружения;
- психические расстройства, депрессия;
- сложности при глотании или пережевывании пищи;
- нарушение координации движений.
Практически все эти проблемы поддаются коррекции с помощью различных методик, в том числе и лечебного массажа.
Фиксаторы
Фиксаторы применяют при гипертонусе одних групп мышц, растянутости вторых из-за которых рука выглядит скрюченной. Это явление называется спастичностью. Чем дольше части конечности находятся в нефизиологическом состоянии, тем сложнее их разработать. Крайняя степень проявления спастичности – контрактура: скрюченное положение руки, которое невозможно разогнуть.
Предупредить спастичность, нормализовать мышечный тонус можно фиксаторами. Они искусственно удерживают верхнюю конечность в выпрямленном положении, не дают ей согнуться. Простейший пример фиксатора – гипсовая шина. Это самый дешевый, доступный, но громоздкий, некомфортный вариант. Современная альтернатива – специализированные приспособления. Они очень легкие, удобные, их можно быстро снять, одеть.
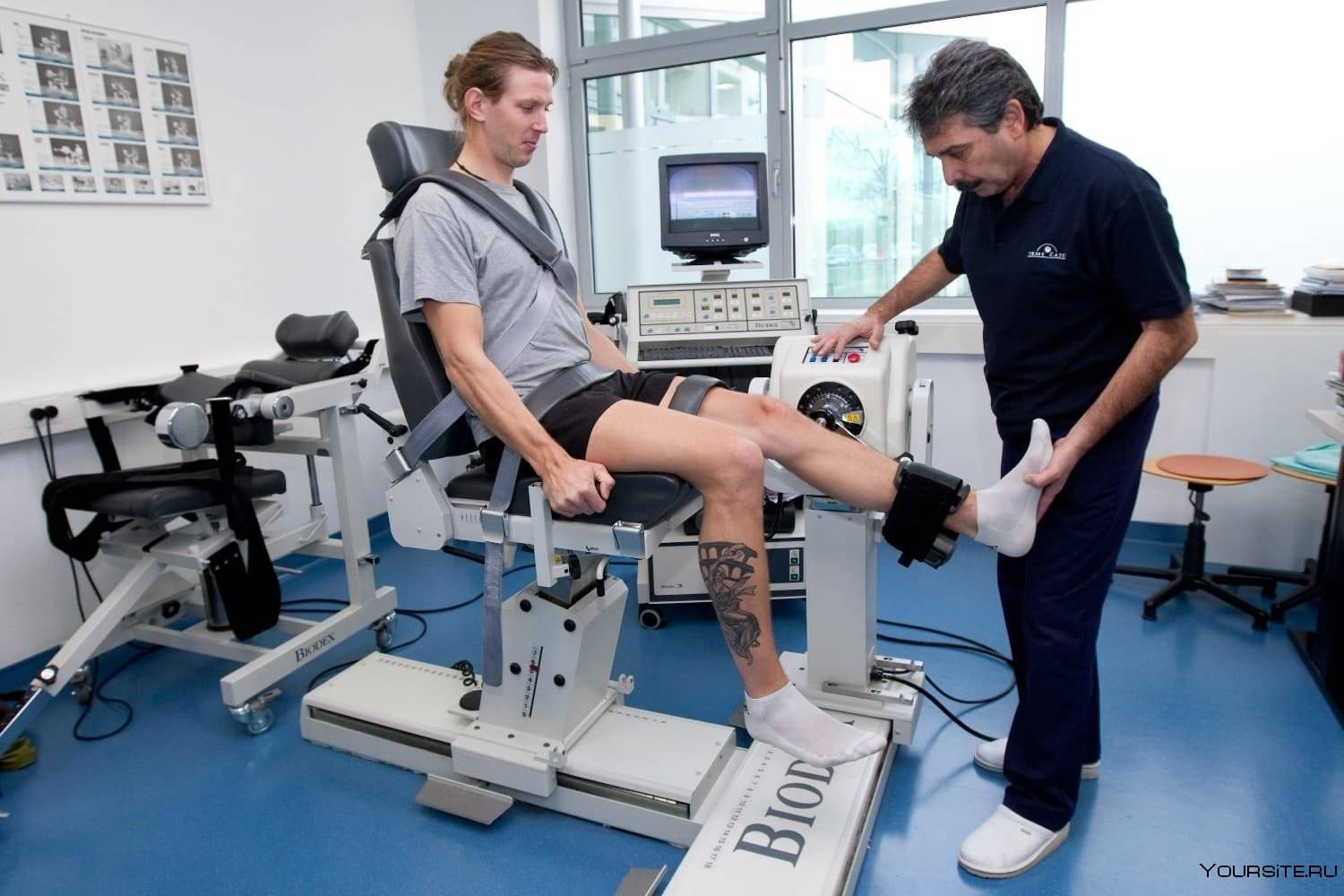
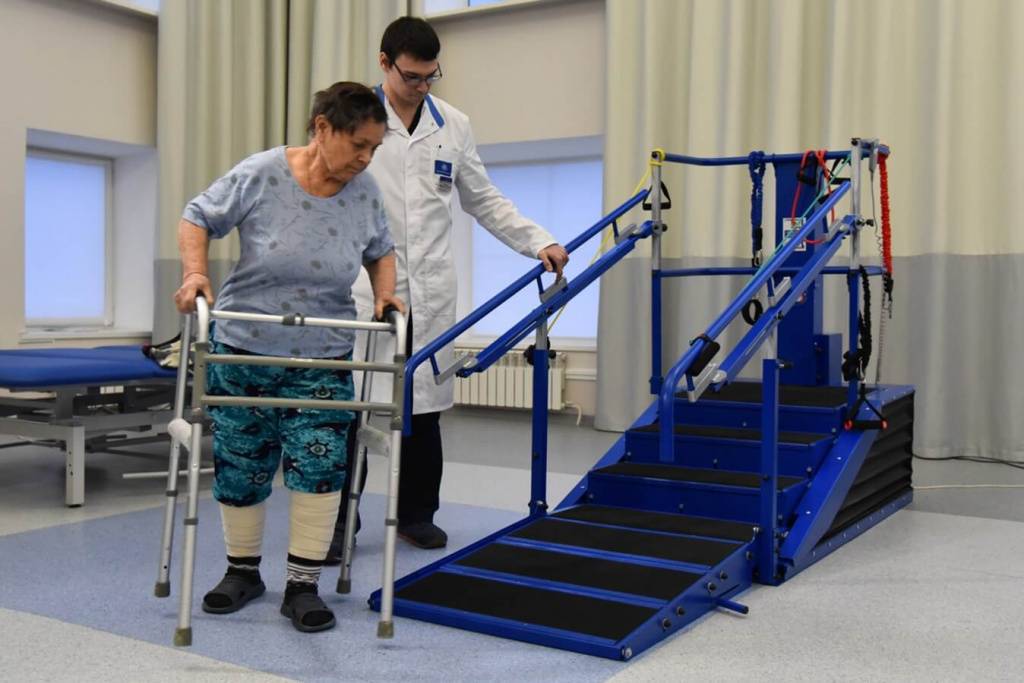
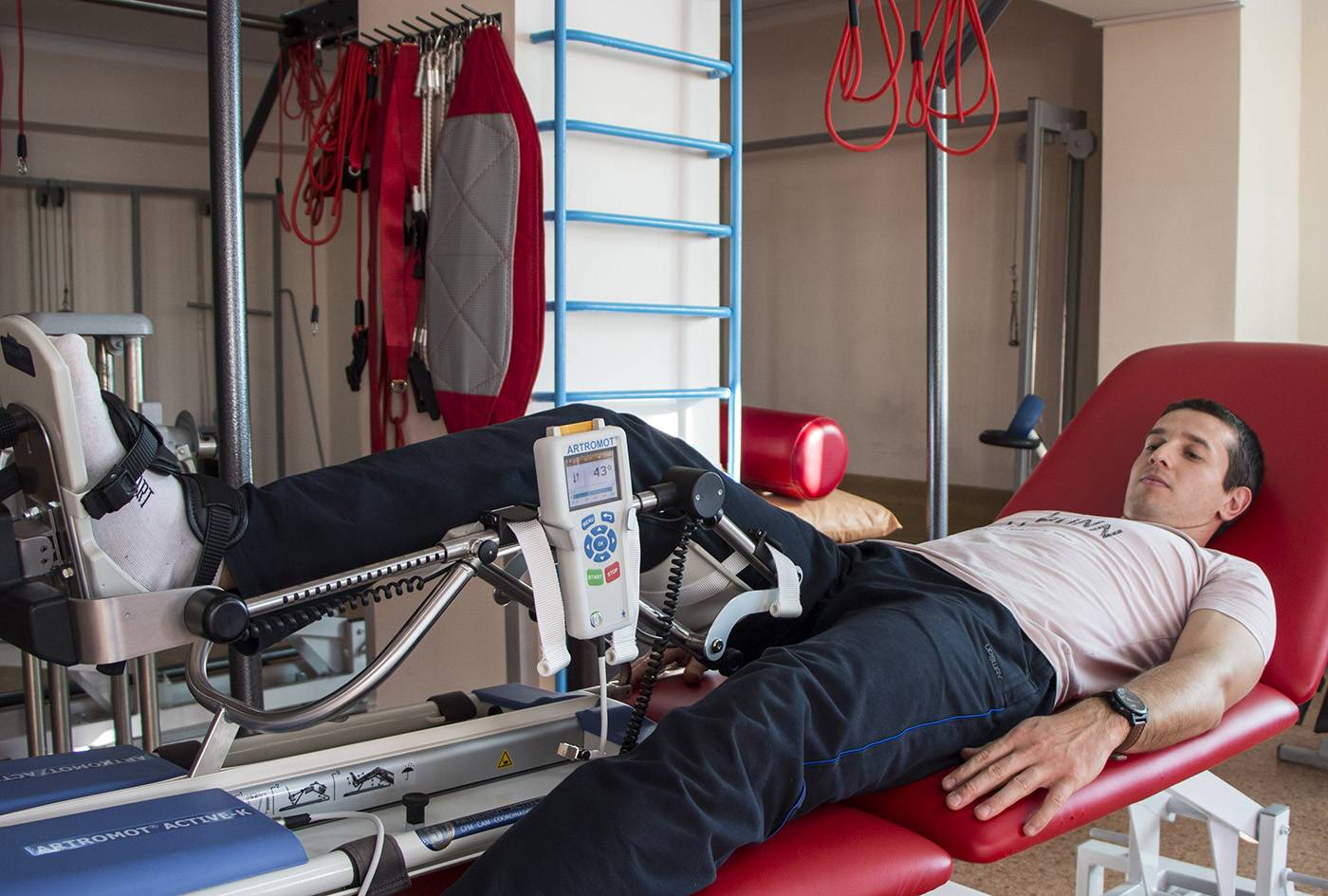
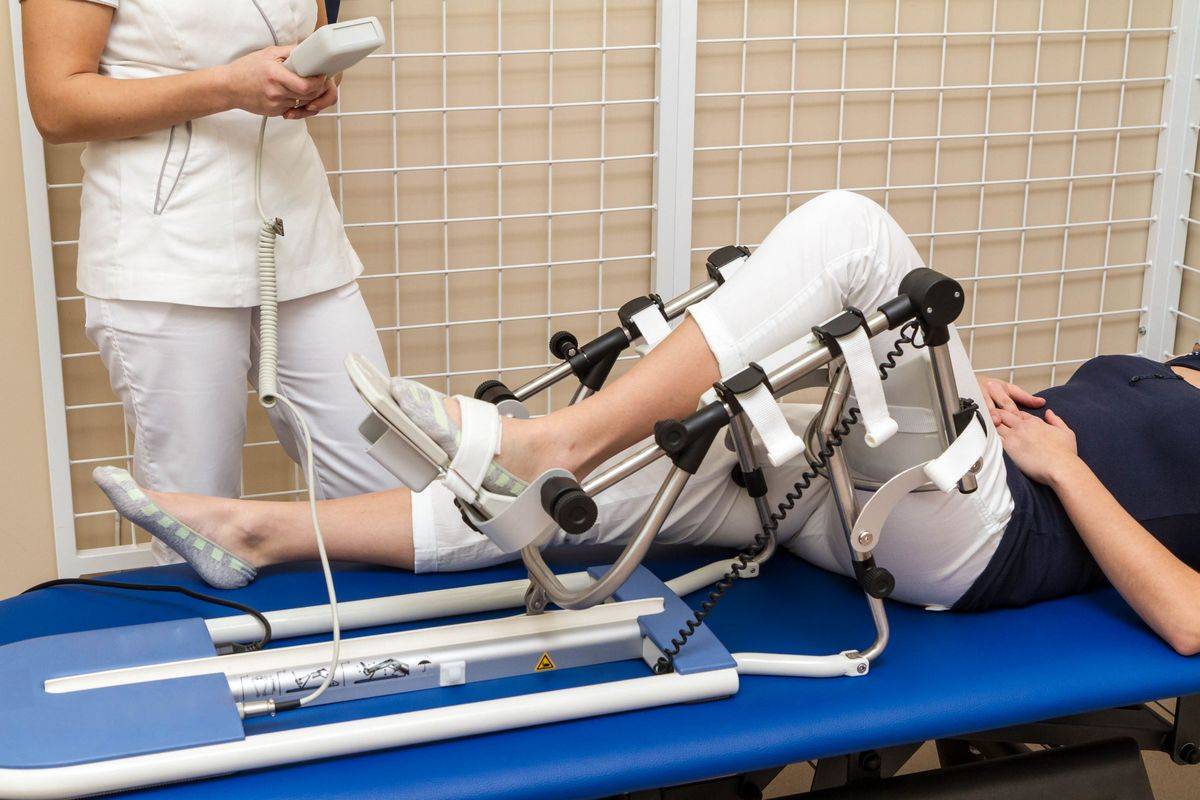
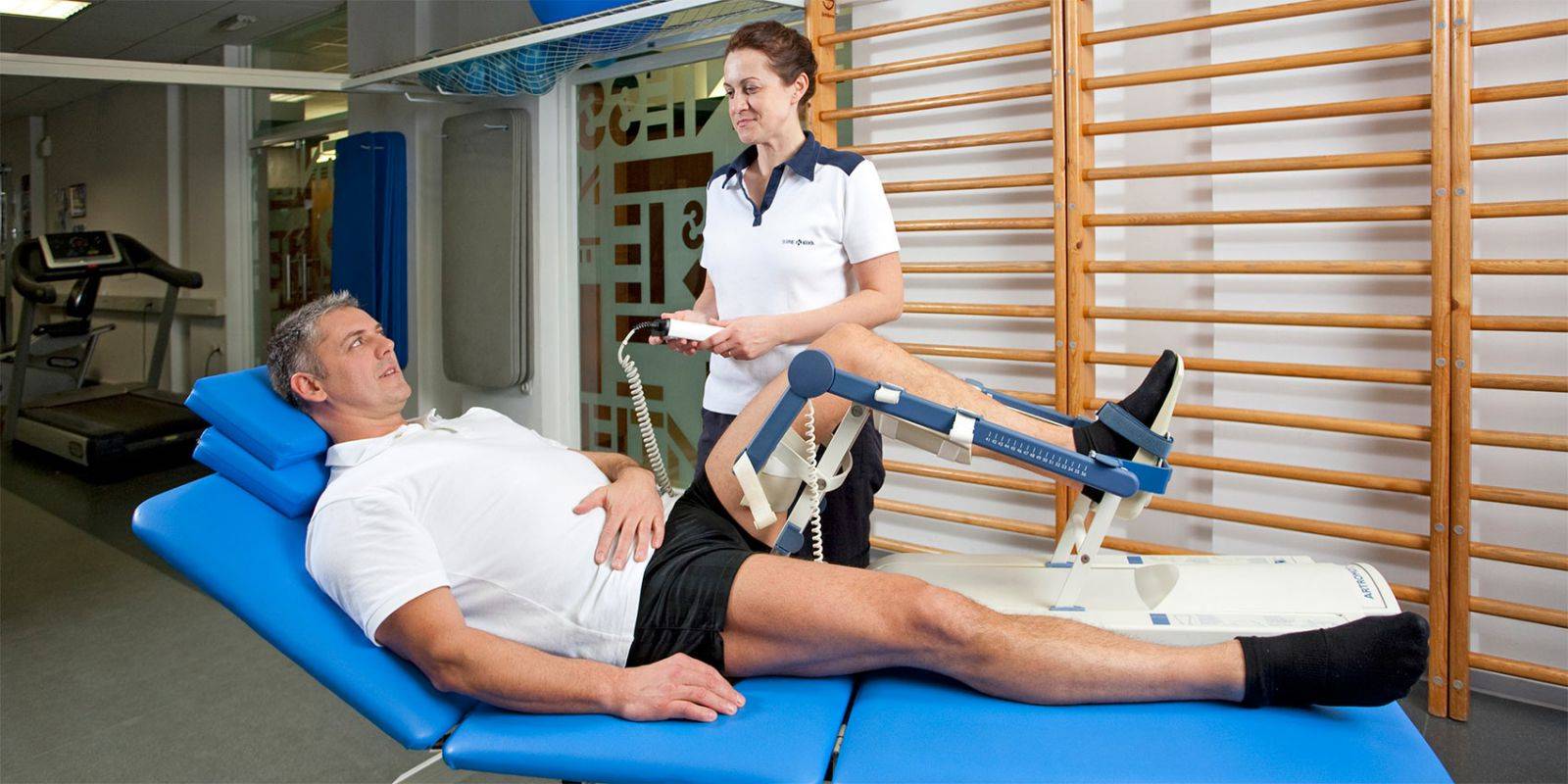
Тренажеры после инсульта – самые современные методики восстановления двигательных функций без боли
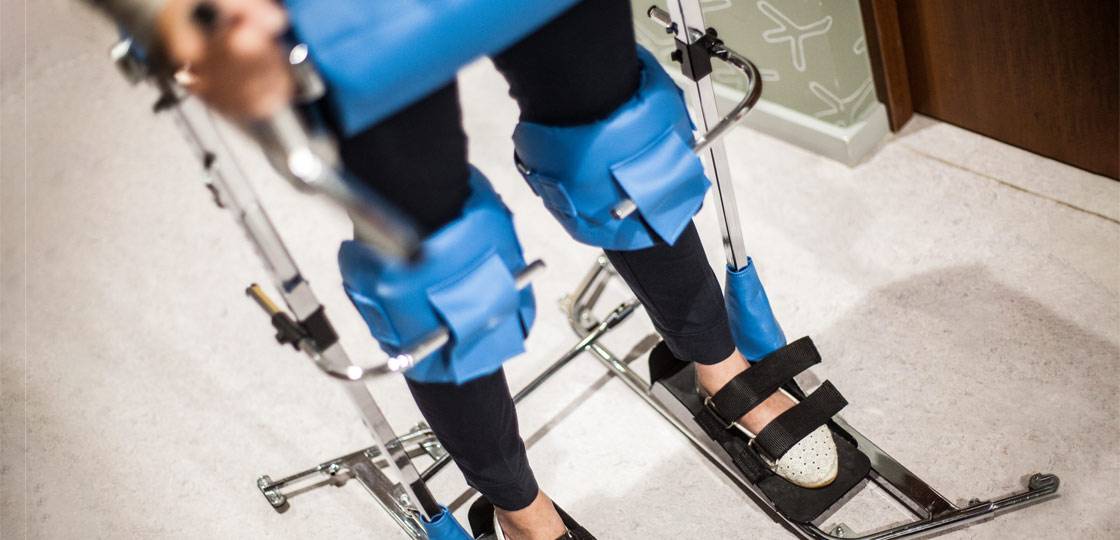
У специалистов двигательной реабилитации сегодня в наличии обширный арсенал современных аппаратных и классических физиотерапевтических методик. Помимо ЛФК после инсульта, комплекс которой является частью кинезотерапии и основой двигательной реабилитации после инсульта, широко используются механические и роботизированные лечебные комплексы и тренажеры, всевозможные виды рефлексотерапии, электростимуляция и магнито-лазерная терапия.
Например, высокую эффективность при реабилитации двигательных функций и профилактике вторичных патологий показывает использование таких универсальных тренажеров после инсульта как мотомед и вертикализатор. Имитация ходьбы с постепенным наращиванием амплитуды движения и нагрузок снимает спастику мышц, помогает пациенту вернуть «стереотипы» движения, и, в конечном итоге, восстановить чувствительность парализованных конечностей.
Современные «умные» тренажеры после инсульта, оснащенные широким функционалом и датчиками мышечной активности – порой единственное средство без боли вернуть парализованным конечностям подвижность. Зачастую именно комплексное применение индивидуально подобранных современных аппаратных средств и традиционной физиотерапии позволяет восстановить нейронную активность мышечного аппарата пациента «в обход» утраченных связей.
Народные средства
Существуют растения, улучшающие мозговое кровообращение, активность нейронов. К сожалению, их активность незначительна, травы не могут заменить традиционное лечение. Небольшого улучшения можно добиться употреблением препаратов из следующих растений:
- Сосновые шишки – содержат большое количество биологически активных веществ, улучшающих микроциркуляцию центральной нервной системы. Для приготовления настойки залейте 5 зрелых шишек стаканом этилового спирта (70%). Дайте настояться 10 дней в темном месте. Полученную жидкость процедите, смешайте с чайной ложкой яблочного уксуса. Принимайте на ночь вместе с чаем, добавляя 1 чайную ложку настойки.
- Горная арника – отвар растения стимулирует работу клеток головного мозга. Для его приготовления столовую ложку корней залейте 500 мл кипятка. На маленьком огне доведите до кипения, дайте провариться еще 15 минут. Полученный отвар процедите, остудите, принимайте по столовой ложке 3 раза/день.
- Софора японская – снимает отечность суставов, способствует понижению уровня холестерина, укреплению сосудов. Для приготовления настойки смешайте 2 ст. л. растения, 50 мл водки. Через 2 недели процедите полученную жидкость. Принимайте по 30 капель 3 раза/сутки за 20-25 минут до приема еды.
Без регулярных упражнений терапия только травами будет абсолютно неэффективной.
Восстановительный массаж при травмах
Массаж является одним из способов лечения спортивных травм, полученных от мяча или в результате повышенных силовых нагрузок. Чаще всего его применяют при вывихах, повреждениях сухожилий, связок, мышц полученных на тренировках и соревнованиях. Он помогает быстро восстановить работоспособность.
Если травма задела мягкие ткани, и при этом нет разрыва больших кровеносных сосудов, то проводить первый сеанс можно уже на 2 день. При этом поза человека должна быть максимальной удобной, что позволит расслабить тело.
При травмах массаж проводится в несколько этапов:
- Первый является подготовительным и проводится на неповрежденных участках тела 2-3 раза в день. Длительность каждого сеанса — 6-7 мин.
- Изначально его нужно начинать с легких поглаживаний области выше травмы.
- Затем следует применить сильное поглаживание, выжимание, но не причиняя при этом боли.
- После 2-3 выжиманий необходимо проводить комбинированное поглаживание и делать небольшое разминание, захватывая большую часть тканей.
Во время подготовительного массажа нужно чередовать разминание, поглаживание по 5-6 мин. и потряхивание 1 мин.
По истечении 2-3 дней можно приступать к проведению основного массажа для восстановления здоровья. Он проводится непосредственно на травмированной области, если у человека нет сильной боли, отечности, высокой температуры.
Начинать процедуру нужно с поглаживания, разминания, а затем переходить к выжиманию. Во время сеанса нужно чередовать легкое поглаживание с более интенсивными надавливаниями. При основном массаже целесообразно использовать согревающие и лечебные средства.
Восстановительный массаж при травме не должен вызывать сильные болевые ощущения
Двигательная реабилитация
Основным методом реабилитации инсультных больных с нарушениями движений является лечебная физкультура (кинезотерапия), в задачи которой входит восстановление (полное или частичное) объема движений, силы и ловкости в пораженных конечностях, функции равновесия, навыков самообслуживания.
В специальных реабилитационных центрах кроме кинезотерапии больным назначается электростимуляция нервно-мышечного аппарата пораженных конечностей и проводятся занятия с применением метода биологической обратной связи.
Занятия лечебной физкультурой начинают уже в первые дни после инсульта, как только позволят общее состояние больного и состояние его сознания. Сначала это пассивная гимнастика (движения во всех суставах пораженных конечностей совершает не больной, а реабилитолог, либо инструктируемые им родственники или сиделка). Упражнения проводятся под контролем пульса и давления с обязательными паузами для отдыха.
В дальнейшем упражнения усложняются, больного начинают сажать, а затем обучают садиться самостоятельно и вставать с постели. У больных с выраженным парезом (расстройством движений) ноги этому этапу предшествует имитация ходьбы лежа в постели или сидя в кресле. Больной учится стоять вначале с поддержкой методиста, затем самостоятельно, держась за прикроватную раму или спинку кровати. При этом больной старается равномерно распределять вес тела на пораженную и здоровую ноги. В дальнейшем пациент обучается ходьбе. Сначала это ходьба на месте, затем ходьба по палате с опорой на прикроватную раму, потом самостоятельная ходьба с опорой на четырех- или трехножную трость.
К самостоятельной ходьбе без опоры больной может приступить только при хорошем равновесии и умеренном или легком парезе ноги. Расстояние и объем передвижений постепенно увеличиваются: ходьба по палате (или квартире), затем ходьба по больничному коридору, по лестнице, выход на улицу и, наконец, пользование транспортом.
Восстановление самообслуживания и других бытовых навыков также происходит поэтапно. Вначале это обучение простейшим навыкам самообслуживания: самостоятельному приему пищи, навыкам личной гигиены; затем — обучение самостоятельному одеванию (что довольно непросто при парализованной руке), пользованию туалетом и ванной. Самостоятельно пользоваться туалетом и ванной больным с гемипарезом (неполный паралич одной половины тела) и атаксией (расстройством координации) помогают различные технические приспособления: поручни у унитаза, скобы в стенах ванной комнаты, деревянные стульчики в ванне. Эти приспособления нетрудно сделать как в больнице, так и в домашних условиях.
При хорошем восстановлении навыков самообслуживания и ходьбы больных надо привлекать к домашним работам; больных молодого возраста с легкими постинсультными нарушениями следует готовить к возвращению на работу.






![Viii.3. восстановительный массаж [1988 бирюков а.а. - массаж]](https://shop-massage.ru/wp-content/uploads/9/d/3/9d3e775c64fdd79898eab01dab899cad.jpeg)