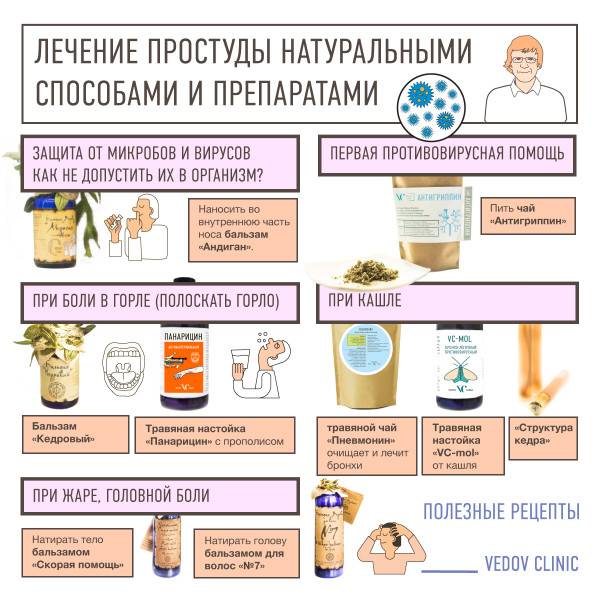
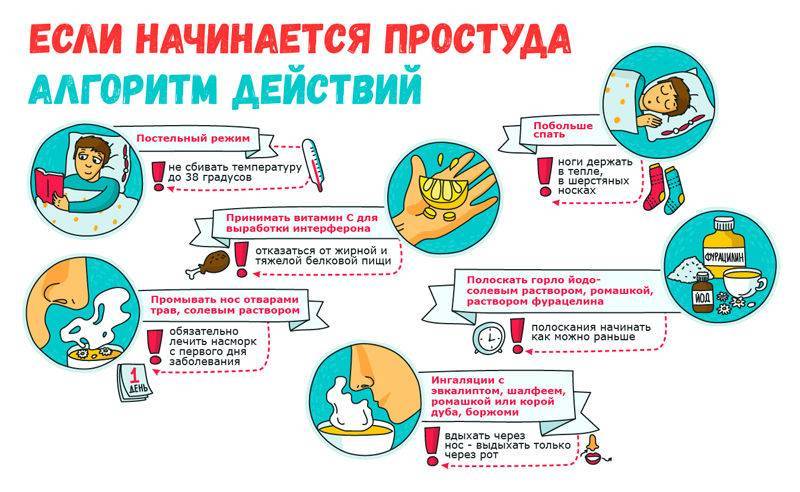
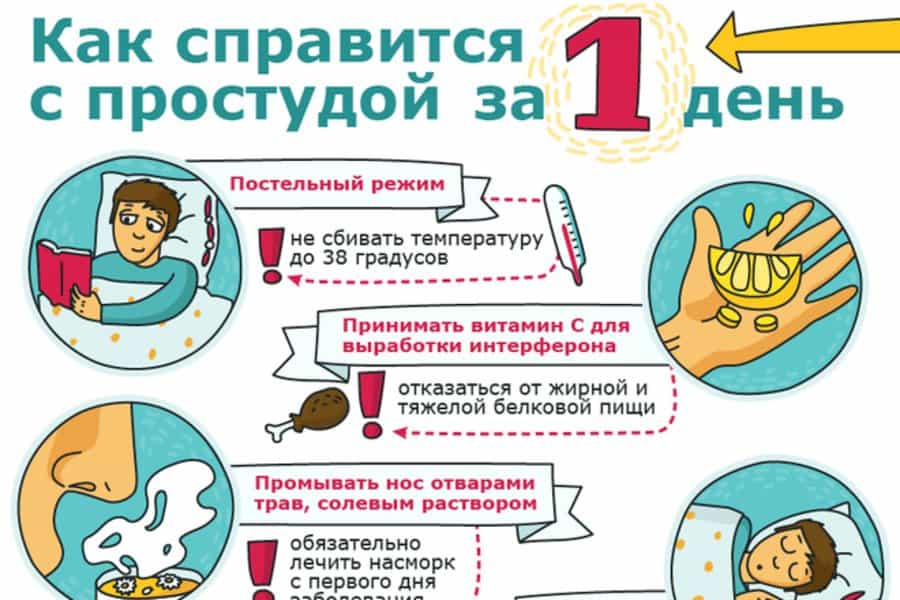
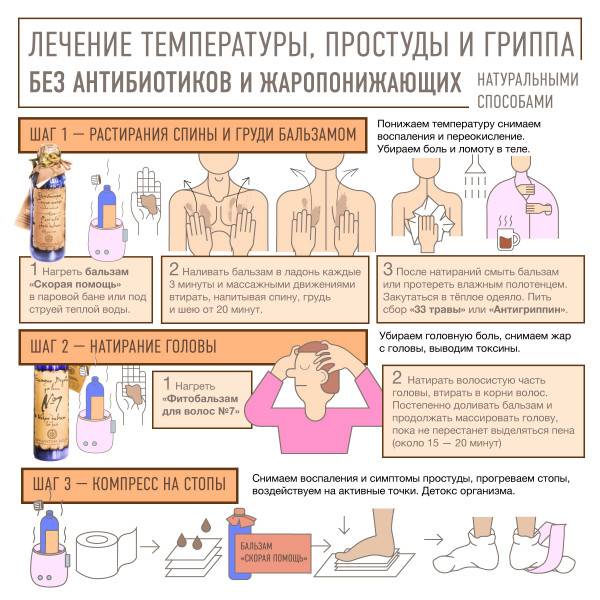
Содержание статьи
Пути заражения
Чаще всего путь заражения – воздушно-капельный от уже больного человека. Также дети заражаются, касаясь предметов, на которые осели частицы слюны заболевшего, когда тот чихнул или кашлянул.
Согласно статистике, дети в разных странах переносят до 8 эпизодов ОРЗ в год. Этот показатель ниже для жителей сельских местностей. Городские же жители могут болеть даже до 12 раз в год. Если дети мало болеют в раннем детстве в связи с ограничением контактов с источниками инфекции, то в начальной школе заболеваемость повышается.
Почему дети так часто болеют?
Столь частые, по сравнению со взрослыми, случаи ОРЗ среди детей, особенно в первые 3 года жизни, объясняются их недостаточно окрепшим иммунитетом. На этапе внутриутробного развития плод получает нужные антитела через плаценту, а кроме того, в этот период исключен контакт с бактериями, вирусами и грибами. Когда же малыш рождается, он сталкивается с очень большим количеством вредоносных микроорганизмов, при этом не имея достаточно сильной защиты от них. Еще один пик заболеваемости – возраст 4-5-ти лет, когда начинается распад иммуноглобулинов, полученных из организма матери. Вырабатываемые же самостоятельно иммуноглобулины еще не имеют достаточной силы для защиты от инфекций.
А как с обонянием?
Более чем 80 % заболевших ковидом страдают от расстройств обоняния и отчасти вкуса. Ниже мы расскажем, на какой день болезни коронавирусом пропадает обоняние. От начала заболевания может пройти от одних до пяти суток до развития этого симптома. Три четверти пострадавших теряют запахи уже после того, как начинают отмечать сухость в носу и глотке. Держится потеря на протяжении всей болезни. При этом обычно не отмечается заложенности, отечности и каких-либо выделений из носа.
70-80% людей с расстройствами обоняния при ковиде лишаются его полностью и одномоментно. Параллельно пропадает вкус. Нет возможности различать не только оттенки ароматов, но и резкие запахи. При приемах пищи остаются только тактильные ощущения. Больные отмечают, что как будто во рту вместо еды находится бумага или вата. Остальные жалуются на снижение восприятия запахов:
- более тусклые, хуже воспринимаются тонкие при сохранных резких или насыщенных
- или их преследует частичная потеря обоняния — теряются только некоторые запахи — например, перестают пахнуть цитрусовые, но по-прежнему адекватно воспринимается чеснок.
Нарушения по типу обонятельных галлюцинаций могут сопровождать тех, у кого обоняние сохранено полностью или частично. Переболевшие описывают «запах ржавого железа в носу», «оттенок прогорклости у запахов продуктов». Потеря обоняния при коронавирусе может держаться:
- только на протяжении периода лихорадки,
- все время болезни,
- 20-40 суток, сохраняясь даже после выздоровления до месяца,
- стойко до полугода, с медленным восстановлением,
- всю оставшуюся жизнь.
При этом нет прямой зависимости от того, на какой день пропадает обоняние и тяжестью этого симптома. Парадоксальные нарушения проявляются в течение первого месяца после выздоровления. На фоне потерянного или сохранного обоняния человека начинают преследовать: Ощущения несвежести продуктов, примесь тухлого к запаху биологических жидкостей Одновременно многие начинают жаловаться на то, что мясные и молочные блюда кажутся им прогорклыми или подгоревшими. Такая паросмия может мучить до трех месяцев.
Заражение и возбудители ОРВИ
Дыхательная система подвергается постоянному воздействию факторов окружающей среды, являясь основным шлюзом для проникновения патогенных возбудителей в организм. Быстрый и эффективный клеточный и гуморальный ответ, индуцированный в легких здорового человека после контакта с микроорганизмами, значительно снижает риск проникновения микробов на эпителий.
Основные причины развития вирусных респираторных инфекций — около двухсот nbgjd различных вирусов:
- вирусы, вызывающие грипп, парагрипп, птичий и свиной грипп;
- аденовирус, коронавирус;
- риновирус, пикорнавирус;
- бокавирус и др.
Источник заражения — больной в инкубационном и продромальном (первичные симптомы) периодах, когда концентрация вирусов в биологических секретах максимальна. Путь передачи инфекции воздушно-капельный: инфекция распространяется с мелкими частицами слизи и слюны при чихании, кашле, разговорах, крике.
Заразиться можно через посуду и предметы домашнего обихода, грязные руки, пищу, загрязненную вирусами. Восприимчивость к вирусной инфекции различна – особенно податливы люди с низким иммунитетом.
Способствуют развитию болезни факторы, снижающие иммунитет:
- стресс;
- плохое питание;
- переохлаждение;
- наличие хронических заболеваний;
- неблагоприятная экология.
Рецидивирующий герпес
У 50%-70% людей болезнь переходит в хроническую форму. Этому способствует:
- несвоевременное или неправильное лечение;
- снижение иммунитета, в том числе, вызванного приёмом лекарств, угнетающих иммунную систему;
- наличие других ЗППП;
- строгие диеты, авитаминозы;
- состояние хронического стресса.
Почему же у больных развиваются рецидивы, во время которых болезнь поражает одни и те же участки тела? Причин для этого несколько:
- Проникнув в организм, вирус поселяется в тканях половых органов. Размножаясь, он поражает клетки все глубже, пока не доходит до нервных клеток — нейронов, соединенных между собой отростками – аксонами. По ним, как по мостикам, возбудитель доходит до клеток спинного мозга, в которые внедряет свою ДНК.
- Зараженная клетка мозга становится «инкубатором» для вирусов, которые по мостикам-аксонам периодически возвращаются на слизистую или кожу, вызывая новые высыпания. Схематически процесс похож на миграцию птиц, постоянно возвращающихся к «родным местам».
- Иммунная система не может убить вирусы, спрятавшиеся в спинном мозге, но расправляется с теми, которые покинули « убежище». Поэтому при высоком иммунитете рецидивы возникают редко или не появляются вовсе. Но стоит организму «потерять бдительность» — ослабеть, заболеть, простудится, подвергнуться стрессу, как возбудители начинают преодолевать иммунную защиту. В результате они достигают цели — кожи и слизистой половых органов. Здесь начинается усиленное размножение вирусных частиц внутри «захваченных» клеток. Клеточные структуры, погибая, выпускают из себя мириады вирусов, вызывающих воспаление, покраснение, отек и появление пузырьков. Герпес дает очередное обострение.
- Постепенно иммунная система дает отпор вирусу, и в течение 10 дней язвочки на месте сыпи подсыхают и заживают. Все приходит в норму, чтобы при малейшем ослаблении иммунитета начаться заново.
Виды рецидивирующего герпеса
В зависимости от количества обострений различают несколько типов болезни:
- легкую, возникающую до 3 раз/год;
- средней тяжести, при которой обострения проявляются 4-6 раз/год;
- тяжёлую, сопровождающимися частыми обострениями, интервалы между которыми не превышают месяца;
- аритмичную, при которой после периода мнимого благополучия, продолжающегося от месяца до пяти, возникают высыпания. Для этой формы герпеса характерна закономерность — чем длительнее ремиссия, тем тяжелее проявляется заболевание;
- менструальную, проявляющуюся высыпаниями в период критических дней. Этот тип болезни тяжело протекает и сложно лечится;
- стихающую, при которой проявления болезни постоянно становятся слабее, а межрецидивные периоды – длиннее. Стихание проявлений болезни свидетельствует о положительной динамике лечения и восстановлении иммунной защиты, подавляющей вирус.
Отличие простуды от гриппа
При общей схожести симптомов: насморк, температура, кашель – грипп и ОРВИ являются совершенно разными заболеваниями с различными возбудителями и способами лечения. Протекают они также по-разному.
Научитесь отличать болезни друг от друга:
| Самочувствие | ОРВИ | Грипп |
| Температура тела | Выше 38 С поднимается редко | До 39 С и выше поднимается за 2-3 часа |
| Интоксикация организма | Выражается повышенной утомляемостью | Сильный озноб, боль головная и при движении глаз, светобоязнь, ломота в теле |
| Насморк и заложенность носа | Возникают в первые дни | Появляются не сразу и выражены не так ярко |
| Чихание | Присутствует всегда | Может отсутствовать |
| Кашель, дискомфорт в области груди | Сухой, отрывистый, появляется сразу | Появляется через несколько суток после начала развития болезни |
| Боль в горле и его покраснение | Имеет выраженный характер | Проявляется не сразу |
| Дискомфорт в глазах | Редко, если присоединяется бактериальная инфекция | Частый симптом |
Также отличием в симптомах гриппа и ОРВИ у детей является наличие или, наоборот, отсутствие расстройств ЖКТ. Если ребенок простыл, рвота и жидкий стул встречаются у него крайне редко. При гриппе у малыша возможны кишечные расстройства.
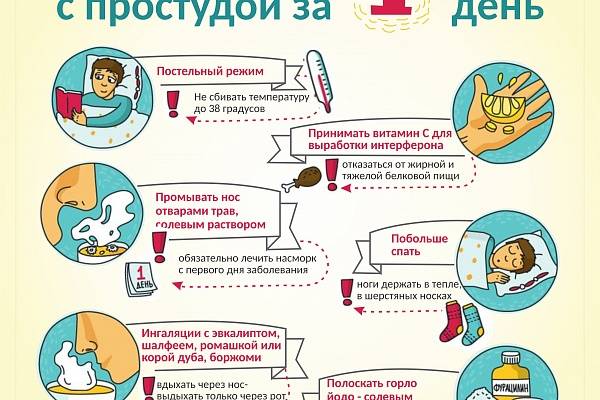
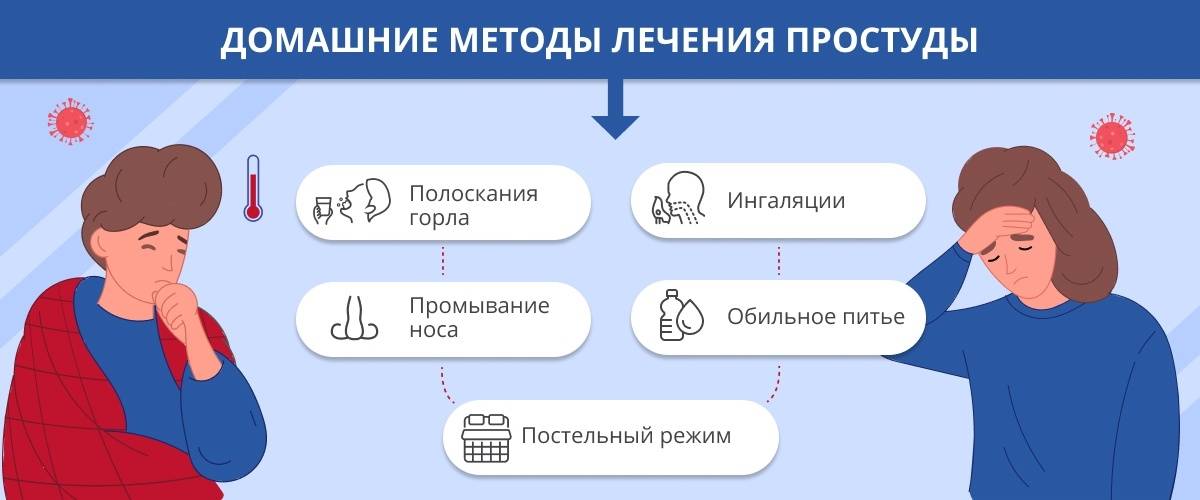
Дополнительные меры при лечении простуды
Параллельно с приемом фармацевтических препаратов и использованием народных методов для лечения простуды, больному необходимо обеспечить комфортные условия для выздоровления. Постельного режима необходимо придерживаться при наличии высокой температуры и серьезного недомогания, в остальных случаях достаточно:
- создать комфортный температурный режим (22-24°С);
- регулярно проветривать, выходя при этом за пределы комнаты (например, идти на кухню за чаем на 3-5 минут);
- проводить влажную уборку в помещении, увлажнять воздух, что препятствует распространению болезнетворных микробов;
- полноценно питаться – это могут быть бульоны, фрукты, овощи, богатые витамином С продукты;
- потреблять обильное и теплое питье – это могут быть разнообразные морсы, чаи, отвары и, конечно же, простая питьевая вода в количестве 2 л в день, что ускоряет потоотделение;
- принимать витаминно-минеральные комплексы по назначению врача, самостоятельно можно “назначить” себе витамин С в двойной суточной дозе, что поможет организму быстрее восстановиться.
Первичный герпес
Существует три периода болезни:
- Продромальный (период предвестников), во время которого повышается температура, воспаляются паховые лимфоузлы появляется слабость, разбитость, головная боль. Человек испытывает состояние, схожее с проявлениями гриппа и простуды. Если в этот период принять противовирусный препарат, болезнь может и не развиться. При игнорировании симптомов и не начатом вовремя лечении, наступает второй период заболевания.
- Высыпаний, возникающий через три-четыре дня после начала гриппоподобного состояния. К общим симптомам присоединяются ощущение боли, жара, отечности, зуда в области половых органов, области заднего прохода, ягодиц, лобка и промежности. Вскоре на воспаленных коже и слизистой появляются многочисленные пузырьки, наполненные прозрачной жидкостью и напоминающие «простуду» на губах. Высыпания вызывают боль и зуд, усиливающиеся ночью и приводящие к бессоннице.
- Изъязвления. Через некоторое время пузырьки лопаются и на них месте образуются язвочки (эрозии), окруженные очагом воспаления. Попадание на эрозированную поверхность кала и мочи усиливает боль и затрудняет тканевую регенерацию.
- Заживления, во время которой язвочки постепенно заживают. При плохом туалете половых органов, слабости иммунной системы и попадании инфекции процесс заживления затягивается.
Природа простуды
Простуда – это заболевание, пусковым механизмом которого обычно является переохлаждение. При этом необходимо понимать, что переохлаждение организма может произойти и в теплое время года, необязательно осенью или зимой. В теплую пору это может быть кондиционер или сквозняк, а зимой, то есть сейчас, это традиционные для нашего климата перепады температур, высокая вероятность перемерзнуть и/или промокнуть, неадекватно составленный гардероб. Однако переохлаждение это лишь повод для простуды, а причины заключаются в следующем:
- поражение организма патогенной микрофлорой – сама простуда начинается с вирусоносительства (существует около 200 разновидностей вирусов, которые могут спровоцировать простуду), к которому при отсутствии адекватного и своевременного медикаментозного воздействия легко присоединяется бактериальная микрофлора, что осложняет процесс лечения;
- ослабленный иммунитет – способствует восприимчивости организма к патогенной микрофлоре, а сам уровень защитных функций организма зависит от предрасположенности к определенным заболеваниям или уже их наличия, может слабнуть от недостатка витаминов и минералов в осенне-зимний период и от неблагоприятных погодных условий тогда же;
- обострение хронических состояний – во-первых, подрывает состояние иммунной системы, а во-вторых, сами подверженные хроническим патологиям органы (например, ослабленные тонзиллитом гланды или аллергическим ринитом слизистая оболочка носа) становятся отличной средой для обитания патогенной микрофлоры;
- расстройства нормального функционирования ЖКТ – любая дисфункция ЖКТ и кишечника в частности делает организм более уязвимым для вирусных заболеваний, он же подвержен негативному воздействию уже после инфицирования организма;
- психо-эмоциональное напряжение, стресс – психологическая нестабильность и постоянные переживания отражаются на физиологических процессах, что косвенно предрасполагает к простудным заболеваниям.
Классификация ринитов
Прежде чем думать о том, как и чем лечить насморк, необходимо установить его разновидность. В зависимости от происхождения патологического процесса воспаление слизистых оболочек носа может протекать в нескольких формах.
Острый ринит
Начинается резко, развивается быстро, характеризуется наиболее яркими проявлениями. Выделяют три вида острого ринита:
- Инфекционный.
Делится на два подвида. Неспецифический насморк — одна из наиболее частых разновидностей ЛОР-заболеваний. Представляет собой самостоятельную катаральную форму воспалительного поражения слизистых оболочек, выстилающих носовые раковины. Также острый насморк может быть специфическим. В этом случае он имеет связь с другими заболеваниями.
- Травматический.
Появляется вследствие физического или химического повреждения слизистой оболочки. Травма приводит к активизации обитающих в носу бактерий и развитию воспалительной реакции.
- Аллергический.
Имеет сезонный характер, например, беспокоит только в период весеннего цветения растений. Отличается внезапным началом и ярко выраженными симптомами. Чтобы быстро вылечить этот вид насморка в домашних условиях, иногда достаточно выпить антигистаминный препарат.
Хронический ринит
Эта форма часто становится осложнением острого заболевания. Также она может развиться при ослабленном иммунитете и длительном воздействии повреждающих факторов.
Основные виды хронического ринита:
- Инфекционный.
В эту категорию также входят два подвида:
- Хронический неспецифический насморк, который, в свою очередь, делится на катаральный, атрофический и гипертрофический.
- Длительно протекающий специфический ринит разделяют на гранулематозный, язвенный, атрофический (озена).
- Аллергический.
Развивается в случае замедленной реакции организма на специфические вещества-аллергены. Такой насморк не поддается быстрому лечению, если провоцирующий фактор не выявлен. Быстро установить причину хронического аллергического ринита удается лишь у небольшого числа заболевших.
- Травматический.
Вызывается длительным действием таких вредных факторов, как производственная или офисная пыль, пары агрессивных химических веществ.
Вазомоторная ринопатия
Это одна из отдельно выделяемых форм хронического неаллергического ринита. В ее основе лежит нарушение работы вегетативной нервной системы, вследствие которого слизистая носа неадекватно реагирует на запахи, пары алкоголя, пыль, холод и другие раздражители.
Различают следующие виды вазомоторного насморка:
- нейровегетативный,
- гормональный,
- медикаментозный,
- смешанный.
Этой формой ринитов часто болеют женщины от 20 лет, у которых обнаруживается вегетососудистая дистония. Такой диагноз иногда ставится после того, как пациентка, не зная, чем быстро вылечить странный насморк, обращается за помощью к врачу. Ключевым фактором развития вазомоторной ринопатии может также стать перенесенное инфекционное заболевание, в частности ОРВИ.

К какому врачу обратиться при простуде?

Необходима первичная консультация терапевта. Может потребоваться осмотр других специалистов, например, инфекциониста, лора, офтальмолога. Если этих данных недостаточно, то возможно проведение лабораторных исследований.
К методам клинико-лабораторной диагностики респираторных инфекций относятся следующие:
- ПЦР-диагностика, основанная на обнаружении РНК или ДНК вирусов
- иммунофлуоресцентный и иммуноферментный анализ
- серологические методы
- тест для экспресс-диагностики гриппа
- экспресс-диагностика бета-гемолитических стрептококков
- микробиологические посевы с определением чувствительности микрофлоры к антимикробным препаратам.
Основным принципом диагностики ОРВИ и гриппа является сопоставление общей клинической картины заболевания (совокупность жалоб, симптомов) с результатами лабораторных исследований. Специалисту также стоит учитывать эпидемиологическую обстановку в регионе, информацию о циркулирующих штаммах вирусов, появлении новых возбудителей и мутаций вирусов.
Температура, как первый признак
ВОЗ считает основным и самым первым признаком первым признаком Covid-19 подъем температуры тела. Эта уверенность положена в основу тестирования всех, кто возвращается в страну из-за рубежа или переезжает из одного города в другой. Гипертермия – индивидуальная реакция организма на внедрение вируса, поэтому у разных людей температурные значения при коронавирусной инфекции существенно разнятся: от субфебрильных цифр (37°С – плюс-минус 0,5) до свечки в 40°С. Несмотря на то, что температура – главный симптом коронавирусной инфекции, это не 100% доказательство инфицирования коронавирусом. Такая же гипертермия характерна для гриппа, пневмонии, других ОРВИ.
Давайте разберемся, на какой день появляется температура при коронавирусе. Covid-19 имеет инкубационный период от трех до 14 дней и больше. Поэтому температура поднимается не сразу после внедрения микроба в организм человека. Какое-то время иммунитет борется с вирусом, но где-то через неделю слабеет, начинается подъем температуры. Отмечены случаи гипертермии на вторые сутки (отсутствие иммунитета) или спустя месяц (сильный иммунитет). Поэтому все, кто контактировал с заболевшим Ковидом, наблюдаются в течение этого времени с ежедневным измерением температуры тела.
Гипертермия при коронавирусе держится от нескольких часов до недели при легкой форме инфекции. При этом, если температура не превышает 37,1-38°С, постепенно сходит на нет, никаких противовирусных средств подключать не стоит. Если же температура держится в пределах 37,9°С и выше постоянно, больше недели – это заставляет думать о присоединении осложнений, самое страшное из которых – коронавирусная пневмония.
Профилактика
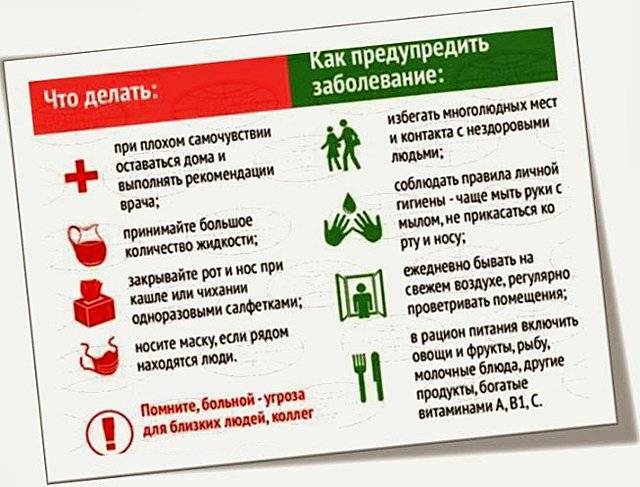
Увы, прививки существуют только против гриппа. От простуд вакцин не придумано, а значит, самой действенной профилактикой будет поведение в стиле «не заболей».
Учитывая, что основная причина простуды — вирус, для профилактики желательно избегать тесных и плохо вентилируемых помещений с большим количеством людей. Понятно, что для человека, ежедневно пользующегося метро, это утопия, но хотя бы дома (и, если есть возможность, на работе) нужно почаще открывать окна и проветривать помещение.
Не стоит забывать и о таких базовых аспектах здорового образа жизни, как физическая активность, отказ от курения, разнообразное питание, достаточное потребление жидкости, хорошая гигиена (мытьё рук, использование одноразовых носовых платков), качественный сон.
Также хотим отметить, что чеснок, благодаря входящему в его состав веществу аллицину, уменьшает частоту простуды. Правда, при проведении соответствующего исследования, испытуемые принимали не сам чеснок, а экстракт, равный 180 мг аллицина в сутки. В одном же зубчике чеснока находится примерно 5-9 мг.
Атипичные формы герпеса
Иногда генитальный герпес протекает стерто. На такие формы болезни приходится 65% случаев болезни:
- У женщин атипичный герпес напоминает воспаление влагалища или вульвы. Возникают боль, зуд и отек половых органов, обильные бели и боли при половом акте. Наружные проявления ограничиваются участками покраснения или мелкоточечными высыпаниями.
- У мужчин атипичная форма болезни похожа на воспаление головки и крайней плоти (баланит или баланопостит). На слизистой члена выступает красноватая сыпь, сопровождающаяся болью и жжением, по виду не похожая на герпетическую. Возникает воспаление предстательной железы, вызывающее боль, отдающую в анальную область. Поражение уретры приводит к рези и жжению при мочеиспускании, появлению следов крови в урине.
Существует скрытая форма болезни, при которой клинические проявления отсутствуют, но, несмотря на это, человек остается источником инфекции. Но мнимое благополучие длится не вечно. При переохлаждении, упадке сил, снижении иммунной защиты, беременности, стрессе, тяжелых сопутствующих болезнях и других неприятных условиях, вирус начинает усиленно размножаться и человек заболевает.
Источники
- Еганян Г.А., Гроппа Л.Г., Фазылов В.Х., Ситников И.Г. Лечение ОРВИ и гриппа в рутинной клинической практике // Медицинские новости. – 2015. – №2. – С. 60–61.
- Коровина Н.А., Заплатников А.Л., Захарова И.Н. Принципы лечения острых респираторных вирусных инфекций и гриппа у детей в амбулаторных условиях // Педиатрия. Consilium medicum. — 2010. — №3. — С. 40-46.
- Купченко А.Н., Понежева Ж.Б. Современные принципы диагностики и лечения ОРВИ // Архив внутренней медицины. — 2016. — №1. — С. 6-12.
- Львов Н.И., Лихопоенко В.П. Острые респираторные заболевания. Руководство по инфекционным болезням. — СПб.: Фолиант, 2011.
- Прохорович Е.А. Острые респираторные вирусные заболевания // Земский врач. — 2010. —№1. — С. 39-43
Диагностика состояния
Часто врачи ставят диагноз по клинической картине и результатам очного осмотра. Диагностические мероприятия:
сбор анамнеза — иногда люди знают, от кого и чем заразились, поэтому врач уточняет данные о контактах пациента с больными людьми и их диагнозах;
опрос — выслушать жалобы важно для составления полной клинической картины;
аускультация — выслушивание хрипов в лёгких стетофонендоскопом проводится для составления плана лечения.
Для уточнения диагноза больному назначается общий анализ крови. Если повышено количество лимфоцитов, инфекция вирусная. При увеличении числа нейтрофилов говорят о бактериальной природе. С учётом возбудителя и выраженности симптомов подбирается адекватная терапия.
Высокая температура и внезапное ухудшение самочувствия
Простуду у детей вызывают вирусы. Температура и кашель являются явными симптомами того, что в организме есть воспаление, и ребенка нужно срочно лечить. Если у ребенка высокая температура, высыпания и судороги — не паникуйте! Вы должны сохранять холодную голову, чтобы помочь малышу. Прежде всего, откройте его дыхательные пути, положив ребенка на бок и слегка наклонив голову. Затем обязательно обращайтесь к врачу. После прекращения судорог необходимо понизить температуру. Разденьте вашего малыша, положите ему на лоб холодный компресс с кубиками льда, оденьте в пеленки или подгузник, смоченный в прохладной воде, и дайте жаропонижающее средство.
Полезно знать
Простуда и кашель в детстве требует быстрого медицинского вмешательства, особенно важно обратиться к врачу при первых признаках недомогания. Это даст нам возможность не только предотвратить развитие болезни, но и уменьшить риск осложнений
Помните, что своевременное лечение поможет избежать применение антибиотиков.
У младенцев простуда обычно протекает более остро, чем у взрослого человека, так как организм еще очень слаб, и не может победить инфекцию. Температура иногда может подниматься выше 40 градусов по Цельсию. Через 2-3 дня она падает, но другие неприятные симптомы простуды сохраняются в течение нескольких дней. В отличие от этого, кашель проходит иногда только через две-три недели.
У детей до шести месяцев основным симптомом простуды могут быть трудности с кормлением: слизистая оболочка носа набухает, и это заставляет ребенка дышать через рот.
Как побороть кашель
Следите за тем, чтобы ребенок не бегал, так как одышка, которая появляется после активных упражнений, может вызвать кашель.
Обеспечьте малышу обильное питье. Вы можете давать ему воду, чай, соки фрукты и овощи. Увлажнение способствует лучшему отхождению мокроты, в результате чего кашель быстро проходит.
Увлажняйте комнату ребенка
Напоминаем также, что нужно проветривать помещение, независимо от температуры воздуха на улице.
Если ваш малыш имеет проблемы с мокротой, перевесьте его через колени и осторожно похлопайте по спине. Это помогает разбить выделения из бронхов, благодаря чему кашель станет влажным, и быстрее пройдет.
Затяжной кашель можно лечить подорожником
Если вы не имеете возможности в аптеке купить готовый сироп, можно просто заварить столовую ложку растения стаканом кипятка. Так как этот напиток имеет неприятный вкус, добавьте в него мед. Кстати, мед также поможет вылечить кашель у ребенка, особенно липовый мед. Чем больше вы такого напитка дадите малышу, тем быстрее он выздоровеет.
Сироп из редьки — еще одно эффективное средство убрать кашель. Нарежьте овощ маленькими кусочками, залейте медом и оставьте на 2 часа. Жидкость, которая выделится из редьки, нужно давать ребенку по 1 чайной ложке каждые 3 часа, пока кашель не уйдет.
Здоровье Вашего ребёнка нужно доверить профессионалам. При возникновении первых же симптомов обратитесь к врачу! В Первом Детском Медицинском Центре опытные врачи быстро распознают признаки заболевания, проведут полное обследование на современном медицинском оборудовании и окажут квалифицированную медицинскую помощь. Мы работаем без выходных и ждём вас в любое время с 8.00 до 20.00.
Заключение
- Выбор того или иного средства от простуды и гриппа зависит от течения и проявлений заболевания. При первых признаках простуды целесообразен приём иммуностимуляторов. При плохом самочувствии применяют симптоматическую терапию (прием недорогих лекарств от простуды).
- При выраженности клинических проявлений подключают этиотропное лечение. Не следует самостоятельно экспериментировать с приемом противовирусных препаратов, так как любое, даже безобидное на первый взгляд, недомогание может вызвать серьёзные осложнения.
- При первых признаках простуды следует обратиться к врачу, который определит, что принимать и какие лекарства лучше подходят в конкретной ситуации.